LIỆU PHÁP TẾ BÀO MIỄN DỊCH
Liệu pháp tế bào miễn dịch khai thác sức mạnh của chính hệ miễn dịch để hỗ trợ cơ thể chống lại các tác nhân gây bệnh và tế bào bất thường. Các loại tế bào miễn dịch như tế bào T, tế bào NK hay tế bào đuôi gai đóng vai trò trung tâm trong phương pháp này.
Liệu pháp CAR-T đồng loại: Quy trình sản xuất với những triển vọng và thách thức để có thể ứng dụng lâm sàng
Liệu pháp CAR-T đồng loại mang đến hy vọng cho bệnh nhân ung thư về giải pháp dễ tiếp cận và chi phí thấp hơn so với CAR-T tự thân.
23/01/2026
Liệu pháp CAR-T đồng loại: giải pháp giúp bệnh nhân ung thư tăng khả năng tiếp cận phương pháp điều trị tiên tiến
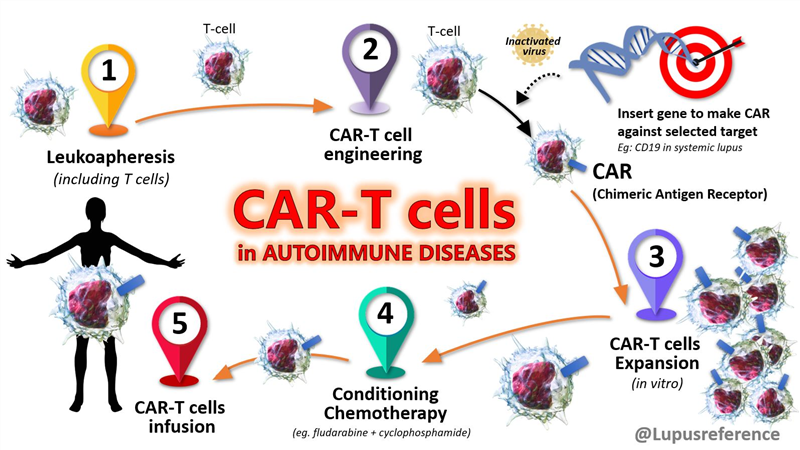
1. Liệu pháp CAR-T tự thân cho các bệnh lý huyết học ác tính Bệnh lý huyết học ác tính là những bệnh lý ác tính bắt nguồn từ tủy xương và hệ bạch huyết, gồm 3 nhóm chính: bệnh bạch cầu (leukemia), u lympho (lymphoma) và đa u tủy xương (multiple myeloma). Các phương pháp điều trị như hóa trị, xạ trị, liệu pháp miễn dịch đang ngày càng có nhiều tiến bộ, tuy nhiên vẫn có tỷ lệ cao bệnh nhân tái phát hoặc kháng trị. Sự xuất hiện của liệu pháp tế bào T mang thụ thể kháng nguyên khảm (chimeric antigen receptor T-cell, CAR-T) đã tạo ra bước đột phá trong điều trị các bệnh lý huyết học ác tính. Những tế bào này mang cấu trúc CAR có khả năng nhắm đích vào một thụ thể xác định trên tế bào ung thư, nhờ đó mà phát hiện đặc hiệu và tiêu diệt hiệu quả tế bào ung thư. Từ năm 2017 đến nay, Cục quản lý Thực phẩm và Dược phẩm Hoa Kỳ (the U.S. Food and Drug Administration – US FDA) và Cơ quan Dược phẩm Châu Âu (the European Medicines Agency – EMA) đã cấp phép cho 7 sản phẩm CAR-T tự thân (auto-CAR-T) trong điều trị các bệnh lý huyết học ác tính. Mặc dù vậy, chúng không phù hợp với tất cả các bệnh nhân, với 10-20% bệnh nhân không đáp ứng, trong khi quy trì sản xuất kéo dài không phù hợp với những bệnh nhân tiến triển nhanh, nguy cơ thất bại cao do giảm bạch cầu, chi phí lớn vì cần tối ưu cho từng bệnh nhân,… 2. Giải pháp CAR-T đồng loại Các tế bào CAR-T đồng loại (allo-CAR-T) đang được phát triển để giải quyết những thách thức liên quan đến liệu pháp CAR-T tự thân. Liệu pháp allo-CAR-T dựa trên việc sản xuất hàng loạt những tế bào CAR-T từ người hiến khỏe mạnh, nên có những lợi thế như: - Không gặp những hạn chế liên quan đến nguồn tế bào và độ khỏe mạnh của tế bào T: nguồn tế bào từ người hiến khỏe mạnh, tránh những bất thường về số lượng và chất lượng tế bào T ở các bệnh nhân mắc bệnh lý huyết học ác tính, không bị suy yếu bởi hóa – xạ trị ung thư,… - Sản xuất đồng loạt với quy mô lớn, sắp xếp với các liều điều trị xác định, nhờ đó sẵn sàng sử dụng ngay khi cần và chi phí sản xuất ở mức thấp - Kiểm soát chất lượng dễ dàng trước khi đóng gói sản phẩm, tăng hiệu quả của liệu pháp Trong thực hành lâm sàng, liệu pháp CAR-T đồng loại đã thể hiện những ưu điểm trong điều trị các bệnh ác tính về huyết học so với liệu pháp CAR-T tự thân như: - Hội chứng giải phóng cytokine (Cytokine Release Syndrome – CRS) ít nghiêm trọng hơn - Không cần các liệu pháp bắc cầu (được thực hiện giữa thời điểm gạn tách bạch cầu và truyền tế bào CAR-T) do không cần gạn tách tế bào từ bệnh nhân, nhờ đó giảm chi phí và tránh các tác dụng phụ trong quá trình điều trị - Loại bỏ nguy cơ biến đổi di truyền các tế bào của bệnh nhân trong quá trình sản xuất, tạo nên các nhóm tế bào kháng trị, đặc biệt ở các nhóm ung thư hung hãn như bệnh bạch cầu dòng lympho cấp tính tế bào B (B-cell Acute Lymphocytic Leukemia, B-ALL) Bệnh ghép chống chủ (Graft-versus-host disease, GvHD) và thải ghép đồng loại là những sự kiện đáng lo ngại khi ứng dụng allo-CAR-T. GvHD xảy ra khi tế bào T của người hiến xác định mô của người nhận là lạ và tấn công chúng, dẫn đến tình trạng viêm và tổn thương mô. Ngược lại, thải ghép đồng loại xảy ra khi hệ miễn dịch của vật chủ xác định tế bào T của người hiến là yếu tố lạ và tạo ra phản ứng miễn dịch để loại bỏ chúng. Khi sử dụng liệu pháp allo-CAR-T, các biện pháp hạn chế những biến chứng này cần được áp dụng, bao gồm xác định độ phù hợp miễn dịch, ức chế rộng rãi hệ miễn dịch của vật chủ (như sử dụng các thuốc kháng CD52 alemtuzumab, fingolimod), chỉnh sửa gen hoặc nguồn tế bào để loại bỏ GvHD và đào thải đồng loại,… 3. Triển vọng của liệu pháp allo-CAR-T Nhiều thử nghiệm lâm sàng áp dụng liệu pháp allo-CAR-T trong các bệnh lý ác tính huyết học như đa u tủy xương, lymphoma, bệnh bạch cầu và cho những kết quả khả quan. Trong hai thử nghiệm giai đoạn I mã số NCT02746952 và NCT02808442 sử dụng “UCART19” (tế bào CAR-T hướng đích CD19) trong điều trị bệnh bạch cầu dòng lympho cấp tính (ALL), kết quả cho thấy hiệu quả thu được rât khả quan, với tỷ lệ đáp ứng chung 48%, thời gian sống sót chung là 13,4 tháng. Trong thử nghiệm UNIVERSAL liên quan đến đa u tủy xương, 25% bệnh nhân đáp ứng hoàn toàn và 45,8% đáp ứng một phần. Những kết quả này cho thấy những tín hiệu lạc quan về hiệu quả của liệu pháp. Các tác dụng phụ được ghi nhận ở mức tương tự như CAR-T tự thân, cho thấy tính an toàn của CAR-T đồng loại trong các thử nghiệm lâm sàng. Trong điều trị các bệnh ung thư u đặc, liệu pháp CAR-T gặp nhiều hạn chế do tính chất của vi môi trường khối u. Việc sử dụng các công cụ chỉnh sửa gen, khả năng nhắm đích nhiều gen tế bào T mang lại cơ hội sản xuất CAR-T đồng loại có độ an toàn và hiệu quả cao hơn. Tiêu biểu trong số này có thể kể đến CYAD-01 kết hợp cùng thuốc kháng PD-1 (pembrolizumab) để tăng cường hiệu quả và độ bền đáp ứng ở bệnh nhân ung thư đại trực tràng di căn (thử nghiệm mã số NCT04991948). Sự kết hợp giữa sản phẩm CAR-T đồng loại và một tác nhân điều hòa miễn dịch khác (như thuốc ức chế điểm kiểm soát miễn dịch PD-1, CTLA-4) được coi là một chiến lược hiệu quả để ứng dụng liệu pháp này trong điều trị các dạng ung thư u đặc. TÀI LIỆU THAM KHẢO 1. Depil S., et al. (2020). ‘Off-the-shelf’ allogeneic CAR T cells: development and challenges. Nature reviews Drug discovery, 19(3), 185-199. DOI: https://doi.org/10.1038/s41573-019-0051-2 2. Bedoya M. D., Dutoit V., and Migliorini D. (2021). Allogeneic CAR T cells: an alternative to overcome challenges of CAR T cell therapy in glioblastoma. Frontiers in immunology, 12, 640082. DOI: https://doi.org/10.3389/fimmu.2021.640082 3. Chen S., and van den Brink M. R. (2024). Allogeneic “Off-the-Shelf” CAR T cells: Challenges and advances. Best Practice & Research Clinical Haematology, 37(3), 101566. DOI: https://doi.org/10.1016/j.beha.2024.101566 4. Sasu B. J., et al. (2024). Allogeneic CAR T cell therapy for cancer. Annual Review of Cancer Biology, 8(2024), 227-243. DOI: https://doi.org/10.1146/annurev-cancerbio-062822-023316 5. Mansoori S., et al. (2024). Recent updates on allogeneic CAR-T cells in hematological malignancies. Cancer Cell International, 24(1), 304. DOI: https://doi.org/10.1186/s12935-024-03479-y XEM THÊM - Cải biến di truyền giúp tăng cường hiệu quả liệu pháp tế bào miễn dịch trong điều trị ung thư: TCR-T và CAR-T https://www.facebook.com/share/p/18mRyiUvJb/ - Liệu pháp CAR-T – bước đột phá của liệu pháp tế bào trong điều trị ung thư https://www.facebook.com/share/p/1ACHF2K2wY/ - Một số giải pháp giảm chi phí cho liệu pháp CAR-T trong điều trị ung thư https://www.facebook.com/share/p/1AAvzahvNA/ - Liệu pháp CAR-T đồng loại cho thấy tính an toàn và hiệu quả trong điều trị ung thư huyết học https://www.facebook.com/share/p/1APRfhAno5/
23/01/2026
CAR-T mục tiêu kép: Một hướng đi tiềm năng của liệu pháp tế bào CAR-T
1. Một số hạn chế của liệu pháp CAR-T truyền thống (mục tiêu đơn) Liệu pháp tế bào T với thụ thể kháng nguyên khảm (chimeric antigen receptor T cell, CAR-T) là một liệu pháp miễn dịch mang tính cách mạng được sử dụng trong điều trị ung thư và một số bệnh lý khác. Phương pháp điều trị này bao gồm việc thu thập các tế bào T tự thân, chuyển gen mã hóa một thụ thể được biến đổi nhân tạo (cấu trúc CAR) để các tế bào T mang thụ thể này, nuôi cấy tăng sinh tế bào CAR-T thu được, truyền lại vào bệnh nhân để chúng nhận diện các kháng nguyên khối u cụ thể và tiêu diệt khối u hiệu quả với độ đặc hiệu cao. Mặc dù hiệu quả của liệu pháp CAR-T đã được chứng minh, nó vẫn có những hạn chế đáng kể như: - Hiệu quả: Tế bào CAR-T nhắm vào một kháng nguyên cụ thể trên tế bào ung thư, gây áp lực chọn lọc mạnh lên khối u, dẫn đến sự tái phát của các khối u không biểu hiện kháng nguyên này. Sự không đồng nhất đáng kể của khối u khiến CAR-T đơn mục tiêu khó đạt được hiệu quả ở nhiều loại tế bào khác nhau trong khối u. - Tính an toàn: Do tính không đồng nhất của khối u và sự chồng chéo kháng nguyên giữa tế bào ung thư và tế bào gốc tạo máu, CAR-T không phân biệt được hai loại tế bào này, nên có thể tấn công nhầm tế bào lành. Quy trình sản xuất CAR-T sử dụng vector chuyển gen là virus cũng mang đến những lo ngại. Nhiều tác dụng phụ của liệu pháp CAR-T cũng đã được ghi nhận trong các thử nghiệm lâm sàng, như bão cytokine, độc tính thần kinh trung ương,... 2. Liệu pháp CAR-T mục tiêu kép mang lại những lợi thế tiềm năng Liệu pháp CAR-T mục tiêu kép (dual-target CAR-T) nổi lên như một phương án tiềm năng để giảm thiểu một số nhược điểm hoặc tăng cường những lợi thế nhất định của liệu pháp CAR-T truyền thống. Việc nhắm mục tiêu vào đồng thời hai kháng nguyên có thể ngăn chặn hiệu quả sự tái phát, khi đó các nhà nghiên cứu có thêm cơ hội lựa chọn thêm một kháng nguyên phổ rộng trên các tế bào ung thư. Một số chiến lược thiết kế CAR-T mục tiêu kép phổ biến bao gồm: - Hỗn hợp hai sản phẩm CAR-T mục tiêu đơn: quá trình sản xuất riêng biệt với hai vector mang cấu trúc CAR khác nhau, tạo nên hai sản phẩm CAR-T khác nhau, được truyền cho bệnh nhân đồng thời hoặc truyền vào các ngày liên tiếp nhau - Tế bào T mang hai cấu trúc CAR riêng biệt (bicistronic): Sản phẩm tế bào CAR-T mang hai cấu trúc CAR riêng biệt đặc hiệu cho hai kháng nguyên khác nhau - Tế bào T mang cấu trúc CAR song song (tandem): Tế bào CAR-T mang hai cấu trúc CAR nối trực tiếp với nhau, với vùng nhận diện kháng nguyên nằm liên tiếp nhau trên cùng một vùng xuyên màng tế bào - Ngoài ra, một số chiến lược nâng cao để để tăng cường hiệu quả hoặc tính an toàn: cổng logic “OR” (tế bào CAR-T được hoạt hóa bởi một trong hai kháng nguyên trên tế bào khối u), “AND” (được kích hoạt khi nhận ra cả hai kháng nguyên), “NOT” (bị bất hoạt khi gặp một kháng nguyên trên tế bào bình thường),... 3. Một số kết quả thử nghiệm về CAR-T mục tiêu kép Nhiều liệu pháp CAR-T mục tiêu kép để điều trị các bệnh lý ác tính tế bào B và đa u tủy xương đã tiến đến giai đoạn tử nghiệm lâm sàng - Thử nghiệm lâm sàng giai đoạn I mã số NCT04007029 với tế bào CAR-T nhắm đến CD19 và CD20 để điều trị u lympho không Hodgkin cho thấy tỷ lệ đáp ứng tổng thể (overall response rate - ORR) 90%, tỷ lệ đáp ứng hoàn toàn (complete response - CR) là 70%, không ghi nhận sự phát triển độc tính toàn thân và hội chứng giải phóng cytokine (cytokine release syndrome – CRS) cao hơn cấp độ I, trái ngược đáng kể với hồ sơ an toàn của một số liệu pháp CAR-T mục tiêu đơn CD19 trong nhiều thử nghiệm lâm sàng khác. - Một nghiên cứu phân tích tổng cộng 219 bệnh nhân mắc bệnh bạch cầu cấp dòng lympho (Acute Lymphoblastic Leukemia – ALL) tế bào B tham gia vào thử nghiệm lâm sàng sửu dụng CAR-T mục tiêu đơn CD19 (NCT03919240) hoặc mục tiêu kép CD19 và CD22 (NCT03614858) cho thấy: những bệnh nhân được điều trị bằng liệu pháp CAR-T mục tiêu kép đạt tỷ lệ đáp ứng hoàn toàn cao hơn so với những bệnh nhân được điều trị bằng liệu pháp mục tiêu đơn (98% so với 83%). - Nhiều thử nghiệm lâm sàng khác đang thực hiện cho thấy liệu pháp CAR-T mục tiêu kép đã chứng minh hiệu quả và tính an toàn trong bệnh bạch cầu, u lympho, đa u tủy xương,… 4. Hướng đi trong tương lai, triển vọng và thách thức Mặc dù vậy, liệu pháp CAR-T mục tiêu kép vẫn có một số hạn chế chính: - Vấn đề kháng trị: chưa hoặc không giải quyết được các cơ chế kháng điều trị khác ngoài cơ chế mất kháng nguyên đã nêu ở phần 1 (tái phát ung thư với các tế bào ác tính không biểu hiện kháng nguyên đích của CAR-T) - Chưa có đủ bằng chứng về tính an toàn và khả năng hoạt động trong cơ thể của CAR-T mục tiêu kép (đặc biệt là một số nghiên cứu cho thấy CAR-T mục tiêu kép gây nên những độc tính về huyết học khi điều trị đa u tủy xương, ví dụ giảm tiểu cầu) Kích thước của hai cấu trúc CAR lớn hơn nên sản xuất khó khăn hơn so với CAR-T truyền thống, bao gồm những khó khăn trong lựa chọn và thiết kế vector chuyển gen, hiệu quả chuyển gen thấp hơn,… Vì vậy, để có thể ứng dụng cho lâm sàng, những hướng đi sắp tới của CAR-T mục tiêu kép bao gồm tối ưu hóa cấu trúc và quy trình sản xuất, lựa chọn các mục tiêu kháng nguyên phù hợp cho từng chỉ định bệnh, đánh giá chi tiết về hồ sơ an toàn và hiệu quả của liệu pháp,… Để thực hiện được những mục tiêu đó đòi hỏi sự hợp tác của các nhóm nghiên cứu khác nhau, nhằm phát triển những giải pháp hiệu quả mang lại lợi ích cho cộng đồng toàn cầu. TÀI LIỆU THAM KHẢO 1. Xie B, et al. (2022). Current Status and Perspectives of Dual-Targeting Chimeric Antigen Receptor T-Cell Therapy for the Treatment of Hematological Malignancies. Cancers (Basel) 14(13): 3230. DOI: https://doi.org/10.3390/cancers14133230 2. Yang J., et al. (2024). Dual-targeted CAR T-cell immunotherapies for hematological malignancies: latest updates from the 2023 ASH annual meeting. Experimental Hematology & Oncology 13, 25. DOI: https://doi.org/10.1186/s40164-024-00485-8 3. Zhang C, et al. (2025). Advancements and Future Directions of Dual-Target Chimeric Antigen Receptor T-Cell Therapy in Preclinical and Clinical Studies. Journal of Immunology Research 2025: 5845167. https://doi.org/10.1155/jimr/5845167 XEM THÊM - Cải biến di truyền giúp tăng cường hiệu quả liệu pháp tế bào miễn dịch trong điều trị ung thư: TCR-T và CAR-T https://www.facebook.com/share/p/18mRyiUvJb/ - Liệu pháp CAR-T – bước đột phá của liệu pháp tế bào trong điều trị ung thư https://www.facebook.com/share/p/1ACHF2K2wY/ - FDA loại bỏ các chiến lược đánh giá và giảm thiểu rủi ro cho liệu pháp CAR-T tự thân trong điều trị ung thư https://www.facebook.com/share/p/19ZgegsBHs/ - CAR-T in vivo: chiến lược mới với tế bào CAR-T được sản xuất ngay trong cơ thể bệnh nhân https://www.facebook.com/share/p/1BJoWi2Kgp/ - Một số giải pháp giảm chi phí cho liệu pháp CAR-T trong điều trị ung thư https://www.facebook.com/share/p/1AAvzahvNA/
23/01/2026

Một số giải pháp giảm chi phí cho liệu pháp CAR-T
Liệu pháp CAR-T được coi là bước đột phá của liệu pháp tế bào trong điều trị ung thư, mang đến giải pháp điều trị hiệu quả cho một số bệnh ung thư máu, ngoài ra cũng có những tiến bộ tích cực đối với u đặc và các bệnh tự miễn. Tính đến thời điểm hiện tại, đã có 7 sản phẩm được Cục quản lý Thực phẩm và Dược phẩm Hoa Kỳ (The U. S. Food And Drug Administration – US FDA) và Cơ quan Dược phẩm Châu Âu (European Medicines Agency – EMA) phê duyệt, bao gồm Kymriah, Yescarta, Tecartus, Breyanzi, Aucatzyl, Abecma, Carvykti. Ngoài ra, một số sản phẩm khác được cấp phép ở Trung Quốc (Relma-cel, Yuanruida, Fucaso, Zevor-cell), Ấn Độ (NexCAR19, Qartemi),… đều thuộc các công ty ở quốc gia sở tại. Tuy nhiên, chi phí của phương pháp điều trị này khá cao, chỉ riêng quy trình điều chế CAR-T tại Hoa Kỳ đã tiêu tốn khoảng 300.000 USD trở lên và tăng theo từng năm theo giá nguyên liệu, nếu tính thêm các chi phí khác trong suốt quá trình nằm viện và theo dõi bệnh nhân thì sức ép kinh tế trở nên rất nặng nề. Để giải quyết vấn đề này, nhiều chiến lược đã được đề ra, sau đây là một số giải pháp chính. 1. Phát triển liệu pháp CAR-T in vivo Quy trình CAR-T thông thường (ex vivo) được thực hiện qua nhiều bước phức tạp: thu thập tế bào T từ bệnh nhân, biến đổi gen của chúng để biểu hiện cấu trúc CAR, nuôi cấy tăng sinh tế bào CAR-T, kiểm tra chất lượng và truyền sản phẩm trở lại bệnh nhân. Tổng thời gian thường mất 2–4 tuần, đòi hỏi những yêu cầu đặc biệt về cơ sở vật chất và trang thiết bị, dẫn đến chi phí khá lớn. Đối với CAR-T in vivo, các tế bào CAR-T được tạo ra trực tiếp trong cơ thể bệnh nhân, bằng cách đưa vào trong người bệnh các hạt nano hoặc vector virus nhắm trúng đích tế bào T, chúng sẽ chuyển gen và biểu hiện cấu trúc CAR, tạo nên tế bào CAR-T có thể nhân lên tự nhiên trong cơ thể. Phương pháp này có thể làm giảm chi phí và độ phức tạp so với CAR-T ex vivo, đồng thời có những ưu thế tiềm năng như tránh nguy cơ nhiễm trùng cơ hội và độc tính toàn thân cho người bệnh. 2. Phát triển các liệu pháp CAR-T đồng loại Tất cả các liệu pháp CAR-T được phê duyệt hiện tại đều là tự thân (nghĩa là tế bào T được lấy từ bệnh nhân để sau đó điều trị cho chính họ), đa số các sản phẩm thử nghiệm cũng đều như vậy. Vì thế, mỗi lô sản xuất CAR-T mang một đặc điểm riêng được cá nhân hóa cho từng bệnh nhân, và chỉ sử dụng được cho chính người bệnh đó, làm tăng chi phí sản xuất. Các nhà khoa học đã và đang thực hiện những chiến lược để sản xuất CAR-T đồng loại (“off-the-shelf” allogeneic CAR-T), trong đó tế bào T được lấy từ người hiến khỏe mạnh, hoặc từ máu cuống rốn, hoặc được biệt hóa từ tế bào gốc, sau đó cải biến và nuôi cấy tăng sinh và lưu trữ đông lạnh, sẵn sàng truyền cho bệnh nhân khi cần. Quá trình sản xuất hàng loạt với số lượng lớn giúp giảm chi phí đáng kể, đồng thời mang đến những lợi thế khác như chất lượng đồng nhất, sẵn sàng sử dụng ngay cho bệnh nhân khi có chỉ định mà không cần chờ đợi quá trình cải biến trong phòng thí nghiệm. 3. Sản xuất CAR-T tại các quốc gia có chi phí thấp Trong các sản phẩm CAR-T được cấp phép trên thế giới, 7 sản phẩm được phê duyệt tại Hoa Kỳ và Châu Âu có chi phí khá cao, ngược lại những sản phẩm tại Ấn Độ và Trung Quốc ở mức giá được coi là thấp hơn nhiều. Ví dụ, Relma-cel khoảng 1 triệu Nhân dân tệ (khoảng 140.000 USD), Zevor-cel khoảng 160.000 USD, NexCAR19 khoảng 50.000 USD. Mức chi phí thấp do nhiều nguyên nhân, bao gồm chi phí xây dựng cơ sở sản xuất, trang thiết bị, nguyên liệu, và đặc biệt là chi phí nhân công cũng như công nghệ tạo vector chuyển gen của từng công ty. 4. Chuyển giao công nghệ và sản xuất tại chỗ Đây là giải pháp đầy hứa hẹn, cho phép các bệnh viện có thể sản xuất liệu pháp CAR-T tại chỗ để sử dụng cho bệnh nhân, tránh việc phải vận chuyển mẫu đến phòng thí nghiệm sản xuất, hoặc vận chuyển bệnh nhân đến cơ sở y tế thuận tiện (thường các phòng thí nghiệm hoặc cơ sở y tế này ở nước ngoài) làm tăng chi phí cho quá trình điều trị. Ví dụ, hãng Miltenyi Biotec có trụ sở tại Đức đã triển khai nhà máy và chuyển giao công nghệ (gồm hệ thống sản xuất CAR-T là CliniMACS Prodigy và hệ thống vector chuyển gen) đến nhiều quốc gia như Áo, Anh, Ireland, Hàn Quốc, Ấn Độ,… (tại Việt Nam, Hệ thống Y tế Vinmec cũng tiếp nhận chuyển giao công nghệ này). Về lâu dài, việc sản xuất tại chỗ sẽ giúp giảm đáng kể chi phí sản xuất CAR-T, khi lượng bệnh nhân đủ lớn. Tuy nhiên ở thời điểm ban đầu, chiến lược này còn gặp nhiều thách thức, bao gồm quy định triển khai liệu pháp ở quốc gia sở tại, thử nghiệm đánh giá hiệu quả trên bệnh nhân của từng công nghệ/giải pháp (ngược lại với các sản phẩm CAR-T thương mại đã có dữ liệu lâm sàng đủ tin cậy trước khi được cấp phép), chi phí nguyên liệu và nhân công tại quốc gia sở tại,… 5. Một số giải pháp khác Một số giải pháp chuyên sâu khác vẫn đang được các nhà khoa học nghiên cứu, bao gồm cải tiến quy trình (tìm vector thay thế vector virus, tăng hiệu suất để giảm thời gian nuôi cấy tế bào), chuyên môn hóa quá trình sản xuất đến nhiều công ty thay vì tập trung như hiện tại, tìm các dấu ấn sinh học để nâng cao hiệu quả của CAR-T,…
23/01/2026
Liệu pháp CAR-T đồng loại cho thấy tính an toàn và hiệu quả trong điều trị ung thư huyết học
Liệu pháp tế bào T mang thụ thể kháng nguyên khảm (chimeric antigen receptor T-cell, CAR-T) đã khẳng định được hiệu quả trong điều trị các bệnh lý huyết học ác tính, với 7 sản phẩm CAR-T tự thân được cấp phép tại Hoa Kỳ và Châu Âu để điều trị y lympho, bệnh bạch cầu, đa u tủy xương. Quy trình liệu pháp CAR-T tự thân thường bao gồm các bước chính: thu thập tế bào T từ máu của chính bệnh nhân và chuyển gen để biểu hiện cấu trúc CAR trên tế bào T, nuôi cấy tăng sinh tế bào CAR-T thu được và truyền cho bệnh nhân. Ngoài ra, các nhà khoa học đã và đang thực hiện các chiến lược để sản xuất sản phẩm đồng loại (“off-the-shelf” allogeneic CAR-T), với nhiều lợi thế như sản xuất đồng loạt giúp giảm chi phí, chất lượng đồng nhất, không cần chờ đợi quá trình cải biến và nuôi cấy tăng sinh như phương pháp tự thân,... Không giống như phương pháp truyền thống, những tế bào T trong sản phẩm đồng loại được thu nhận từ người hiến khỏe mạnh, hoặc máu cuống rốn, hoặc biệt hóa từ tế bào gốc đa tiềm năng, sau đó cải biến để biểu hiện cấu trúc CAR trên bề mặt tế bào, nuôi cấy tăng sinh CAR-T và lưu trữ đông lạnh, sẵn sàng truyền cho bệnh nhân khi cần. Ngày 03 tháng 11 năm 2025, Công ty Công nghệ sinh học Caribou Biosciences đã công bố những dữ liệu lâm sàng về hai sản phẩm CAR-T đồng loại đang được họ phát triển: Vispa-cel trong điều trị u lympho không Hodgkin tế bào B tái phát hoặc kháng trị (thử nghiệm lâm sàng ANTLER), và CB-011 trong điều trị đa u tủy xương (thử nghiệm lâm sàng CaMMouflage). Vispacabtagene regedleucel (Vispa-cel, trước đây là CB-010), là sản phẩm CAR-T đồng loại kháng CD19, đồng thời chỉnh sửa PD-1 là một điểm kiểm soát miễn dịch nhằm hạn chế sự suy giảm sớm của những tế bào này tỏng cơ thể. Vispa-cel được sử dụng trong thử nghiệm lâm sàng giai đoạn 1 có tên ANTLER để điều trị u lympho không Hodgkin tế bào B tái phát hoặc kháng trị. Theo kết quả thử nghiệm, Vispa-cel có độ bền tương tự CAR-T tự thân, khả năng dung nạp tốt và chứng minh được hiệu quả đáng khích lệ: ở nhóm phù hợp HLA một phần (n = 22), tỷ lệ đáp ứng tổng thể (Overall response rate – ORR) đạt 82%, tỷ lệ đáp ứng hoàn toàn (Complete Response – CR) đạt 64%, tỷ lệ sống không bệnh tiến triển (Progression-free survival – PFS) sau 12 tháng đạt 51%; ở nhóm được tối ưu hóa (n = 35), các tỷ lệ này tương ứng là 86%, 63% và 53%. Tính an toàn của liệu pháp cũng được khẳng định, với các tác dụng phụ không nghiêm trọng, và không có trường hợp nào mắc bệnh ghép chống chủ (GvHD). CB-011 là sản phẩm đồng loại kháng BCMA trong điều trị đa u tủy xương, được đánh giá an toàn và hiệu quả thông qua thử nghiệm lâm sàng giai đoạn 1 có tên CaMMouflage (NCT05722418). Trong thử nghiệm này, nhóm nghiên cứu đã quan sát được những phản ứng sâu sắc và lâu dài ở nhóm bệnh nhân được điều trị. Tỷ lệ đáp ứng tổng thể đạt 92%, với 75% đáp ứng hoàn toàn và 83% đáp ứng ít nhất một phần hoặc giảm ung thư. Hầu hết các bệnh nhân (91%) đều âm tính với bệnh tồn dư tối thiểu (số lượng rất nhỏ các tế bào ung thư còn lại trong cơ thể sau khi điều trị), ngoài ra ít gặp các tác dụng phụ khác. Những kết quả này đánh dấu một bước tiến đáng khích lệ trong liệu pháp tế bào miễn dịch chống ung thư. Các đặc tính sinh học của Vispa-cell và CB-011 tương đương với CAR-T tự thân, đồng thời tính sẵn có và khả năng dung nạp tốt khiến nó phù hợp để sử dụng ngoại trú tại các trung tâm y tế lớn và các bệnh viện cộng đồng, mở rộng đáng kể khả năng tiếp cận với bệnh nhân. Những yếu tố chính liên quan đến kết quả thành công của bệnh nhân bao gồm tuổi của người hiến tặng (người hiến tặng trẻ có kết quả tốt hơn so với người lớn tuổi) và sự phù hợp HLA một phần (sự phù hợp của hai hay nhiều alen tương quan với kết quả tương đương đương với CAR-T tự thân). Công ty Caribou Biosciences tin rằng những sản phẩm này sẽ trở thành liệu pháp tế bào CAR-T đồng loại tiềm năng tốt nhất cho bệnh nhân, đồng thời sẽ tiến hành các thử nghiệm lâm sàng giai đoạn sau để đánh giá kỹ hơn về hiệu quả của chúng. TÀI LIỆU THAM KHẢO 1. Thông cáo báo chí ngày 02 tháng 11 năm 2025 của Caribou Biosciences, Inc. https://www.globenewswire.com/news-release/2025/11/02/3178810/0/en/Caribou-Biosciences-to-Host-Webcast-to-Report-New-Data-Updates-from-Two-Allogeneic-CAR-T-Cell-Therapy-Programs-in-Lymphoma-and-Multiple-Myeloma.html 2. Thông tin dữ liệu nghiên cứu của thử nghiệm ANTLER trên Mạng lưới Tin tức Đầu tư https://investingnews.com/caribou-biosciences-announces-positive-data-from-antler-phase-1-trial-demonstrating-efficacy-and-durability-of-vispa-cel-an-allogeneic-car-t-cell-therapy-on-par-with-autologous-car-t-cell-therapies/ 3. Thông tin về thử nghiệm lâm sàng NCT05722418 trên trang cơ sở dữ liệu các nghiên cứu lâm sàng của Thư Viện Y khoa Quốc gia Hoa Kỳ https://clinicaltrials.gov/study/NCT05722418 XEM THÊM - Cải biến di truyền giúp tăng cường hiệu quả liệu pháp tế bào miễn dịch trong điều trị ung thư: TCR-T và CAR-T https://www.facebook.com/share/p/18mRyiUvJb/ - Liệu pháp CAR-T – bước đột phá của liệu pháp tế bào trong điều trị ung thư https://www.facebook.com/share/p/1ACHF2K2wY/ - CAR-E: Giải pháp tăng cường hiệu quả và tạo trí nhớ miễn dịch cho liệu pháp CAR-T, giúp ngăn ngừa khả năng tái phát ung thư sau điều trị bằng phương pháp này https://www.facebook.com/share/p/1BJvL3gP4L/ - CAR-T in vivo: chiến lược mới với tế bào CAR-T được sản xuất ngay trong cơ thể bệnh nhân https://www.facebook.com/share/p/19Yrq5KFJ2/
23/01/2026
Phương pháp cải tiến giúp nâng cao hiệu quả của liệu pháp tế bào CAR-T trong điều trị ung thư u đặc
1. Liệu pháp tế bào CAR-T: thành tựu lớn trong điều trị các bệnh lý huyết học ác tính Các tế bào T có khả năng nhận diện các tác nhân vi khuẩn, virus, tế bào ung thư,… nhờ các thụ thể có trên bề mặt của chúng. Để phát hiện dễ dàng và đặc hiệu hơn đối với các tế bào ung thư, các nhà khoa học đã thiết kế thụ thể kháng nguyên khảm (Chimeric Antigen Receptor, CAR) có khả năng liên kết với kháng nguyên nhất định trên tế bào ung thư. Những tế bào T mang cấu trúc CAR (tế bào CAR-T) khi được truyền vào cơ thể bệnh nhân sẽ đi tìm và tiêu diệt tế bào ác tính, đồng thời có khả năng nhân lên trong cơ thể để duy trì hoạt động lâu dài. Liệu pháp CAR-T đã khẳng định được hiệu quả trong điều trị các bệnh lý huyết học ác tính. Hiện đã có 7 sản phẩm được cấp phép tại Hoa Kỳ và châu Âu, gồm 5 sản phẩm được thiết kế CAR đặc hiệu CD19 trong điều trị bệnh bạch cầu và u lympho (KYMRIAH – Tisagenlecleucel, YESCARTA – Axicabtagene ciloleucel, TECARTUS – Brexucabtagene autoleucel, BREYANZI – Lisocabtagene maraleucel, AUCATZYL – Obecabtagene autoleucel) và 2 sản phẩm hướng đích kháng nguyên trưởng thành tế bào B (BCMA) trong điều trị đa u tủy xương (ABECMA – Idecabtagene vicleucel, CARVYKTI – Ciltacabtagene autoleucel). Tại nhiều quốc gia khác như Nhật Bản, Trung Quốc, Ấn Độ,… một số sản phẩm khác cũng đã được phê duyệt trong điều trị các bệnh lý huyết học ác tính. Bên cạnh đó, hàng trăm thử nghiệm lâm sàng ở khắp nơi trên thế giới hứa hẹn sẽ có thêm những liệu pháp CAR-T khác được cấp phép ở nhiều quốc gia trong thời gian tới. (A) PD-L1 trên tế bào ung thư kết hợp với PD-1 trên tế bào T là một điểm kiểm soát miễn dịch, khiến tế bào T không nhận diện được tế bào ung thư; các thuốc ức chế PD-1 và PD-L1 ngăn chặn sự liên kết giữa hai phân tử này, giúp tế bào T nhận diện và tiêu diệt tế bào ung thư. (B) Chiến lược biến đổi tế bào CAR-T để có khả năng tiết ra protein dung hợp IL-12 và chất ức chế PD-L1, protein này vừa có khả năng chặn PD-L1 khiến tế bào ung thư không trốn tránh được tế bào miễn dịch, vừa có khả năng kích thích phản ứng miễn dịch tại chỗ giống như hoạt tính của IL-12. 2. Liệu pháp tế bào CAR-T cải tiến nâng cao hiệu quả điều trị ung thư u đặc Trái với những tiến bộ của CAR-T trong điều trị các bệnh lý huyết học ác tính, việc nghiên cứu và thử nghiệm liệu pháp này trên các dạng u đặc gặp rất nhiều hạn chế, trong khi nhóm này chiếm trên 90% các trường hợp ung thư. Nguyên nhân có thể do tính không đồng nhất của kháng nguyên, vi môi trường khối u ức chế miễn dịch nên ức chế hoặc bất hoạt CAR-T, rào cản vật lý và mô đệm ngăn chặn tế bào CAR-T xâm nhập,… Tuy vậy, trong những năm gần đây, các nhà nghiên cứu ung thư đã phát triển nhiều phương pháp để khắc phục tình trạng này. Trong một nghiên cứu mới công bố, các nhà khoa học Hoa Kỳ đã đưa ra một chiến lược mới để tăng cường hiệu quả của CAR-T trong điều trị u rắn. Họ đã biến đổi tế bào CAR-T để tiết ra protein dung hợp, kết hợp giữa interleukin 12 (IL-12) và chất ức chế protein PD-L1, nhờ đó những tế bào này tấn công miễn dịch mạnh mẽ, vượt qua môi trường khối u để phát huy hiệu quả. IL-12 là một cytokine có khả năng hoạt hóa miễn dịch, trong khi chất ức chế PD-L1 làm bất hoạt PD-L1 (là một điểm kiểm soát miễn dịch giúp tế bào ung thư tránh được sự tấn công của tế bào miễn dịch), khiến tế bào ung thư dễ dàng bị phát hiện và tiêu diệt. Việc dung hợp 2 protein này với nhau giúp tế bào CAR-T nhận diện tế bào ác tính tốt hơn, được hoạt hóa bởi IL-12 ngay tại vị trí khối u khi có mặt PD-L1, đồng thời hạn chế độc tính toàn thân của IL-12 đối với bệnh nhân. Những tế bào CAR-T này đã thể hiện hoạt động hiệu quả khi nuôi cấy với tế bào ung thư ở người trong phòng thí nghiệm. Khi thử nghiệm trên mô hình chuột ung thư tuyến tiền liệt và ung thư buồng trứng, chúng đã có thể thâm nhâp sâu vào khối u, tác động làm giảm đáng kể kích thước khối u mà không phát hiện độc tính ở cơ quan khác, tình trạng viêm toàn thân giảm đáng kể, cho thấy hiệu quả và tính an toàn của phương pháp này. Từ những kết quả trên, nhóm nghiên cứu đang đặt mục tiêu thử nghiệm lâm sàng trong vòng 1-2 năm tới, ban đầu tập trung vào ung thư tuyến tiền liệt và ung thư buồng trứng, đồng thời có thể mở rộng sang ung thư tuyến tụy, đại trực tràng và u não. Nhóm nghiên cứu cũng cho rằng chiến lược trên có thể hữu ích không chỉ với CAR-T, mà còn áp dụng được với các liệu pháp tế bào miễn dịch khác, như TIL và TCR-T. TÀI LIỆU THAM KHẢO Murad J. P., et al. (2025). Solid tumor CAR T cells engineered with fusion proteins targeting PDL1 for localized IL-12 delivery. Nature Biomedical Engineering. DOI: https://doi.org/10.1038/s41551-025-01509-2 XEM THÊM - Liệu pháp miễn dịch trong điều trị ung thư https://ysinhtebao.com/ung-thu-va-huyet-hoc/lieu-phap-mien-dich-trong-dieu-tri-ung-thu - Cải biến di truyền giúp tăng cường hiệu quả liệu pháp tế bào miễn dịch trong điều trị ung thư: TCR-T và CAR-T https://ysinhtebao.com/lieu-phap-cart-tcrt/cai-bien-di-truyen-giup-tang-cuong-hieu-qua-lieu-phap-te-bao-mien-dich-trong-dieu-tri-ung-thu-tcr-t-va-car-t - Liệu pháp CAR-T – bước đột phá của liệu pháp tế bào trong điều trị ung thư https://ysinhtebao.com/lieu-phap-te-bao-mien-dich/lieu-phap-car-t-buoc-dot-pha-cua-lieu-phap-te-bao-trong-dieu-tri-ung-thu - CAR-E: Giải pháp tăng cường hiệu quả và tạo trí nhớ miễn dịch cho liệu pháp CAR-T, giúp ngăn ngừa khả năng tái phát ung thư sau điều trị bằng phương pháp này https://ysinhtebao.com/lieu-phap-tb-mien-dich-khac/car-e-giai-phap-tang-cuong-hieu-qua-va-tao-tri-nho-mien-dich-cho-lieu-phap-car-t-giup-ngan-ngua-kha-nang-tai-phat-ung-thu - Liệu pháp tế bào cho các bệnh ung thư dạng u đặc đã đạt nhiều thành tựu đột phá trong năm 2024 https://ysinhtebao.com/ung-thu-va-huyet-hoc/lieu-phap-te-bao-cho-cac-benh-ung-thu-dang-u-dac-da-dat-nhieu-thanh-tuu-dot-pha-trong-nam-2024
23/01/2026
Liệu pháp CAR-T và sự liên quan đến ung thư thứ phát – kết quả phân tích trên 783 bệnh nhân
1. CAR-T – bước đột phá của liệu pháp tế bào trong điều trị ung thư Các tế bào T mang thụ thể kháng nguyên khảm (Chimeric Antigen Receptor T Cell – CAR-T) mang đến một giải pháp đầy hứa hẹn để điều trị một số bệnh ung thư máu, và các thử nghiệm lâm sàng hiện tại chủ yếu tập trung CAR-T đến các bệnh lý huyết học ác tính. Tính đến hết tháng 6 năm 2025, đã có 7 sản phẩm CAR-T được FDA Hoa Kỳ phê duyệt, bao gồm 5 sản phẩm trong điều trị u lympho và bệnh bạch cầu, 2 sản phẩm trong điều trị đa u tủy xương. Ngược lại với những tiến bộ của CAR-T trong điều trị các bệnh lý huyết học ác tính, việc nghiên cứu và thử nghiệm liệu pháp này trên u đặc gặp rất nhiều hạn chế. Nguyên nhân có thể do tính không đồng nhất của kháng nguyên, vi môi trường khối u đặc ức chế miễn dịch nên ức chế hoặc bất hoạt CAR-T, rào cản vật lý và mô đệm ngăn cản tế bào CAR-T xâm nhập,… Tuy nhiên hiện nay, nhiều thử nghiệm đã có những chiến lược khắc phục hiện tượng trên, và cho thấy những tín hiệu tích cực về liệu pháp này trong điều trị u thần kinh đệm, sarcoma, ung thư biểu mô tế bào thận,… 2. Quy trình thực hiện liệu pháp CAR-T và những nghi ngại về khả năng gây ung thư thứ phát Quy trình thực hiện liệu pháp tế bào CAR-T thường bao gồm các bước chính: (1) thu thập tế bào T từ máu của chính bệnh nhân, (2) chuyển gen mã hóa thụ thể kháng nguyên khảm (CAR) để tế bào T có thể sản xuất cấu trúc CAR trên bề mặt của nó, cấu trúc này cho phép tế bào T nhận diện các protein đặc hiệu trên tế bào ung thư, (3) nuôi cấy tăng sinh tế bào CAR-T để nhân lên đủ số lượng cần thiết, (4) điều trị điều kiện hóa bệnh nhân bằng hóa/xạ trị để giảm số lượng tế bào T hiện có, tạo chỗ trống và chuẩn bị cho hệ miễn dịch tiếp nhận tế bào CAR-T, (5) truyền sản phẩm CAR-T cho bệnh nhân, các tế bào này đi khắp cơ thể và tìm những tế bào ác tính biểu hiện kháng nguyên mà CAR nhận diện để tiêu diệt chúng, (6) theo dõi bệnh nhân sau điều trị để đánh giá, kiểm soát tính an toàn và hiệu quả của liệu pháp. Trong quy trình trên, giai đoạn thiết kế gen mã hóa CAR và chuyển gen này vào tế bào T đóng vai trò chìa khóa. Các nhà khoa học cần xác định dấu hiệu (kháng nguyên) đặc hiệu trên tế bào ung thư (ví dụ CD19 đối với bệnh bạch cầu/u lympho, hay BCMA đối với tế bào đa u tủy xương), sau đó thiết kế cấu trúc CAR nhận diện được kháng nguyên này. Đoạn ADN mã hóa cấu trúc đó được đưa vào tế bào T của bệnh nhân, thường bằng vector virus, là công cụ chuyển gen dựa trên cơ chế xâm nhập vào tế bào của một số loại virus. Vì các vector virus chèn ADN ngẫu nhiên chứ không nhắm trúng đích vào một vùng xác định của bộ gen, nên về lý thuyết sẽ có nguy cơ việc chèn ngẫu nhiên đó có thể phá vỡ các gen kiềm chế khối u chính, dẫn đến bệnh nhân mắc loại ung thư khác sau khi sử dụng liệu pháp CAR-T. Những nghi vấn này càng trở nên đáng lo ngại khi đầu năm 2024, Verdun và cộng sự công bố: tính đến 31/12/2023, Cục Quản lý Thực phẩm và Dược phẩm Hoa Kỳ (US-FDA) đã ghi nhận 22 trường hợp phát hiện các tế bào T ác tính ở những bệnh nhân trước đây được điều trị bằng tế bào T biến đổi gen, dường như đây là tác dụng phụ hiếm gặp do chính liệu pháp CAR-T gây nên. FDA khi phê duyệt các liệu pháp CAR-T đều áp dụng các chiến lược đánh giá và giảm thiểu rủi ro (Risk Evaluation and Mitigation Strategies – REMS), mặc dù chính sách này mới được gỡ bỏ cuối tháng 06/2025, nhưng FDA tiếp tục yêu cầu các nhà sản xuất tiến hành các nghiên cứu quan sát đánh giá độ an toàn trong quá trình sử dụng (bao gồm cả nguy cơ mắc ung thư thứ phát) với việc theo dõi bệnh nhân trong 15 năm sau khi điều trị. 3. Nghiên cứu hồi cứu chứng minh CAR-T không liên quan đến ung thư thứ phát Để đánh giá những rủi ro này, một nhóm nghiên cứu Hoa Kỳ đã phân tích dữ liệu từ 783 bệnh nhân trong 38 thử nghiệm lâm sàng khác nhau sử dụng liệu pháp tế bào T diễn ra từ nă 2001 đến 2023. Theo kết quả đánh giá với thời gian theo dõi trung bình 1,56 năm, họ chỉ xác định được 1 trường hợp có tế bào T ác tính – một tỷ lệ rất hiếm. Điều quan trọng là khi giải trình tự ADN từ u lympho tế bào T này, chúng không chứa trình tự gen được sử dụng trong liệu pháp CAR-T, cho thấy đó không phải là nguyên nhân gây nên tình trạng ung thư thứ phát đó. Theo nhóm nghiên cứu, nguyên nhân gây nên ung thư thứ phát khả năng cao nhất đến từ các liệu pháp hóa trị gây độc tế bào, gây tổn thương ADN. Những bệnh nhân sau khi trải qua các đợt hóa trị và được sử dụng liệu pháp CAR-T một cách hiệu quả, các tế bào ung thư bị tiêu diệt, tình trạng bệnh được cải thiện, tuy nhiên những tế bào T mang tổn thương ADN trong cơ thể bệnh nhân không được loại bỏ, khiến họ có khả năng bị ung thư tế bào T thứ phát trong những năm tiếp theo. Trong 783 bệnh nhân được hồi cứu, 176 bệnh nhân vẫn còn mẫu máu lưu trữ trong quá trình thử nghiệm lâm sàng. Nhóm nghiên cứu đã giải trình tự ADN từ những mẫu này, kết quả cho thấy trong một số tế bào (đặc biệt là những tế bào tồn tại trong máu vài tháng sau điều trị) có phát hiện vị trí tích hợp nằm trong hoặc gần các gen liên quan đến ung thư, tuy nhiên ngay cả khi đó các tế bào không có dấu hiệu ác tính. Để những tế bào này trở thành tế bào ung thư cần có nhiều sự kiện phức tạp, rất khó để một sự kiện chuyển gen bằng vector virus có thể biến một tế bào T bình thường thành tế bào T ác tính. Kết quả phân tích này đặc biệt quan trọng, giúp đẩy lùi những lo ngại về nguy cơ ung thư thứ phát xảy ra do liệu pháp CAR-T, đặc biệt khi hiện tại các nhà khoa học đang mở rộng thử nghiệm CAR-T trong nhiều bệnh lý khác, bao gồm cả các bệnh ung thư u đặc và các bệnh tự miễn. Đồng thời, những chiến lược chuyển gen an toàn hơn trong quá trình sản xuất CAR-T cũng đang được nghiên cứu rộng rãi trong thời gian gần đây. TÀI LIỆU THAM KHẢO 1. Jadlowsky J. K., et al. (2025). Long-term safety of lentiviral or gammaretroviral gene-modified T cell therapies. Nature Medicine, 31(4), 1134-1144. DOI https://doi.org/10.1038/s41591-024-03478-6 2. Verdun N., and Marks P. (2024). Secondary cancers after chimeric antigen receptor T-cell therapy. New England Journal of Medicine, 390(7), 584-586. DOI https://doi.org/10.1056/NEJMp2400209 3. Xiao K., et al. (2024). mRNA‐based chimeric antigen receptor T cell therapy: Basic principles, recent advances and future directions. Interdisciplinary Medicine, 2(1), e20230036. DOI https://doi.org/10.1002/INMD.20230036 XEM THÊM - Cải biến di truyền giúp tăng cường hiệu quả liệu pháp tế bào miễn dịch trong điều trị ung thư: TCR-T và CAR-T https://www.facebook.com/share/p/18mRyiUvJb/ - Liệu pháp CAR-T – bước đột phá của liệu pháp tế bào trong điều trị ung thư https://www.facebook.com/share/p/1ACHF2K2wY/ - FDA loại bỏ các chiến lược đánh giá và giảm thiểu rủi ro cho liệu pháp CAR-T tự thân trong điều trị ung thư https://www.facebook.com/share/p/171ZGTP5uq/ - CAR-T in vivo: chiến lược mới với tế bào CAR-T được sản xuất ngay trong cơ thể bệnh nhân https://www.facebook.com/share/p/19Yrq5KFJ2/ - CAR-E: Giải pháp tăng cường hiệu quả và tạo trí nhớ miễn dịch cho liệu pháp CAR-T, giúp ngăn ngừa khả năng tái phát ung thư sau điều trị bằng phương pháp này https://www.facebook.com/share/p/1BJvL3gP4L/
23/01/2026
CAR-E: Giải pháp tăng cường hiệu quả và tạo trí nhớ miễn dịch cho liệu pháp CAR-T, giúp ngăn ngừa khả năng tái phát ung thư
Các nhà khoa học đề xuất giải pháp tăng cường để khắc phụ vấn đề tái phát ung thư khi điều trị CAR-T.
23/01/2026
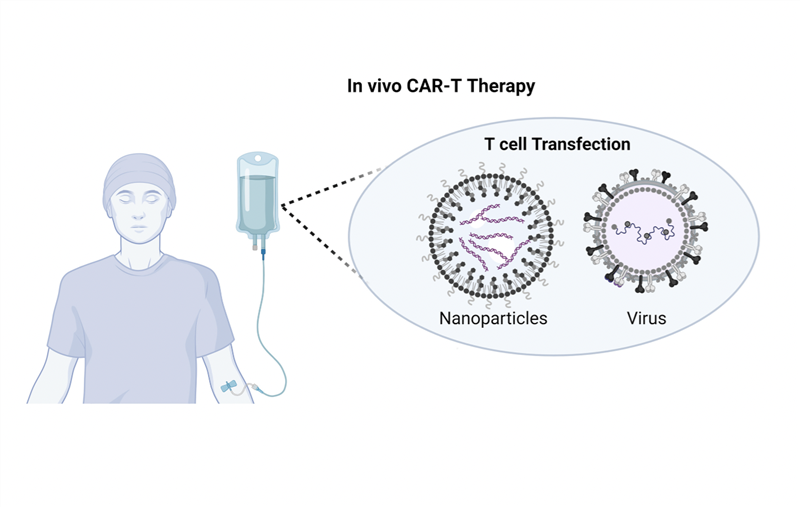
CAR-T in vivo: chiến lược mới với tế bào CAR-T được sản xuất ngay trong cơ thể bệnh nhân
Trong những năm gần đây, liệu pháp tế bào T với thụ thể kháng nguyên khảm (chimeric antigen receptor T-cell –– CAR-T) đã nổi lên như một phương pháp miễn dịch mang tính cách mạng trong điều trị ung thư, với những hiệu quả đáng kể trong điều trị các bệnh huyết học ác tính và đang được thử nghiệm trong các bệnh u đặc (https://ysinhtebao.com/lieu-phap-tb-mien-dich/lieu-phap-car-t-buoc-dot-pha-cua-lieu-phap-te-bao-trong-dieu-tri-ung-thu). Quy trình CAR-T thông thường (ex vivo) được thực hiện qua nhiều bước phức tạp: thu thập tế bào T từ bệnh nhân, biến đổi gen của chúng để biểu hiện thụ thể kháng nguyên khảm (cấu trúc CAR) có khả năng nhận diện tế bào ung thư, nuôi cấy tăng sinh tế bào CAR-T, kiểm tra chất lượng để đảm bảo tính an toàn và hiệu quả, truyền sản phẩm trở lại bệnh nhân để tìm kiếm và tiêu diệt tế bào ung thư. Tổng thời gian thường mất 2–4 tuần và đòi hỏi những yêu cầu đặc biệt về cơ sở vật chất, trang thiết bị, dẫn đến chi phí khá lớn và độ phức tạp cao của quy trình sản xuất, hạn chế khả năng tiếp cận liệu pháp này. Những thách thức này thúc đẩy các nhà khoa học thử nghiệm các chiến lược cải thiện liệu pháp này, trong đó một phương pháp đầy hứa hẹn là liệu pháp CAR-T in vivo, với các tế bào CAR-T được tạo ra trực tiếp trong cơ thể bệnh nhân thay vì thông qua các quy trình sản xuất ex vivo truyền thống. Quá trình này được thực hiện bằng cách đưa vào trong cơ thể các hạt nano hoặc vector virus nhắm trúng đích tế bào T, chúng sẽ chuyển gen và biểu hiện cấu trúc CAR, tạo nên tế bào CAR-T có thể nhân lên tự nhiên trong cơ thể bệnh nhân. Phương pháp này khắc phục được những nhược điểm đã nêu như thời gian kéo dài, độ phức tạp và chi phí cao của CAR-T ex vivo, đồng thời có những ưu thế tiềm năng liên quan đến việc chuẩn bị bệnh nhân, chẳng hạn như nguy cơ nhiễm trùng cơ hội và độc tính toàn thân. Tuy nhiên, liệu pháp CAR-T in vivo cũng đối mặt với nhiều thách thức. Mối quan tâm lớn nhất là sự phát triển độc tính toàn thân do hoạt hóa quá mức CAR-T, gây ra bởi sự tương tác giữa CAR và các phân tử trên bề mặt tế bào ung thư (phân tử đồng kích thích được chọn cho thiết kế CAR). Việc sử dụng các vector virus (tiêu chuẩn vàng trong sản xuất CAR-T hiện tại) mang đến những lo ngại về việc chèn gen mất kiểm soát, hoặc phản ứng miễn dịch bẩm sinh chống lại các virus đó. Những khó khăn này đã và đang được các nhà khoa học đề ra những chiến lược khắc phục hiệu quả, để mang lại liệu pháp an toàn cho bệnh nhân. Như vậy, việc sản xuất CAR-T in vivo là một giải pháp thay thế sáng tạo và đầy tiềm năng cho sản xuất ex vivo, giúp nhiều bệnh nhân ung thư và các bệnh lý khác có cơ hội tiếp cận với liệu pháp điều trị tiên tiến này. Những kết quả thử nghiệm tiền lâm sàng và một số thử nghiệm lâm sàng gần đây đã thu được những kết quả tích cực để đưa CAR-T in vivo đến gần hơn tới ứng dụng rộng rãi. Đồng thời, chiến lược này cũng giúp thúc đẩy những ứng dụng tương tự đối với các loại tế bào miễn dịch khác, như tế bào giết tự nhiên (CAR-NK, với nguy cơ mắc bệnh ghép chống chủ (GvHD) và độc tính toàn thân thấp hơn), hay đại thực bào (CAR-M, có khả năng xâm nhập vào khối u rắn, chịu được môi trường vi mô ức chế miễn dịch của khối u). TÀI LIỆU THAM KHẢO 1. Bui Thuy Anh, et al. (2024). Advancements and challenges in developing in vivo CAR T cell therapies for cancer treatment. EBioMedicine, 106. https://doi.org/10.1016/j.ebiom.2024.105266 2. Pinto E., et al. (2025). From ex vivo to in vivo chimeric antigen T cells manufacturing: new horizons for CAR T-cell based therapy. Journal of translational medicine, 23(1), 10. https://doi.org/10.1186/s12967-024-06052-3 3. Song Z., et al. (2025). In vivo production of CAR T cell: Opportunities and challenges. Genes & Diseases, 101612. https://doi.org/10.1016/j.gendis.2025.101612
23/01/2026
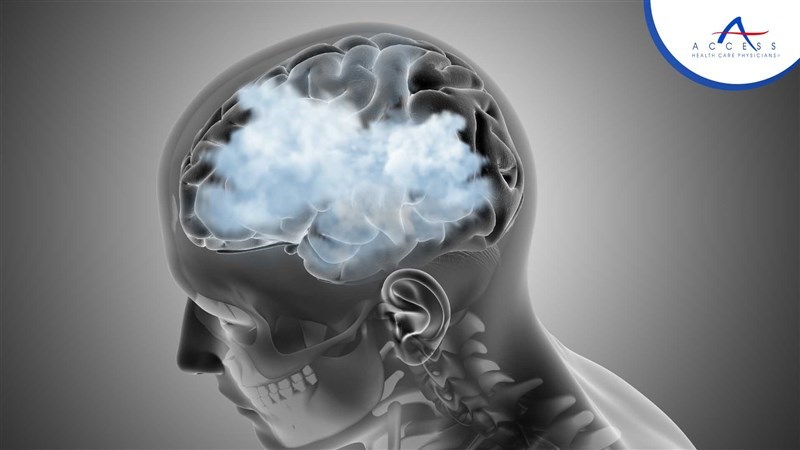
Liệu pháp tế bào CAR-T điều trị ung thư gây ra “sương mù não” ở bệnh nhân và hướng khắc phục
Thụ thể kháng nguyên khảm (Chimeric Antigen Receptor – CAR) là các protein thụ thể được thiết kế giúp cho tế bào miễn dịch nhận diện tế bào ác tính và kích hoạt phản ứng tiêu diệt chúng. Liệu pháp sử dụng tế bào T mang cấu trúc CAR (CAR-T) mang đến một phương pháp đầy hứa hẹn để điều trị ung thư, trong đó có 7 sản phẩm đã được FDA Hoa Kỳ phê duyệt cho các tình trạng huyết học ác tính, cùng với hàng nghìn thử nghiệm lâm sàng trên nhiều bệnh lý khác nhau. Tuy nhiên, sau khi điều trị bằng CAR-T, một số bệnh nhân phản ánh với bác sỹ điều trị rằng họ cảm thấy khó tập trung và hay quên, được gọi là hiện tượng “sương mù não”. Suy giảm nhận thức sau liệu pháp CAR-T thường nhẹ, bệnh nhân không phát triển chứng mất trí nhở, nhưng gây tình trạng rất khó chịu và không tự khỏi, ảnh hưởng đến chất lượng cuộc sống. Ngoài ra, tình trạng này rất được quan tâm ở trẻ em vì não bộ của trẻ em vẫn đang phát triển. Trong một nghiên cứu được thực hiện trên chuột, các nhà khoa học Hoa Kỳ đã cho thấy liệu pháp CAR-T gây ra suy giảm nhận thức nhẹ, độc lập với các phương pháp điều trị ung thư khác, đồng thời xác định được các loại thuốc cải thiện tình trạng này. Họ đã đánh giá trên những con chuột bị khối u ở não, máu, da và xương, được điều trị bằng tế bào CAR-T, trước và sau điều trị đều trải qua các bài kiểm tra nhận thức tiêu chuẩn, đo lường phản ứng với vật thể mới và cách di chuyển trong một mê cung đơn giản. Nhóm nghiên cứu nhận thấy CAR-T gây suy giảm nhận thức nhẹ ở chuột với các vị trí khối u khác nhau (khối u bắt nguồn từ não, di căn đến não hoặc nằm ngoài não), những trường hợp duy nhất không bị hiện tượng này là chuột ung thư xương. Các tế bào miễn dịch ở não có tên gọi microglia đóng vai trò then chốt trong vấn đề này. Microglia bị kích hoạt bởi phản ứng miễn dịch của tế bào CAR-T, sản sinh ra các phân tử miễn dịch gây viêm (cytokine và chemokine) tác động lên toàn não bộ, đặc biệt có hại cho các tế bào thần kinh đệm oligodendrocyte, có vai trò tạo ra myelin để cách ly các sợi thần kinh và giúp các dây thần kinh truyền tín hiệu tốt hơn. Sự suy giảm khả năng cách ly của các dây thần kinh dẫn đến sự suy giảm nhận thức. Kiểm chứng trên mẫu mô não từ những người tham gia thử nghiệm lâm sàng về CAR-T đối với u tủy sống và thân não, các nhà khoa học xác nhận rằng các tế bào microglia và oligodendrocyte dường như bị rối loạn điều hòa tương tự như ở những con chuột nêu trên. Nhằm giải quyết tình trạng “sương mù não”, nhóm nghiên cứu cho chuột sử dụng hợp chất làm suy giảm tế bào microglia trong 2 tuần, kết quả là những tế bào này trở lại trạng thái không bị kích hoạt, chuột không còn bị suy giảm nhận thức. Kết quả tương tự cũng thu được khi cho chuột sử dụng các thuốc ức chế phân tử cụ thể để can thiệp vào những tín hiệu từ các chemikine gây hại đến não. Những kết quả này đã chứng minh được nguyên nhân nền tảng của hội chứng “sương mù não” xảy ra ở các bệnh nhân ung thư được điều trị bằng liệu pháp CAR-T. Không chỉ vậy, nghiên cứu này đã đưa ra được hai chiến lược khắc phục tình trạng đó, mai gồm làm suy giảm tạm thời tế bào miễn dịch microglia trong não, hoặc ngắt tín hiệu chemokine. Điều này rất có ý nghĩa trong việc cải thiện chất lượng cuộc sống cho bệnh nhân sử dụng CAR-T, đưa đến giải pháp điều trị ung thư an toàn hơn. TÀI LIỆU THAM KHẢO Geraghty A. C., et al. (2025). Immunotherapy-related cognitive impairment after CAR T cell therapy in mice. Cell, 188(12), 3238-3258. DOI: https://doi.org/10.1016/j.cell.2025.03.041.
23/01/2026
Biểu hiện TCR trên tế bào CAR-T giúp cải thiện tính an toàn và hiệu quả trong điều trị ung thư
Liệu pháp tế bào T đã mang lại những cải thiện đáng kể về khả năng điều trị ung thư, đặc biệt với sự phát triển của công nghệ chỉnh sửa gen giúp cải biến đặc tính vốn có của tế bào miễn dịch. Đối với liệu pháp CAR-T, tế bào T biểu hiệu thụ thể kháng nguyên khảm (chimeric antigen receptor – CAR) được thiết kế để nhận diện và tiêu diệt tế bào ung thư. CAR-T cho những kết quả đầy hứa hẹn trong điều trị ung thư máu, nhưng gặp nhiều cản trở ở u đặc bởi nhiều nguyên nhân, trong đó có việc tấn công cả tế bào khỏe mạnh có cùng protein đích với tế bào ung thư. Ngược lại, liệu pháp TCR-T sử dụng các thụ thể tế bào T (T cell receptor – TCR) có nguồn gốc tự nhiên, khả năng phân biệt tốt hơn giữa tế bào khối u và tế bào bình thường, nhưng hiệu quả có nhiều hạn chế. Một nhóm nghiên cứu tại Đại học Oxford và Viện Ung thư Quốc gia (Hoa Kỳ), hợp tác với Đại học Montréal (Canada) đã tìm giải pháp khắc phục các nhược điểm trên bằng cách tạo ra các tế bào biểu hiện cả CAR và TCR. Họ đã kiểm chứng trên nền tảng robot IMMUNOtron thông lượng cao và mô hình động vật, kết quả cho thấy tín hiệu TCR hoạt động như một cái phanh để giảm thiểu phản ứng quá mức của CAR, thay vì kích hoạt chúng. Mô hình toán học lý thuyết đã xác định việc điều chỉnh phản ứng miễn dịch bằng cách sử dụng các TCR tự nhiên, và chứng minh được sự điều hòa phản ứng miễn dịch với khả năng cân bằng giữa “bàn đạp phanh” và “bàn đạp ga” của tế bào T. Từ đó, nhóm nghiên cứu phát triển sản phẩm CAR-T mới với Hệ thống phanh chống đối kháng (Antagonism-Enforced Braking System – AEBS), bằng cách thêm một TCR có nhiệm vụ ức chế CAR-T hoạt động trên mô khỏe mạnh bởi các protein trên tế bào bình thường, nhưng khi gặp phiên bản đột biến của các protein này trên tế bào ung thư thì kích thích hoạt động mạnh mẽ. Chiến lược này giúp AEBS CAR-T ít gây hại với tế bào khỏe mạnh, đồng thời tăng hiệu quả kháng u. Thành công này đã mở đường cho một chiến lược mới trong liệu pháp miễn dịch điều trị ung thư. Định hướng tiếp theo của nhóm nghiên cứu là tập trung vào việc tăng cường tương tác giữa các thụ thể và tế bào AEBS CAR-T, nhằm tạo ra sản phẩm miễn dịch chống ung thư an toàn hơn, hiệu quả hơn trong những năm tới trên nhiều loại bệnh ung thư. TÀI LIỆU THAM KHẢO Kondo T., et al. (2025). Engineering TCR-controlled fuzzy logic into CAR T cells enhances therapeutic specificity. Cell, 188(9), 2372-2389. DOI: https://doi.org/10.1016/j.cell.2025.03.017
23/01/2026
FDA loại bỏ các chiến lược đánh giá và giảm thiểu rủi ro cho liệu pháp CAR-T tự thân trong điều trị ung thư
Ngày 27 tháng 6 năm 2025, Cục quản lý Thực phẩm và Dược phẩm Hoa Kỳ (The U.S. Food and Drug Administration – US FDA) đã ra thông báo chính thức xác định: tính an toàn và hiệu quả của các liệu pháp CAR-T tự thân đã được chấp thuận có thể được đảm bảo mà không cần các chiến lược đánh giá và giảm thiểu rủi ro (Risk Evaluation and Mitigation Strategies – REMS). Liệu pháp CAR-T sử dụng các tế bào T mang thụ thể kháng nguyên khảm (Chimeric Antigen Receptor – CAR) được thiết kế nhân tạo để phát hiện đặc hiệu và tiêu diệt các tế bào ung thư. Liệu pháp CAR-T đã đạt nhiều thành tựu trong điều trị các bệnh lý huyết học ác tính, ngoài ra cũng cho thấy những tín hiệu lạc quan với ung thư u đặc, các bệnh tự miễn. Mặc dù vậy, liệu pháp này cũng có những rủi ro đáng kể cho bệnh nhân, bao gồm hội chứng giải phóng cytokine, hội chứng độc tính thần kinh liên quan đến tế bào miễn dịch, nhiễm trùng, nguy cơ mắc ung thư thứ phát,… REMS là chương trình an toàn mà FDA có thể yêu cầu đối với một số loại thuốc có vấn đề nghiêm trọng về độ an toàn, giúp đảm bảo lợi ích của thuốc lớn hơn rủi ro. FDA quyết định rằng REMS không còn cần thiết và cần bị loại bỏ khỏi các sản phẩm CAR-T tự thân sau (đã được FDA cấp phép trong điều trị các bệnh huyết học ác tính): - Abecma (idecabtagene vicleucel) - Breyanzi (lisocabtagene maraleucel) - Carvykti (ciltacabtagene autoleucel) - Kymriah (tisagenlecleucel) - Tecartus (brexucabtagene autoleucel) - Yescarta (axicabtagene ciloleucel) Việc loại bỏ REMS với các sản phẩm trên đồng nghĩa với việc tháo gỡ các yêu cầu những bệnh viện/phòng khám sử dụng chúng phải được chứng nhận đặc biệt và có sẵn thuốc tocilizumab (kháng thể đơn dòng điều trị một số bệnh viêm và tự miễn). Thông tin về các rủi ro được thể hiện đầy đủ trên nhãn sản phẩm, bao gồm hội chứng giải phóng cytokine và độc tính thần kinh. Các bác sỹ và các tổ chức hiện có nhiều kinh nghiệm hơn trong kiểm soát độc tính của những sản phẩm CAR-T đã được chấp thuận. Việc loại bỏ REMS giúp đẩy nhanh việc cung cấp liệu pháp cho người bệnh và giảm gánh nặng cho các nhà cung cấp. Các sản phẩm vẫn phải tuân theo quy định về giám sát an toàn, thông qua các yêu cầu báo cáo tác dụng phụ theo quy định. FDA tiếp tục yêu cầu các nhà sản xuất tiến hành các nghiên cứu quan sát đánh giá độ an toàn trong quá trình sử dụng (bao gồm cả nguy cơ mắc ung thư thứ phát) với việc theo dõi bệnh nhân trong 15 năm sau khi sử dụng, và cam kết thông báo cho công chúng khi có thông tin mới về tác dụng phụ nghiêm trọng của các sản phẩm này. TÀI LIỆU THAM KHẢO Thông cáo báo chí của FDA ngày 27 tháng 06 năm 2025 về việc loại bỏ các chiến lược đánh giá và giảm thiểu rủi ro (REMS) cho liệu pháp miễn dịch tế bào CAR-T tự thân https://www.fda.gov/news-events/press-announcements/fda-eliminates-risk-evaluation-and-mitigation-strategies-rems-autologous-chimeric-antigen-receptor
23/01/2026