TIN TỨC

Chính sách phê duyệt nhanh có điều kiện cho liệu pháp tế bào ở Nhật Bản: giữa những tia hy vọng và các câu hỏi lớn về đạo đức
Tháng 02/2026, Nhật Bản đã thông qua đề xuất phê duyệt có điều kiện cho hai sản phẩm từ tế bào gốc đa tiềm năng cảm ứng là Amchepry (điều trị Parkinson) và miếng dán cơ tim ReHeart (điều trị suy tim), mở ra làn sóng tranh cãi trên toàn thế giới.
08/05/2026
Người đàn ông Canada có thể là trường hợp tiếp theo được công nhận chữa khỏi HIV nhờ ghép tế bào gốc
Tại hội nghị của Hiệp hội Nghiên cứu HIV Canada diễn ra trong các ngày 23-26/04/2026, các nhà khoa học đã báo cáo một trường hợp đạt tình trạng HIV thuyên giảm bền vững, và nếu tiếp tục duy trì tình trạng này thì sẽ được ghi nhận là bệnh nhân HIV tiếp theo được chữa khỏi nhờ ghép tế bào gốc.
05/05/2026

Hàn Quốc phê duyệt liệu pháp CAR-T đầu tiên sản xuất trong nước
Ngày 29/04/2026, Bộ An toàn Thực phẩm và Dược phẩm Hàn Quốc thông báo phê duyệt sản phẩm Limcarto-Joo (phát triển bởi công ty Curocell), trở thành liệu pháp CAR-T nội địa đầu tiên được cấp phép ở quốc gia này.
30/04/2026
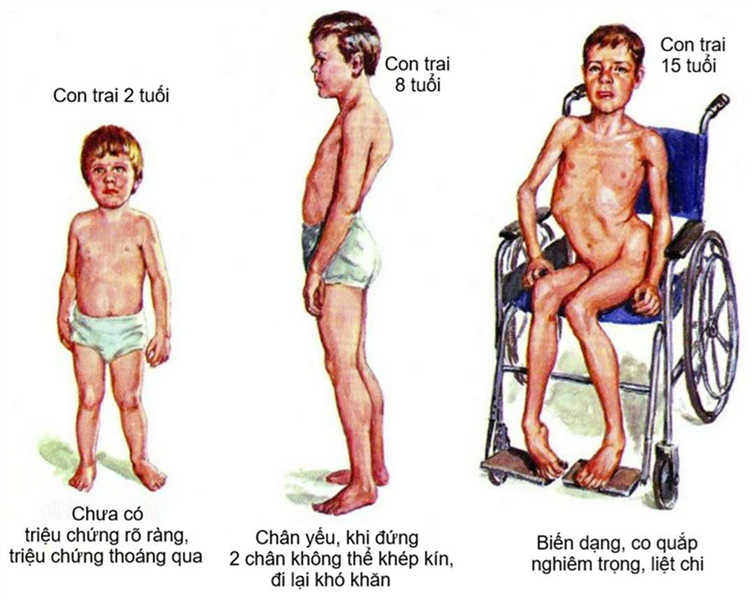
Liệu pháp tế bào Deramiocel làm chậm tiến triển bệnh loạn dưỡng cơ Duchenne
Tại hội nghị thường niên của Học viện Thần kinh học Hoa Kỳ, nhóm nghiên cứu về liệu pháp tế bào Deramiocel đã báo cáo kết quả thử nghiệm HOPE-3 cho thấy sản phẩm này có thể làm chậm sự suy giảm chức năng chi trên và bệnh cơ tim ở các bé trai mắc loạn dưỡng cơ Duchenne.
28/04/2026
“Bệnh nhân Oslo” – trường hợp tiếp theo được chữa khỏi HIV nhờ ghép tế bào gốc
Người đàn ông Na Uy là trường hợp tiếp theo trong số ít những người được xác định chữa khỏi HIV nhờ ghép tế bào gốc, và là trường hợp đầu tiên trong số này được ghép tủy xương từ người thân trong gia đình.
17/04/2026

SỐC: Hàng chục nghìn bài báo khoa học năm 2025 trích dẫn tài liệu tham khảo “ma” được tạo ra bởi trí tuệ nhân tạo (AI)
Trích dẫn ảo (Hallucinated citation) xảy ra khi trí tuệ nhân tạo tạo ra các tham khảo tài liệu trông có vẻ rất thuyết phục—với đầy đủ tên tác giả, tiêu đề bài báo, tên tạp chí và năm xuất bản—nhưng thực tế những nguồn này không hề tồn tại.
14/04/2026

Chính thức: Tạp chí BMJ rút lại bài báo khoa học về nghiên cứu “tế bào gốc giúp làm giảm nguy cơ suy tim sau cơn đau tim” thực hiện tại Iran
Ngày 31/03/2026, tạp chí BMJ tuyên bố rút lại bài báo của Attar và cộng sự được đăng ngày 29/10/2025, do lo ngại nghiên cứu đó có thể đã vi phạm các quy tắc thử nghiệm được chấp nhận hoặc không đáng tin cậy.
02/04/2026
Marne-Cel - liệu pháp tế bào gốc chỉnh sửa gen được FDA phê duyệt nhanh để điều trị hội chứng thiếu hụt sự bám dính bạch cầu loại I (LAD-I)
Ngày 26/03/2026, FDA đã phê duyệt marnetegragene autotemcel (marne-cel, tên thương mại: Kresladi, sản phẩm của hãng Rocket Pharmaceuticals) để điều trị hội chứng thiếu hụt sự bám dính bạch cầu loại I nghiêm trọng ở bệnh nhân nhi không thể ghép tế bào gốc tạo máu đồng loại.
30/03/2026

Tế bào gốc trung mô cho thấy triển vọng trong việc đảo ngược tình trạng lão hóa ở người cao tuổi
Mới đây, một thử nghiệm lâm sàng đã chứng minh rằng một liều duy nhất tế bào gốc trung mô (MSC) có thể cải thiện sức khỏe thể chất và các dấu hiệu lão hóa ở người lớn tuổi.
19/03/2026

Hội nghị Khoa học thường niên năm 2026 Viện Nghiên cứu Miễn dịch Vinmec – VinUni
Hội nghị Khoa học thường niên năm 2026 Viện Nghiên cứu Miễn dịch Vinmec – VinUni sẽ diễn ra trong các ngày 27-28/03/2026
04/03/2026
Nhật Bản phê duyệt có điều kiện cho hai sản phẩm có nguồn gốc từ tế bào gốc đa tiềm năng cảm ứng (iPSC)
Amchepry (liệu pháp điều trị Parkinson) và ReHeart (miếng dán cơ tim để điều trị suy tim) là những sản phẩm đầu tiên trên thế giới có nguồn gốc từ iPSC được cấp phép, tròn 20 năm kể từ khi tạo ra loại tế bào gốc này vào năm 2006.
23/02/2026

Cập nhật 2025 về các liệu pháp tế bào gốc đa tiềm năng trong các thử nghiệm lâm sàng
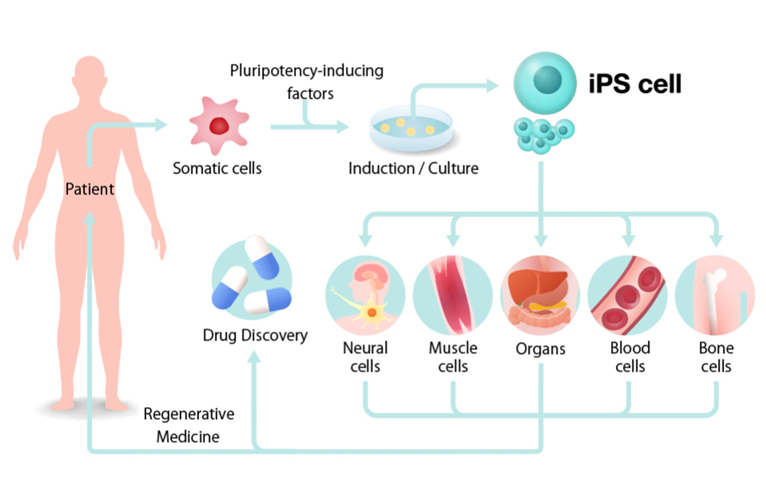
Tế bào gốc đa tiềm năng (Pluripotent Stem Cell – PSC) là những tế bào có khả năng biệt hóa thành tất cả các loại tế bào có trong cơ thể, nhưng không biệt hóa được thành các tế bào thuộc phần phụ ngoài phôi (nhau thai, cuống rốn) nên không phát triển được thành cơ thể hoàn chỉnh. Những loại tế bào gốc đa tiềm năng được quan tâm nhiều nhất bao gồm tế bào gốc phôi (Embryonic Stem Cell – ESC) và tế bào gốc đa tiềm năng cảm ứng (induced Pluripotent Stem Cell – iPSC). Xem thêm về tế bào gốc đa tiềm năng tại https://ysinhtebao.com/tbg/tbg-da-tiem-nang. Các hướng tiếp cận tế bào gốc đa tiềm năng người (hPSC) để tạo sản phẩm thử nghiệm lâm sàng. Hai loại tế bào được sử dụng trong các ứng dụng là tế bào gốc phôi (hESC) thu nhận từ nút phôi (inner cell mass) của túi phôi (blastocyst), và tế bào gốc đa tiềm năng cảm ứng (iPSC) được tái lập trình (reprogramming) từ tế bào soma. Nguồn: Huang J., et al. (2021). Human pluripotent stem cell-derived cardiac cells: application in disease modeling, cell therapy, and drug discovery. Frontiers in Cell and Developmental Biology, 9, 655161. https://doi.org/10.3389/fcell.2021.655161 PSC ở người lần đầu tiên được thu nhận năm 1998 với việc Thompson và cộng sự phân lập thành công ESC, mở ra cơ hội sử dụng nguồn tế bào gốc có tiềm năng không hạn chế để ứng dụng trong trị liệu. Những tiến bộ trong kỹ thuật về việc tạo phôi chuyển nhân, đặc biệt là tái lập trình soma tạo nên iPSC năm 2007 giúp các nhà khoa học có thể tạo nên PSC tự thân để tiến gần hơn đến ứng dụng điều trị. Tính đến tháng 12 năm 2024, đã có 115 thử nghiệm lâm sàng tại 19 quốc gia được cơ quan quản lý chấp thuận, thực hiện trên hơn 1.200 bệnh nhân, sử dụng 83 sản phẩm PSC với 34 chỉ định khác nhau. Trong giai đoạn đầu (từ sau năm 2010), các sản phẩm điều trị các bệnh về mắt và hệ thần kinh trung ương chiếm đa số, tuy nhiên hiện nay các sản phẩm chuyển dịch phần nhiều sang tế bào miễn dịch điều trị ung thư (NK, T, NKT, DC từ PSC), các bệnh tim mạch và nội tiết. Các chiến lược chính để tránh tình trạng đào thải miễn dịch ở bệnh nhân: (1) ghép tế bào tự thân của chính bệnh nhân, (2) sử dụng các ngân hàng iPSC đã được xác định phù hợp kiểu gen HLA, (3) chỉnh sửa gen ở các dòng tế bào để có thể tránh sự nhận diện của tế bào miễn dịch của vật chủ và (4) bao bọc bảo vệ các tế bào được ghép để bảo vệ vật lý tránh khỏi các tế bào miễn dịch ở vật chủ. Chiến lược chỉnh sửa gen để giảm đáp ứng miễn dịch là hướng được sử dụng nhiều nhất, đặc biệt khi công nghệ cải biến di truyền CRISPR đang phát triển mạnh. Ngược lại, hướng đi tiềm năng ban đầu là ghép tế bào tự thân, thực tế chỉ được thực hiện trên 11 bệnh nhân ở 9 thử nghiệm khác nhau. Tổng quan về các thử nghiệm lâm sàng sử dụng tế bào gốc đa tiềm năng (hPSC). (A) Số lượng thử nghiệm được khởi xướng mỗi năm (từ 2010) theo loại sản phẩm (số liệu năm 2025 chưa đầy đủ, dựa trên các thử nghiệm hiện đã được chấp thuận). (B) Tổng số thử nghiệm được khởi xướng từ năm 2010 theo loại sản phẩm. (C) Số lượng thử nghiệm được khởi xướng mỗi năm theo nguồn tế bào được sử dụng. (D) Tỷ lệ các thử nghiệm theo nguồn tế bào. (E) Tỷ lệ các giai đoạn thử nghiệm lâm sàng khác nhau. (F) Số lượng các loại sản phẩm khác nhau được chấp thuận cho thử nghiệm lâm sàng. (G) Số lượng bệnh nhân được dùng liều tổng cộng với từng loại sản phẩm. (H) Các loại tế bào sản phẩm (hình tròn trong) được áp dụng cho mỗi chỉ định bệnh (hình tròn ngoài) cho các thử nghiệm sản phẩm về mắt, hệ thần kinh trung ương và miễn dịch. (I) Liều trung bình được dùng cho mỗi bệnh nhân đối với các loại sản phẩm khác nhau. Từ viết tắt: AMD – thoái hóa điểm vàng do tuổi tác; SMD – thoái hóa điểm vàng Stargardt; RP – viêm võng mạc sắc tố; RID – bệnh suy giảm RPE; LSCD – suy giảm tế bào gốc rìa giác mạc; BK – bệnh giác mạc bóng nước; PPD – bệnh thụ thể ánh sáng nguyên phát; DA – dopamine; PD – bệnh Parkinson; SCI – chấn thương tủy sống; HD – bệnh Huntington; NSC – tế bào gốc thần kinh; OPC – tế bào tiền thân của oligodendrocyte; ALS – xơ cứng teo cơ một bên, SLE – lupus ban đỏ hệ thống; NSCLC – ung thư phổi không tế bào nhỏ. Nguồn: Kirkeby A., Main H., and Carpenter M. (2025). Pluripotent stem-cell-derived therapies in clinical trial: A 2025 update. Cell stem cell, 32(1), 10-37 Phần lớn các thử nghiệm này là thử nghiệm giai đoạn I/IIa, được thiết kế để kiểm tra độ an toàn và tính khả thi, chỉ một số ít thử nghiệm đánh giá hiệu quả. Cho đến nay không cho thấy bất kỳ mối lo ngại nào về tính an toàn, ngay cả khi được theo dõi tới 10 năm sau khi ghép. Điều quan trọng nhất để đảm bảo tính an toàn khi thử nghiệm liệu pháp PSC là quy trình sản xuất, kiểm soát chất lượng và phân phối đúng cách các sản phẩm dưới sự giám sát của cơ quan quản lý. Việc đưa các sản phẩm PSC vào thử nghiệm và ứng dụng lâm sàng gặp những rào cản về công nghệ và quy định: (1) cần nhiều thập kỷ nghiên cứu đánh giá về đặc điểm PSC trong cơ thể, nhất là khả năng biệt hóa thành tế bào mong muốn với hiệu suất cao, tránh biệt hóa thành loại tế bào khác có thể gây nguy hiểm, (2) cần nhiều thời gian và chi phí để phát triển các mô hình động vật mang bệnh để nghiên cứu lâu dài, (3) quy trình sản xuất sản phẩm PSC phức tạp, cần thực hiện theo tiêu chuẩn Thực hành Sản xuất Tốt (GMP), tuy nhiên trên thị trường chưa có đầy đủ phương tiện đánh giá chất lượng sản phẩm, (4) sự cần thiết phải nghiên cứu về độc tính, phân bố sinh học và khả năng gây ung thư trong thời gian dài theo thực hành phòng thí nghiệm tốt (GLP), đòi hỏi phải đào tạo lại đội ngũ nhân viên tại các tổ chức nghiên cứu, (5) chưa có các hướng dẫn quản lý sản phẩm hPSC và vẫn đang gặp thách thức trong việc ban hành hướng dẫn do thiếu tính nhất quán giữa các khu vực pháp lý. Con đường đi tiếp theo sẽ là thiết kế các thử nghiệm giai đoạn II/III để đánh giá hiệu quả của sản phẩm PSC, song song với việc mở rộng quy mô sản xuất tế bào cũng như xác định chiến lược tránh đào thải miễn dịch một cách hiệu quả nhất có thể. TÀI LIỆU THAM KHẢO Kirkeby A., Main H., and Carpenter M. (2025). Pluripotent stem-cell-derived therapies in clinical trial: A 2025 update. Cell stem cell, 32(1), 10-37. https://doi.org/10.1016/j.stem.2024.12.005
22/02/2026