TẾ BÀO GỐC TRUNG MÔ

Chính thức: Tạp chí BMJ rút lại bài báo khoa học về nghiên cứu “tế bào gốc giúp làm giảm nguy cơ suy tim sau cơn đau tim” thực hiện tại Iran
Ngày 31/03/2026, tạp chí BMJ tuyên bố rút lại bài báo của Attar và cộng sự được đăng ngày 29/10/2025, do lo ngại nghiên cứu đó có thể đã vi phạm các quy tắc thử nghiệm được chấp nhận hoặc không đáng tin cậy.
02/04/2026

Tế bào gốc trung mô cho thấy triển vọng trong việc đảo ngược tình trạng lão hóa ở người cao tuổi
Mới đây, một thử nghiệm lâm sàng đã chứng minh rằng một liều duy nhất tế bào gốc trung mô (MSC) có thể cải thiện sức khỏe thể chất và các dấu hiệu lão hóa ở người lớn tuổi.
19/03/2026
Tế bào gốc từ răng sữa cho thấy tiềm năng trong điều trị bại não
Trên mô hình động vật, liệu pháp tế bào gốc cho thấy hiệu quả trong điều trị bại não, ngay cả việc bắt đầu thực hiện sau khi các tổn thương vận động đã xuất hiện.
12/03/2026
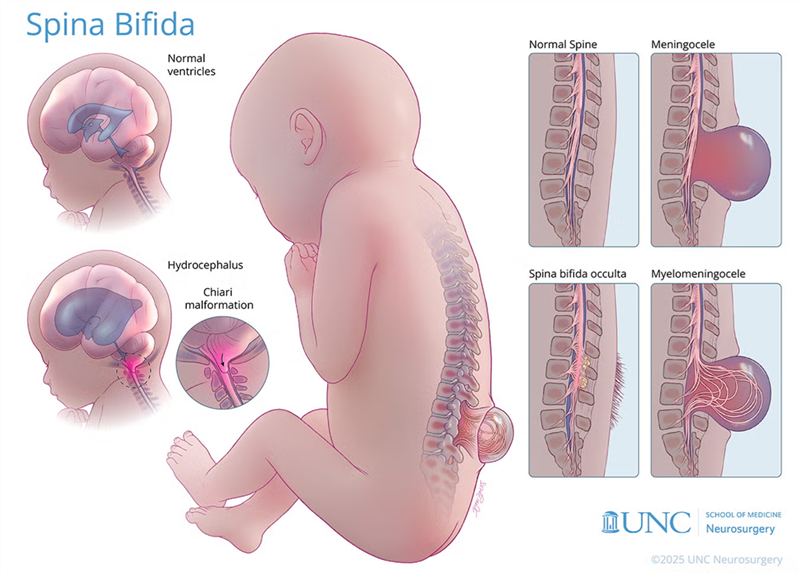
Liệu pháp tế bào gốc trung mô (MSC) an toàn và khả thi trong hỗ trợ điều trị tật nứt đốt sống ở thai nhi
Một thử nghiệm lâm sàng giai đoạn I cho thấy việc kết hợp liệu pháp tế bào gốc trung mô với phẫu thuật bào thai là phương pháp an toàn và đầy hứa hẹn để điều trị thoát vị màng tủy, một dạng nghiêm trọng của tật nứt đốt sống.
02/03/2026

Các nhà lập pháp bang Wyoming (Hoa Kỳ) tìm cách bỏ qua FDA trong việc phê duyệt các phương pháp điều trị tế bào gốc
Ngày 13/02/2026, các nhà lập pháp bang Wyoming đã thông qua Đạo luật Tự do Tế bào gốc.
19/02/2026

Cơ quan Năng lượng Nguyên tử Quốc tế (IAEA) khởi động dự án tế bào gốc để điều trị tổn thương da do bức xạ
Cơ quan Năng lượng Nguyên tử Quốc tế (International Atomic Energy Agency – IAEA) đã khởi động một dự án nghiên cứu tế bào gốc nhằm cải thiện khả năng điều trị cho bệnh nhân bị tổn thương da nghiêm trọng do bức xạ. Trong nhiều trường hợp, liều bức xạ cao dẫn đến tổn thương da nghiêm trọng và các biến chứng khác, ảnh hưởng đến chất lượng cuộc sống của bệnh nhân, trong khi quá trình chữa lành thường kéo dài và đau đớn. Các liệu pháp hiện tại mang lại một số lợi ích, tuy nhiên chưa giải quyết đầy đủ những vấn đề phức tạp cho các bệnh nhân, làm nổi bật nhu cầu cấp thiết về một dự án nghiên cứu phối hợp (coordinated research project – CRP) để sử dụng tế bào gốc trong tái tạo tổn thương da do bức xạ. Y học tái tạo, đặc biệt là liệu pháp dựa trên tế bào gốc, có thể mang lại hy vọng mới trong điều trị hội chứng bức xạ qua da (cutaneous radiation syndrome – CRS). Một phương pháp đầy hứa hẹn là liệu pháp tế bào gốc trung mô (mesenchymal stem/stromal cell – MSC) trưởng thành để thúc đẩy quá trình tái tạo mô, giúp phục hồi làn da bị tổn thương và trẻ hóa các vùng bị ảnh hưởng, giảm bớt các triệu chứng thể chất và nâng cao sức khỏe tinh thần cho bệnh nhân. Hy vọng cải thiện những vấn đề này dựa trên các đặc tính của tế bào gốc trung mô, như khả năng di chuyển đến các mô bị tổn thương, điều chỉnh phản ứng miễn dịch và viêm, thúc đẩy sự sống còn của tế bào và sửa chữa mô, kích thích quá trình hình thành mạch máu mới,… Dự án mới có tên “Công nghệ y học tái tạo dựa trên tế bào gốc trung mô để điều trị các tổn thương do bức xạ” (Mesenchymal stem cell based regenerative medicine technologies for treatment of radiation induced lesions), với mục tiêu nâng cao nhận thức và cải tiến các kỹ thuật về liệu pháp MSC ở người lớn, kỹ thuật mô và ngân hàng sinh học, ứng dụng trong điều trị hội chứng bức xạ qua da. IAEA khuyến khích các tổ chức nghiên cứu, trong phạm vi có thể, thu hút phụ nữ và các nhà nghiên cứu trẻ vào các đề xuất của họ. IAEA kêu gọi các tổ chức quan tâm gửi Đề xuất Hợp đồng hoặc Thỏa thuận Nghiên cứu qua email trước ngày 30 tháng 11 năm 2025. Thông tin chi tiết về CRP này có thể tìm thấy tại https://www.iaea.org/projects/crp/e35011. NGUỒN: https://www.iaea.org/newscenter/news/iaea-launches-stem-cell-project-to-treat-radiation-skin-injuries
24/01/2026
Liệu pháp tế bào gốc trung mô (MSC) từ dây rốn có thể cải thiện chức năng gan ở trẻ sơ sinh bị teo đường mật
Trong cơ thể, mật là dịch tiêu hóa giúp cơ thể phân hủy và hấp thụ chất béo cùng các vitamin tan trong chất béo. Mật được sản xuất bởi gan và được vận chuyển đến ruột thông qua ống mật. Teo đường mật là tình trạng viêm và xơ hóa ở đường mật, ngăn cản dịch mật chảy từ gan xuống ruột non, khiến mật bị ứ đọng gây tổn thương gan, dẫn đến suy gan và tử vong nếu không phẫu thuật chữa khỏi. Đây là một trong những nguyên nhân phổ biến nhất gây bệnh gan mạn tính ở trẻ sơ sinh và là lý do chính khiến trẻ em phải ghép gan. Phẫu thuật Kasai là phương pháp điều trị chính cho trẻ sơ sinh bị teo đường mật bẩm sinh, được thực hiện bằng cách cắt bỏ các ống mật bị tắc và sử dụng một phần ruột non để nối trực tiếp từ gan xuống ruột, khôi phục dòng chảy của ruột. Tuy nhiên, khả năng sống sót lâu dài của gan vẫn còn hạn chế: chỉ khoảng 40% sau 10 năm, và 20-30% sau 20 năm. Nhiều nghiên cứu trước đây đã mở ra hy vọng về tiềm năng lâm sàng của liệu pháp tế bào gốc trong việc làm chậm tiến triển bệnh, cải thiện tình trạng rối loạn chức năng gan. Trong một nghiên cứu mới công bố trên Journal of Pediatric Surgery, GS. Nguyễn Thanh Liêm và cộng sự đã chứng minh tế bào gốc trung mô từ dây rốn (umbilical cord-derived mesenchymal stem cell, UC-MSC) có thể cải thiện kết quả điều trị ở trẻ sơ sinh bị teo đường mật đã trải qua phẫu thuật Kasai tiêu chuẩn. Nhóm nghiên cứu đã điều trị cho 32 trẻ sơ sinh bằng phẫu thuật Kasai (thực hiện khi 52-112 ngày tuổi), sau đó 16 trẻ được chăm sóc tiêu chuẩn, 16 trẻ được truyền UC-MSC qua động mạch gan với liều lượng 1 triệu tế bào/kg cơ thể ở giai đoạn 6,1-13 tháng tuổi. Kết quả cho thấy, sau khoảng 12 tháng kể từ khi điều trị bằng tế bào gốc, nồng độ các dấu hiệu tổn thương gan trong máu (như bilirubin huyết thanh, các men gan, albumin,…) được cải thiện đáng kể so với trẻ chỉ được chăm sóc tiêu chuẩn. Nhóm truyền UC-MSC cũng có sự giảm điểm số PELD (The Pediatric End-Stage Liver Disease), một thước đo tiêu chuẩn để theo dõi mức độ nghiêm trọng của tổn thương gan ở bệnh nhân nhi. Tỷ lệ sống sót cũng cao hơn ở nhóm được điều trị tế bào gốc sau khoảng 3 năm (tỷ lệ sống sót 100%, trong khi nhóm chăm sóc tiêu chuẩn có 2/16 trẻ tử vong do suy gan giai đoạn cuối). Liệu pháp UC-MSC cũng được chứng minh là an toàn, khi không có biến cố bất lợi nào liên quan đến truyền dịch được ghi nhận trong quá trình truyền tế bào, và các biến cố bất lợi ghi nhận được trong quá trình theo dõi ở nhóm truyền tế bào gốc cũng ít hơn đang kể so với nhóm chỉ được chăm sóc tiêu chuẩn. Những kết quả trên đã cho thấy UC-MSC có thể là một liệu pháp bổ sung tiềm năng cho phẫu thuật Kasai ở trẻ sơ sinh bị teo đường mật, với động mạch gan là con đường đưa tế bào gốc nhanh chóng, an toàn và hiệu quả vào gan. Tuy vậy, nhóm nghiên cứu nhấn mạnh cần có những nghiên cứu lớn hơn để xác nhận lợi ích của liệu pháp với nhóm bệnh nhân này, do bước đầu mới chỉ nghiên cứu trên số lượng bệnh nhân nhỏ và thiếu sự phân nhóm ngẫu nhiên. TÀI LIỆU THAM KHẢO Nguyen Thanh Liem, et al. (2025). Outcomes of allogeneic umbilical cord mesenchymal stem cell infusion for liver cirrhosis due to biliary atresia after Kasai operation. Journal of Pediatric Surgery 60(11): 162624. https://doi.org/10.1016/j.jpedsurg.2025.162624
23/01/2026

Đề xuất gỡ bỏ bài báo mới công bố về “tế bào gốc giúp làm giảm nguy cơ suy tim sau cơn đau tim” do những vấn đề nghiêm trọng liên quan đến dữ liệu
Ngày 29 tháng 10 năm 2025, tạp chí khoa học The BMJ công bố kết quả một nghiên cứu cho thấy truyền tế bào gốc trung mô tách từ lớp thạch Wharton trong dây rốn (Wharton’s jelly derived mesenchymal stem cell, WJ-MSC) vào động mạch vành trong 3-7 ngày sau cơn đau tim giúp giảm tỷ lệ suy tim và các vấn đề liên quan, cũng như cải thiện chức năng tim so với việc chỉ được điều trị tiêu chuẩn. Báo cáo này đã gợi ý về việc truyền WJ-MSC có thể là một thủ thuật bổ sung có giá trị cho những bệnh nhân trải qua cơn đau tim để ngăn ngừa suy tim, giảm nguy cơ xảy ra các biến cố tim mạch bất lợi trong tương lai. Kết quả này gây tiếng vang lớn trên các phương tiện truyền thông, trong đó tờ New Scientist gọi nghiên cứu này là “bằng chứng mạnh mẽ nhất cho thấy tế bào gốc có thể giúp tim tự phục hồi”. Bạn đọc có thể tham khảo toàn văn bài báo tại https://doi.org/10.1136/bmj-2024-083382 hoặc tóm tắt tại https://ysinhtebao.com/tbg-trung-mo/lieu-phap-msc-giup-giam-nguy-co-suy-tim-sau-nhoi-mau-co-tim. Khoảng một tuần sau khi The BMJ đăng bài, website Retraction Watch đã tổng hợp những phát hiện về sự không nhất quán trong dữ liệu, có thể ảnh hưởng nghiêm trọng đến kết quả của nghiên cứu này. Nổi bật là những bình luận của Dorothy Bishop (một nhà nghiên cứu tại Đại học Oxford, Vương quốc Anh, https://www.psy.ox.ac.uk/people/dorothy-bishop) và Nick Brown (Nghiên cứu sinh tại Đại học Groningen, Hà Lan) trên PubPeer, một trang web phi lợi nhuận cho phép người dùng bình duyệt các báo cáo khoa học sau khi xuất bản. Họ đều yêu cầu cần gỡ bỏ bài báo ngay lập tức, do những vấn đề về số liệu “không thể xảy ra ngẫu nhiên”, bao gồm một số điểm đáng chú ý như sau: - Nghiên cứu chỉ tuyển dụng bệnh nhân dưới 65 tuổi, tuy nhiên trong dữ liệu đi kèm có 127 bệnh nhân trên 65 tuổi. - Xuất hiện một “mô hình lặp lại kỳ lạ”, trong đó cứ 101 bản ghi dữ liệu thì hầu như tất cả các giá trị đều giống hệt nhau. Cân nặng của 288 trong 334 trường hợp được báo cáo đều là số nguyên và bội số của 5 (tính theo đơn vị kilogam), cũng là một dấu hiệu đáng chú ý. - Một số vấn đề về dữ liệu có thể đã được phát hiện trong quá trình bình duyệt ngang hàng (peer review), tuy nhiên dường như các tác giả đã không chia sẻ dữ liệu cho đến sau khi bình duyệt (tuy nhiên có những thông tin cho rằng dữ liệu đã được tải lên và chỉ chia sẻ với người bình duyệt, sau khi kết thúc quá trình bình duyệt thì dữ liệu mới được công khai). - Có sự xung đột lợi ích tiềm ẩn đối với tác giả Anthony Mathur, một cổ đông và là người được ủy thác của Heart Cells Foundation, tổ chức từ thiện tài trợ cho một đơn vị thực hiện liệu pháp tế bào gốc cho bệnh nhân mắc bệnh tim. - Một số vấn đề khác, bao gồm "sự khác biệt" giữa số lượng đối tượng được đăng ký (420) và số lượng bản ghi dữ liệu (360). Phản hồi những ý kiến này, tác giả liên hệ của bài báo, Armin Attar tuyên bố: nhóm tác giả đã nhận thấy một số điểm không nhất quán của dữ liệu trong quá trình kiểm tra nội bộ, và đang tiến hành đánh giá với một quá trình mất khoảng 2-3 tuần. Trong khi đó, Emma Dickinson, giám đốc quan hệ truyền thông của tạp chí The BMJ (nơi xuất bản bài báo), phát biểu: “Chúng tôi đã ghi nhận những lo ngại. BMJ rất coi trọng những cáo buộc về sự khác biệt trong dữ liệu.” Nhóm tác giả gồm 10 thành viên, trong đó 7 người đến từ Đại học Shiraz (Iran), 1 người làm việc tại Đại học Sharjah (UAE) và 2 người công tác tại Đại học Queen Mary London (Vương quốc Anh). Attar (tác giả đầu) có 5 bài báo khác bị đánh dấu, trong khi Azarpira (tác giả cuối) có tới 36 bài báo bị đánh dấu trên PubPeer vì những lo ngại về hình ảnh (trùng lặp hình ảnh trong các bài báo) và những vấn đề dữ liệu. Những ứng dụng về tế bào gốc trong điều trị các bệnh lý về tim đã từng gây nên những tranh cãi trong quá khứ. Năm 2018, Đại học Harvard và Bệnh viện Brigham and Woman's (Hoa Kỳ) đã đề nghị gỡ bỏ hơn 30 bài báo từ phòng thí nghiệm của Piero Anversa (một chuyên gia tim mạch tại trường Y Harvard), sau đó hàng chục bài trong số này đã bị tuyên bố gỡ bỏ. Cập nhật: Ngày 31/03/2026, Tạp chí BMJ chính thức rút bài báo, với lý do vẫn còn những lo ngại về độ tin cậy của thử nghiệm và tính toàn vẹn của dữ liệu, trong khi tác giả chính và cơ quan quản lý chưa thể giải quyết thỏa đáng những lo ngại đó. TÀI LIỆU THAM KHẢO https://retractionwatch.com/2025/11/06/sleuths-flag-complete-mismatch-in-data-of-bmj-stem-cell-study/ BÀI VIẾT LIÊN QUAN: - Liệu pháp tế bào gốc trung mô (MSC) giúp giảm nguy cơ suy tim sau nhồi máu cơ tim https://ysinhtebao.com/tbg-trung-mo/lieu-phap-msc-giup-giam-nguy-co-suy-tim-sau-nhoi-mau-co-tim - Chính thức: Tạp chí BMJ rút lại bài báo khoa học về nghiên cứu “tế bào gốc giúp làm giảm nguy cơ suy tim sau cơn đau tim” thực hiện tại Iran https://ysinhtebao.com/tin-tuc/bmj-rut-lai-bai-bao-ve-tbg-giup-lam-giam-nguy-co-suy-tim-sau-con-dau-tim
23/01/2026

Liệu pháp tế bào gốc trung mô (MSC) giúp giảm nguy cơ suy tim sau nhồi máu cơ tim
Thử nghiệm lâm sàng PREVENT-TAHA8 cho thấy những kết quả đáng ngạc nhiên về tiềm năng giảm nguy cơ suy tim sau nhồi máu cơ tim của MSC
23/01/2026
Tính đa tiềm năng và điều hòa miễn dịch của tế bào gốc tủy răng sữa
1. Tế bào gốc tủy răng sữa Tế bào gốc từ tủy răng sữa (Stem cells from human exfoliated deciduous teeth – SHED) được coi là quần thể tế bào đầy hứa hẹn cho liệu pháp tế bào và kỹ thuật mô. Đây là những tế bào gốc còn non, có khả năng tăng sinh và hình thành các loại tế bào chuyên hóa tốt hơn so với tế bào gốc từ người trưởng thành. SHED nhận được sự quan tâm lớn của các nhà nghiên cứu, nhờ quá trình thu thập mẫu răng không xâm lấn mà chỉ tận dụng rác thải sinh học của quá trình thay răng tự nhiên, đồng thời tăng sinh mạnh, biệt hóa thành nhiều loại tế bào khác nhau và có khả năng điều hòa miễn dịch. 2. Tính đa tiềm năng của tế bào gốc tủy răng sữa SHED mang các đặc điểm của tế bào gốc trung mô (Mesenchymal stem cell – MSC), nên có khả năng biệt hóa thành các loại tế bào của mô liên kết như xương, sụn, mỡ, cơ,… SHED đã được chứng minh là có khả năng biệt hóa xương cao hơn so với MSC từ các nguồn khác như mô mỡ, dây rốn, tủy xương,... Nhờ đặc tính này, SHED đã và đang được thử nghiệm nhiều trong các nghiên cứu về tái tạo xương và răng. Ví dụ, nhóm nhà khoa học Lee và cộng sự (Hàn Quốc) đã sản xuất các tấm tế bào từ SHED để ghép vào bên trong các trường hợp khe hở vòm miệng giúp tái tạo xương. Prahasanti và cộng sự cũng đã sử dụng vật liệu carbonate apatit để kết hợp với SHED thúc đẩy quá trình tái tạo xương. SHED và các tế bào gốc nha khoa khác có nguồn gốc từ tế bào mào thần kinh (Neural crest cells), nên có khả năng biệt hóa thần kinh cao hơn so với MSC từ các nguồn khác, tạo nên nguồn nguyên liệu đầy hứa hẹn cho các rối loạn thần kinh như chấn thương tủy sống, Parkinson, Alzheimer,… SHED có thể hình thành các quả cầu giống thần kinh, khi cấy vào thể vân của chuột mắc bệnh Parkinson đã cải thiện các rối loạn hành vi, bảo vệ các tế bào sản xuất dopamine và một số loại tế bào thần kinh khác trong cơ thể chuột. Bằng cách cảm ứng với nhiều chất khác nhau, các nhà khoa học đã biệt hóa in vitro được SHED thành tế bào giống thần kinh hoạch xoắn ốc, tế bào thần kinh ngoại biên, tế bào thần kinh đệm hình sao (astrocyte),… SHED cũng được sử dụng trong tái tạo nhiều loại mô khác. Yếu tố tăng trưởng nội mô mạch máu (Vascular endothelial growth factor) có thể kích thích SHED biệt hóa nội mô – sinh mạch, thúc đẩy quá trình tái tạo mạch máu. SHED cũng có thể biệt hóa thành tế bào gan, tế bào ống đường mật, tế bào beta tiết insulin, tế bào thụ cảm ánh sáng võng mạc. 3. Khả năng điều hòa miễn dịch SHED và các tế bào gốc nha khoa khác có thể tương tác với vi môi trường viêm để điều hòa miễn dịch tại chỗ. Nhiều nghiên cứu cho thấy môi trường điều kiện hóa không huyết thanh của SHED (serum-free conditioned media of SHED, SHED-CM) hoặc các thể tiết ngoại bào (extracellular vesicle, EV) có chức năng điều hòa các tế bào hoặc mô khác, cho thấy liệu pháp không sử dụng trực tiếp tế bào là một chiến lược hiệu quả trong y học tái tạo. Nhiều nghiên cứu đã sử dụng SHED-CM để điều trị thoái hóa khớp, viêm võng mạc sắc tố, Parkinson, tái tạo xương, … SHED-EV được thử nghiệm trong điều trị viêm nha chu, lupus ban đỏ hệ thống, chống viêm sụn khớp thái dương hàm,… Với tác dụng điều biến các tế bào miễn dịch, SHED, SHED-CM và SHED-EV đã có tác dụng tích cực với nhiều bệnh toàn thân như Alzheimer, suy gan cấp, xơ gan, tổn thương thận cấp, trẻ hóa da,… Như vậy, nhờ việc được thu từ nguồn mô không xâm lấn và khả năng tinh mạnh mẽ, SHED đang trở thành một nguồn nguyên liệu đầy hứa hẹn cho liệu pháp tế bào. Đặc tính đa tiềm năng và khả năng điều hòa miễn dịch đã thúc đẩy chúng tham gia nhiều hơn trong các thử nghiệm điều trị bệnh. Liệu pháp tế bào dựa trên SHED có thể sử dụng trực tiếp tế bào, hay sử dụng môi trường cảm ứng (SHED-CM) và thể tiết ngoại bào (SHED-EV), đều mang lại những tín hiệu đầy hứa hẹn. Tuy nhiên, các cơ chế hoạt động của quá trình biệt hóa cần được nghiên cứu sâu hơn để có thể đưa liệu pháp dựa trên SHED trở thành hiện thực lâm sàng. TÀI LIỆU THAM KHẢO 1. Rosa V., et al. (2016). Pluripotency of stem cells from human exfoliated deciduous teeth for tissue engineering. Stem Cells International, 2016(1), 5957806. https://doi.org/10.1155/2016/5957806 2. Guo R., and Yu J. (2022). Multipotency and immunomodulatory benefits of stem cells from human exfoliated deciduous teeth. Frontiers in Dental Medicine, 3, 805875. https://doi.org/10.3389/fdmed.2022.805875
23/01/2026
Lưu trữ tế bào gốc răng sữa: quy trình thực hiện và kiểm soát chất lượng mẫu
1. Lưu trữ tế bào gốc răng sữa Tế bào gốc răng sữa được lấy từ tủy của răng sữa rụng tự nhiên ở trẻ em, có khả năng tự tái tạo và biệt hóa thành nhiều loại tế bào khác nhau trong cơ thể. Tế bào gốc từ răng sữa (Stem Cell from Human Exfoliated Deciduous Teeth – SHED) mang các đặc điểm tương tự tế bào gốc trung mô từ tủy xương, mô mỡ, dây rốn, đồng thời có một số lợi thế như thu thập mẫu không xâm lấn, tốc độ tăng sinh nhanh, khả năng biệt hóa mạnh mẽ, đặc biệt là biệt hóa thần kinh và xương. Vì vậy, việc lưu trữ tế bào gốc tủy răng sữa mang lại hy vọng ứng dụng điều trị các bệnh lý cho tương lai của trẻ. Ngoài răng sữa, các loại tế bào gốc nha khoa khác cũng được quan tâm trong các nghiên cứu, thử nghiệm lâm sàng và lưu trữ như tế bào gốc từ tủy răng trưởng thành (Dental Pulp Stem Cell – DPSC), tế bào gốc dây chằng nha chu (Periodontal Ligament Stem Cell – PDLSC), tế bào gốc nhú đỉnh (Stem Cell from Apical Papilla – SCAP),… Trên thế giới, nhiều ngân hàng đã hoạt động lưu trữ các loại tế bào gốc nha khoa (chủ yếu là SHED và DPSC) như BioEden (Hoa Kỳ), Future Health (Anh), Dentcell (Mexico), Mothercell (Ấn Độ),… Ở Việt Nam, lĩnh vực này cũng được quan tâm trong vài năm trở lại đây, tiêu biểu là Ngân hàng mô thuộc Hệ thống Y tế Vinmec, Ngân hàng mô Fbiomed VN. 2. Quy trình thực hiện 2.1. Thu thập mẫu - Sàng lọc mẫu: Người hiến được thực hiện các xét nghiệm để sàng lọc ban đầu nguy cơ nhiễm khuẩn, nhiễm virus cho mẫu lưu trữ. Đồng thời, các ngân hàng sinh học cũng đưa ra những tiêu chuẩn lựa chọn và tiêu chuẩn loại trừ để đảm bảo chất lượng tốt nhất. - Thu thập mẫu: Người hiến cần được vệ sinh răng miệng, răng sau khi thu thập được đưa ngay vào dung dịch chuyên dụng để đảm bảo tủy được bảo tồn. Nhiều ngân hàng khuyến cáo cần nhổ răng ngay khi mới lung lay, nhiều ngân hàng khác chấp nhận việc để răng rụng tự nhiên. - Vận chuyển mẫu: Dung dịch vận chuyển thường là các loại đệm như PBS hoặc HBSS, cá biệt BioEden và một số ngân hàng khuyến cáo bảo quản mẫu trong sữa bò. Thời gian vận chuyển từ khi nhổ răng đến ngân hàng lưu trữ thường từ một đêm đến 48 giờ. 2.2. Phân lập và nuôi cấy tăng sinh tế bào gốc - Việc phân lập và nuôi cấy tăng sinh tế bào gốc cần được thực hiện trong môi trường phòng sạch và có tủ an toàn sinh học cấp II - Mẫu răng được vệ sinh, tiếp cận mô (tủy răng) và phân lập tế bào gốc, sau đó nuôi cấy tăng sinh để nhân lên số lượng lớn - Quy trình phân lập và nuôi cấy tăng sinh cần đảm bảo “…quá trình xử lý không làm thay đổi các đặc điểm sinh học liên quan của tế bào hoặc mô” 2.3. Kiểm soát chất lượng tế bào gốc - Định danh tế bào: SHED hay DPSC cần thể hiện các đặc điểm cơ bản của tế bào gốc trung mô, bao gồm (i) bám dính trên bề mặt đĩa nuôi cấy nhựa và thể hiện hình thái đặc trưng; (ii) biểu hiện các dấu ấn bề mặt đặc trưng, bao gồm tỷ lệ dương tính CD105, CD73 và CD90 đạt trên 95%, tỷ lệ dương tính CD45, CD34, CD14 hoặc CD11b, CD79α hoặc CD19 và HLA‐DR không quá 2%; (iii) có khả năng biệt hóa ba dòng, gồm dòng tạo xương, tạo mỡ, tạo sụn. - Tỷ lệ tế bào sống: Tỷ lệ ngày trước lưu trữ thường yêu cầu ở mức 80-100% - Độ tinh sạch: Không nhiễm vi khuẩn, vi nấm, mycoplasma, virus - Tính xác thực: Cần đảm bảo loại trừ các yếu tố định danh mẫu sai như nhiễm chéo, thay đổi vị trí hoặc dán nhãn sai, một số đơn vị như Cơ quan Dược phẩm Châu Âu (European Medicines Agency, EMA) yêu cầu xét nghiệm trình tự DNA lặp lại ngắn (Short Tandem Repeat – STR) để đảm bảo định danh mẫu chính xác khi xuất mẫu. - Sự ổn định di truyền: Các mẫu SHED và DPSC cần thời gian nuôi cấy và số lần cấy chuyển tối thiểu để duy trì tính ổn định di truyền, và cần có phương pháp đánh giá thích hợp 2.4. Bảo quản đông lạnh tế bào gốc - Mẫu tế bào gốc được hạ lạnh từ nhiệt độ phòng về nhiệt độ phù hợp (khoảng -80oC đến -90oC) và lưu trữ trong nitơ pha lỏng (-196oC) hoặc pha hơi (<-135oC) -Môi trường bảo quản đông lạnh chứa các chất bảo quản đông lạnh như dimethyl sulfoxide (DMSO), propylene glycerol, polyvinylpyrrolidone,… để ức chế sự phát triển của tinh thể băng, vốn có thể phá vỡ màng tế bào làm tế bào bị vỡ - Một số ngân hàng thực hiện đông lạnh toàn bộ răng hoặc mô răng, nhưng gặp nhiều hạn chế kỹ thuật liên quan khả năng tách tế bào gốc sau rã đông và ứng dụng lâm sàng 2.5. Kiểm soát chất lượng trong quá trình lưu trữ - Để đánh giá chất lượng của ngân hàng sinh học, kiểm soát chất lượng sau khi rã đông phải là một phần của quy trình ngân hàng và phải được thực hiện trên một ống mẫu đông lạnh, vài tháng sau khi bảo quản lạnh - Các tiêu chí kiểm soát chất lượng sau khi rã đông mẫu bao gồm: tỷ lệ tế bào sống, định danh tế bào (hình thái, biểu hiện dấu ấn bề mặt, biệt hóa ba dòng) 3. Chuẩn hóa và chứng nhận ngân hàng tế bào gốc răng sữa - Các ngân hàng cần được kiểm tra, đánh giá và chứng nhận bởi các cơ quan có thẩm quyền trước khi hoạt động, bao gồm các quy trình vận hành dịch vụ, quy trình kỹ thuật, quản lý rủi ro,… - Từng mẫu lưu trữ cần được lập hồ sơ và kiểm soát thông tin, sẵn sàng cung cấp cho các cơ quan có thẩm quyền để kiểm tra, giám sát TÀI LIỆU THAM KHẢO 1. Zeitlin B. D. (2020). Banking on teeth–Stem cells and the dental office. Biomedical journal, 43(2), 124-133. DOI: https://doi.org/10.1016/j.bj.2020.02.003 2. Khaseb S., et al. (2021). Dental stem cell banking: Techniques and protocols. Cell Biology International, 45(9), 1851-1865. DOI: https://doi.org/10.1002/cbin.11626 Xem thêm - Tế bào gốc từ tủy răng sữa (SHED) https://ysinhtebao.com/tbg-trung-mo/te-bao-goc-tu-tuy-rang-sua - Các loại tế bào gốc nha khoa (Dental Stem Cell): nguồn thu nhận và tiềm năng ứng dụng của chúng https://ysinhtebao.com/tbg-trung-mo/cac-loai-te-bao-goc-nha-khoa - Bảo quản đông lạnh tế bào https://ysinhtebao.com/nuoi-cay-tb/bao-quan-dong-lanh-te-bao - Quy định về sàng lọc người hiến mẫu để tạo ra sản phẩm Liệu pháp tế bào tại châu Âu và Hoa Kỳ https://ysinhtebao.com/quy-dinh/quy-dinh-ve-sang-loc-nguoi-hien-mau-de-tao-ra-san-pham-lieu-phap-te-bao-tai-hoa-ky-va-chau-au - ISCT nói gì và quy ước thế nào về tế bào gốc trung mô (MSC) https://ysinhtebao.com/quy-dinh/isct-noi-gi-va-quy-uoc-the-nao-ve-msc - Tạp nhiễm trong quá trình nuôi cấy tế bào https://ysinhtebao.com/nuoi-cay-tb/tap-nhiem-trong-qua-trinh-nuoi-cay, xét nghiệm vi sinh vật https://ysinhtebao.com/qc/xet-nghiem-vi-sinh-vat-trong-nuoi-cay-te-bao-dong-vat và xét nghiệm mycoplasma https://ysinhtebao.com/qc/xet-nghiem-mycoplasma-trong-nuoi-cay-te-bao
23/01/2026
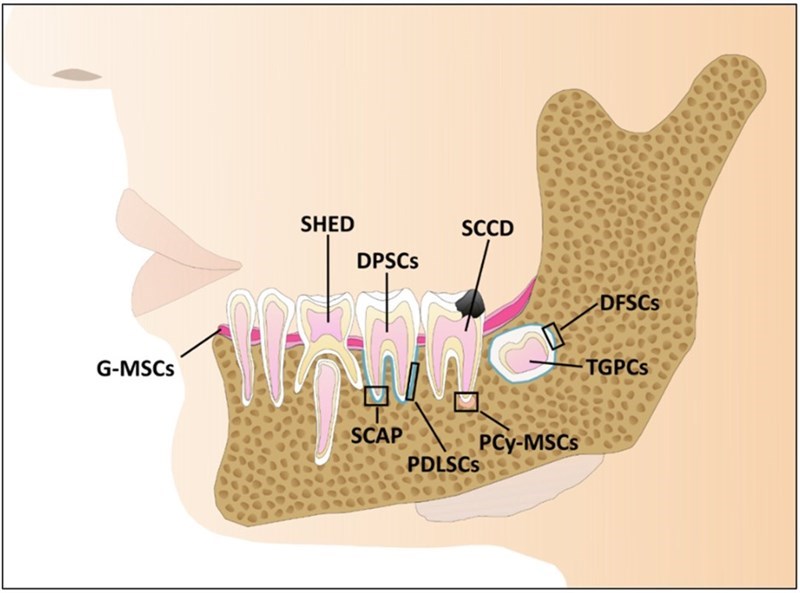
Các loại tế bào gốc nha khoa (Dental Stem Cell): nguồn thu nhận và tiềm năng ứng dụng của chúng
Tế bào gốc trung mô (Mesenchymal stromal/stem cells – MSC) có thể được phân lập từ những mô khác nhau như tủy xương, mô mỡ, dây rốn,… đồng thời có khả năng biệt hóa thành nhiều loại tế bào trong cơ thể như tế bào thần kinh, gan, thận, xương, sụn, mỡ,… Đây là một trong những loại tế bào đang được nghiên cứu và thử nghiệm lâm sàng nhiều nhất hiện nay. Từ những năm 2000, các nhà khoa học đã phân lập được tế bào gốc từ các vị trí khác nhau trong vùng miệng, những loại tế bào gốc nha khoa (Dental Stem Cell – DSC) này đều thể hiện các đặc điểm của MSC, đồng thời có những đặc trưng độc đáo, mang lại tiềm năng lớn trong ứng dụng điều trị các bệnh.
23/01/2026