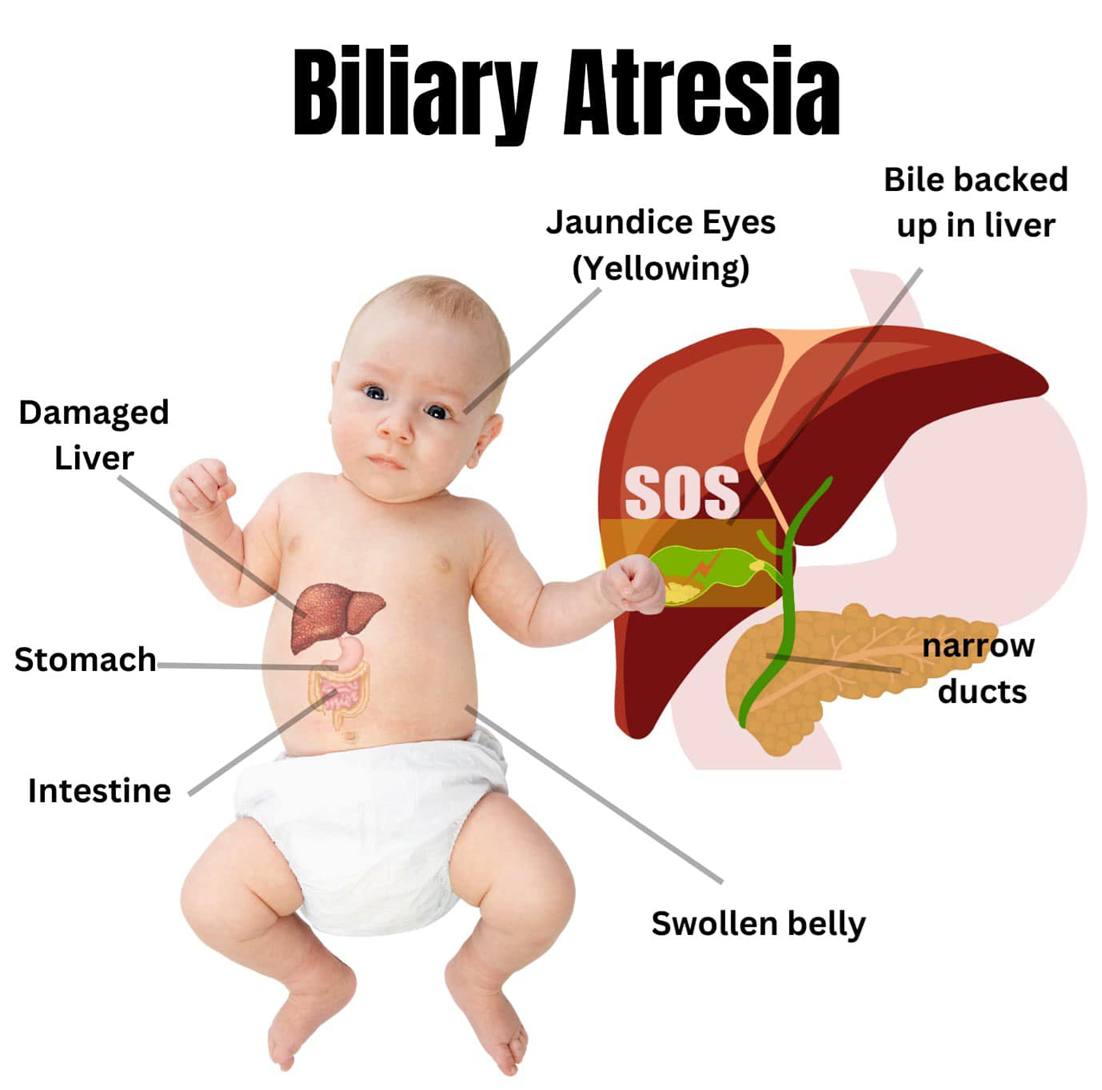
Liệu pháp tế bào gốc trung mô (MSC) từ dây rốn có thể cải thiện chức năng gan ở trẻ sơ sinh bị teo đường mật
Trong cơ thể, mật là dịch tiêu hóa giúp cơ thể phân hủy và hấp thụ chất béo cùng các vitamin tan trong chất béo. Mật được sản xuất bởi gan và được vận chuyển đến ruột thông qua ống mật. Teo đường mật là tình trạng viêm và xơ hóa ở đường mật, ngăn cản dịch mật chảy từ gan xuống ruột non, khiến mật bị ứ đọng gây tổn thương gan, dẫn đến suy gan và tử vong nếu không phẫu thuật chữa khỏi. Đây là một trong những nguyên nhân phổ biến nhất gây bệnh gan mạn tính ở trẻ sơ sinh và là lý do chính khiến trẻ em phải ghép gan. Phẫu thuật Kasai là phương pháp điều trị chính cho trẻ sơ sinh bị teo đường mật bẩm sinh, được thực hiện bằng cách cắt bỏ các ống mật bị tắc và sử dụng một phần ruột non để nối trực tiếp từ gan xuống ruột, khôi phục dòng chảy của ruột. Tuy nhiên, khả năng sống sót lâu dài của gan vẫn còn hạn chế: chỉ khoảng 40% sau 10 năm, và 20-30% sau 20 năm. Nhiều nghiên cứu trước đây đã mở ra hy vọng về tiềm năng lâm sàng của liệu pháp tế bào gốc trong việc làm chậm tiến triển bệnh, cải thiện tình trạng rối loạn chức năng gan.
Trong một nghiên cứu mới công bố trên Journal of Pediatric Surgery, GS. Nguyễn Thanh Liêm và cộng sự đã chứng minh tế bào gốc trung mô từ dây rốn (umbilical cord-derived mesenchymal stem cell, UC-MSC) có thể cải thiện kết quả điều trị ở trẻ sơ sinh bị teo đường mật đã trải qua phẫu thuật Kasai tiêu chuẩn. Nhóm nghiên cứu đã điều trị cho 32 trẻ sơ sinh bằng phẫu thuật Kasai (thực hiện khi 52-112 ngày tuổi), sau đó 16 trẻ được chăm sóc tiêu chuẩn, 16 trẻ được truyền UC-MSC qua động mạch gan với liều lượng 1 triệu tế bào/kg cơ thể ở giai đoạn 6,1-13 tháng tuổi. Kết quả cho thấy, sau khoảng 12 tháng kể từ khi điều trị bằng tế bào gốc, nồng độ các dấu hiệu tổn thương gan trong máu (như bilirubin huyết thanh, các men gan, albumin,…) được cải thiện đáng kể so với trẻ chỉ được chăm sóc tiêu chuẩn. Nhóm truyền UC-MSC cũng có sự giảm điểm số PELD (The Pediatric End-Stage Liver Disease), một thước đo tiêu chuẩn để theo dõi mức độ nghiêm trọng của tổn thương gan ở bệnh nhân nhi. Tỷ lệ sống sót cũng cao hơn ở nhóm được điều trị tế bào gốc sau khoảng 3 năm (tỷ lệ sống sót 100%, trong khi nhóm chăm sóc tiêu chuẩn có 2/16 trẻ tử vong do suy gan giai đoạn cuối). Liệu pháp UC-MSC cũng được chứng minh là an toàn, khi không có biến cố bất lợi nào liên quan đến truyền dịch được ghi nhận trong quá trình truyền tế bào, và các biến cố bất lợi ghi nhận được trong quá trình theo dõi ở nhóm truyền tế bào gốc cũng ít hơn đang kể so với nhóm chỉ được chăm sóc tiêu chuẩn.
Những kết quả trên đã cho thấy UC-MSC có thể là một liệu pháp bổ sung tiềm năng cho phẫu thuật Kasai ở trẻ sơ sinh bị teo đường mật, với động mạch gan là con đường đưa tế bào gốc nhanh chóng, an toàn và hiệu quả vào gan. Tuy vậy, nhóm nghiên cứu nhấn mạnh cần có những nghiên cứu lớn hơn để xác nhận lợi ích của liệu pháp với nhóm bệnh nhân này, do bước đầu mới chỉ nghiên cứu trên số lượng bệnh nhân nhỏ và thiếu sự phân nhóm ngẫu nhiên.
TÀI LIỆU THAM KHẢO
Nguyen Thanh Liem, et al. (2025). Outcomes of allogeneic umbilical cord mesenchymal stem cell infusion for liver cirrhosis due to biliary atresia after Kasai operation. Journal of Pediatric Surgery 60(11): 162624. https://doi.org/10.1016/j.jpedsurg.2025.162624