BỆNH TỰ MIỄN
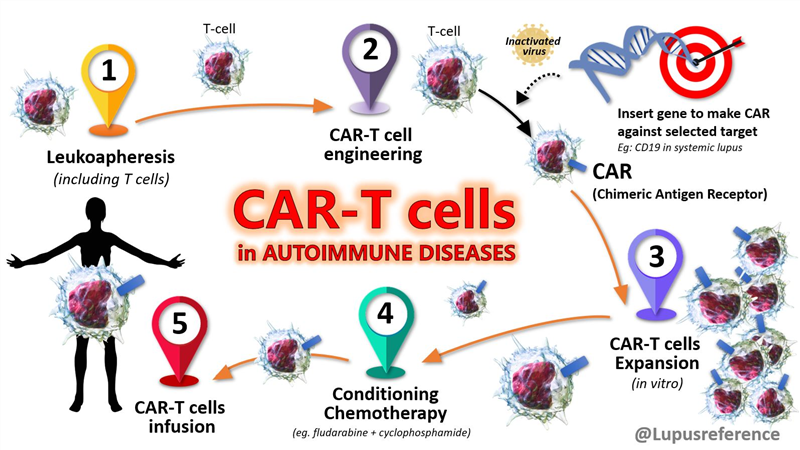
Liệu pháp CAR-T điều trị thành công đồng thời ba bệnh tự miễn trên cùng một bệnh nhân
Sau một năm sử dụng liệu pháp CAR-T, một người phụ nữ Đức mắc đồng thời 3 bệnh tự miễn nghiêm trọng đã không cần điều trị gì thêm, thay vì phải sống chung với 9 liệu pháp khác nhau như hàng chục năm trước.
10/04/2026
Bệnh tự miễn: khi hệ miễn dịch bảo vệ cơ thể quay lại tấn công tế bào khỏe mạnh
Bệnh tự miễn đề cập đến phản ứng miễn dịch của cơ thể chống lại các tế bào hoặc mô khỏe mạnh, có thể gây nên những tổn thương không thể phục hồi.
05/02/2026
Triển vọng điều trị bệnh lupus ban đỏ hệ thống (SLE) bằng liệu pháp CAR-T đồng loại
Liệu pháp CAR-T đã chứng minh hiệu quả lâm sàng trong điều trị ung thư huyết học, và đang có những tín hiệu lạc quan đối với ung thư u rắn. Những kết quả gần đây cho thấy liệu pháp này có triển vọng trong điều trị các bệnh tự miễn như lupus ban đỏ hệ thống.
29/01/2026

Liệu pháp tế bào đảo tụy có nguồn gốc từ tế bào gốc đồng loại chứng minh hiệu quả trong điều trị tiểu đường tuýp 1
Tiểu đường là bệnh rối loạn chuyển hóa, cơ thể không dung nạp được glucose dẫn đến lượng đường trong máu cao hơn bình thường, từ đó gây nên những biến chứng nguy hiểm như bệnh tim mạch, tổn thương thận, thần kinh, tăng nguy cơ nhiễm trùng,… Ước tính trên thế giới năm 2021 có khoảng hơn 500 triệu người được xác định mắc tiểu đường, ngoài ra có hơn 200 triệu người mắc bệnh chưa được chẩn đoán. Tiểu đường gồm 2 loại chính: tiểu đường tuýp 1 (cơ thể không thể sản xuất insulin do tế bào beta tuyến tụy chịu trách nhiệm sản xuất chúng bị phá hủy) và tiểu đường tuýp 2 (cơ thể đề kháng với insulin), khiến insulin không có hoặc không thể vận chuyển glucose từ máu vào các tế bào. Trong một nghiên cứu mới trình bày ngày 20/06/2025 tại hội nghị thường niên của Hiệp hội Bệnh tiểu đường Hoa Kỳ, các nhà khoa học đã công bố kết quả một thử nghiệm lâm sàng giai đoạn I/II (mã số FORWARD-101, NCT04786262) trong đó chứng minh hiệu quả điều trị tiểu đường tuýp 1 của sản phẩm zimislecel. Zimislecel (VX-880) là một liệu pháp tế bào đảo tụy sản xuất insulin, được biệt hóa hoàn toàn từ tế bào gốc đồng loại, được truyền vào tĩnh mạch cửa gan kết hợp các chiến lược ức chế miễn dịch để phục hồi khả năng sản xuất insulin cho bệnh nhân tiểu đường type 1. Trong nghiên cứu này, một nhóm bệnh nhân (nhóm A) được truyền nửa liều zimislecel (0,4 tỷ tế bào) với tùy chọn truyền nửa liều thứ hai trong vòng 2 năm để đánh giá tính an toàn của liệu pháp, nhóm bệnh nhân khác được truyền liều zimislecel đầy đủ duy nhất một lần để đánh giá tính an toàn và hiệu quả. Kết quả có 14 người tham gia nghiên cứu đã hoàn thành ít nhất 12 tháng theo dõi và đưa vào phân tích, đều có sự dung nạp tế bào và phục hồi chức năng sản xuất insulin. Cả 12 trường hợp thuộc nhóm dùng liều truyền đầy đủ đều không bị hạ đường huyết nghiêm trọng, trong đó 10/12 người sau 1 năm đã không cần tiêm thuốc insulin, 2 bệnh nhân còn lại chỉ cần tiêm với liều thấp hơn thông thường. Các biến chứng thường ở mức trung bình và nhẹ, bao gồm tăng men gan, giảm bạch cầu, giảm chức năng thận ở mức kiểm soát, có 2 trường hợp tử vong nhưng dường như không liên quan đến liệu pháp (1 trường hợp do viêm màng não bởi nhiễm nấm cryptococcus, 1 trường hợp do chứng mất trí nhớ nghiêm trọng kèm theo kích động do tình trạng suy giảm nhận thức thần kinh có từ trước tiến triển). Những kết quả trên cho thấy hiệu quả đáng kinh ngạc của liệu pháp tế bào đảo tụy zimislecel, với một liều truyền duy nhất đã có thể phục hồi chức năng sản xuất insulin của cơ thể. Kết quả này mang đến những hy vọng rất lớn cho các bệnh nhân tiểu đường tuýp 1 trong việc giảm hoặc tránh sự phụ thuộc vào tiêm insulin để kiểm soát đường huyết. Liệu pháp cũng đã chứng minh sự an toàn, không có các biến cố nghiêm trọng, tuy nhiên bệnh nhân phải sử dụng thuốc ức chế miễn dịch chống thải ghép, có thể làm tăng nguy cơ nhiễm trùng và lâu dài làm tăng nguy cơ ung thư. Nhìn chung, đây là bằng chứng cho thấy các đảo tụy có thể được sản xuất từ tế bào gốc đa năng tiềm năng và có thể sử dụng để điều trị hiệu quả bệnh tiểu đường loại 1. --------- TÀI LIỆU THAM KHẢO 1. Reichman T. W., et al. (2025). Stem Cell–Derived, Fully Differentiated Islets for Type 1 Diabetes. New England Journal of Medicine. DOI: 10.1056/NEJMoa2506549 2. Hồ sơ sản phẩm Zimislecel https://adisinsight.springer.com/drugs/800042297
23/01/2026
Tế bào gốc trung mô (MSC) trong điều trị Lupus ban đỏ hệ thống: nghiên cứu mới xác định dấu ấn sinh học tiềm năng để dự báo hiệu quả điều trị
Lupus ban đỏ hệ thống (Systemic Lupus Erythematosus – SLE) là một bệnh lý viêm tự miễn mạn tính có biểu hiện bệnh ở nhiều hệ cơ quan, xảy ra chủ yếu ở phụ nữ trẻ tuổi. Thông thường, hệ thống miễn dịch có vai trò bảo vệ cơ thể khỏi bị nhiễm trùng, tuy nhiên đôi khi chúng quay lại tấn công các mô ở các bộ phận khác nhau của cơ thể, dẫn đến những tổn thương ở đó, tạo nên bệnh. SLE gặp đa phần ở phụ nữ (90% các trường hợp chẩn đoán mắc bệnh), trong đó phụ nữ trong độ tuổi sinh nở (14–45 tuổi) dễ bị ảnh hưởng nhất. Các thuốc hiện tại như glucocorticoid hay thuốc ức chế miễn dịch chưa thể chữa khỏi bệnh, người ta đang hướng đến những phương pháp khác như liệu pháp tế bào gốc. Tế bào gốc trung mô (Mesenchymal stem cell – MSC) với đặc tính ức chế miễn dịch có thể đóng vai trò quan trọng trong việc ngăn ngừa các bệnh tự miễn. Trong các nghiên cứu tiền lâm sàng và thử nghiệm lâm sàng, cấy ghép MSC đã cho thấy kết quả khả quan trong việc cải thiện các triệu chứng của SLE. Mặc dù cơ chế của ghép MSC trong điều trị SLE chưa được hiểu biết đầy đủ, các nhà khoa học đã tập trung tìm hiểu về sự chuyển hóa các chất và tương tác của chúng trong cơ thể để tìm hiểu cơ chế bệnh sinh và điều trị bệnh trong ghép tế bào gốc. Trong một nghiên cứu mới công bố, các nhà khoa học ghép MSC từ dây rốn cho 20 người mắc SLE, với liều 1 triệu tế bào/kg cân nặng. Sau điều trị, các bệnh nhân được theo dõi chặt chẽ và các dấu hiệu cải thiện bệnh đã được chứng minh sau 180 ngày điều trị: giảm điểm hoạt động bệnh, giảm protein niệu và tốc độ lắng hồng cầu, tăng nồng độ bổ thể C3 và C4, tăng hemoglobin, tăng tiểu cầu. Khi thu thập và phân tích mẫu huyết tương trước và sau ghép MSC, nhóm nghiên cứu phát hiện 18.121 chất chuyển hóa (các phân tử nhỏ được tạo ra trong quá trình chuyển hóa), trong đó 1.152 chất thay đổi đáng kể sau điều trị. Nhìn chung, những thay đổi về từng chất chuyển hóa cụ thể có liên quan đến những cải thiện lâm sàng, đặc biệt là sự gia tăng nồng độ thiamine monophosphate (TMP) và asiaticoside. Sự thay đổi nồng độ TMP dự đoán thành công của điều trị ghép MSC, với mức tăng 35% cho thấy đáp ứng tốt với liệu pháp. Các nhà nghiên cứu kết luận rằng nồng độ thiamine monophosphate có thể là một dấu ấn sinh học tiềm năng để dự đoán hiệu quả của ghép MSC trong điều trị SLE. Kết quả này có thể giúp cải thiện việc chăm sóc bệnh nhân và định hướng cho các nghiên cứu trong tương lai, đưa đến những phương pháp điều trị SLE hiệu quả và cá nhân hóa hơn. --------- TÀI LIỆU THAM KHẢO Jiang X., et al. (2025). Metabolomic analysis suggests thiamine monophosphate as a potential marker for mesenchymal stem cell transplantation outcomes in patients with SLE. Lupus Science & Medicine, 12(1). DOI: 10.1136/lupus-2024-001197
23/01/2026
Ứng dụng tế bào gốc trung mô trong điều trị viêm khớp dạng thấp: đánh giá hiệu quả và tính an toàn từ một thử nghiệm giai đoạn I/II
Viêm khớp dạng thấp (Rheumatoid arthritis – RA) là bệnh lý mạn tính do rối loạn tự miễn trong cơ thể gây nên, bệnh xảy ra khi hệ thống miễn dịch tấn công nhầm vào các mô trong chính cơ thể. Khi bị hệ miễn dịch tấn công, trong màng hoạt dịch của các khớp sẽ xuất hiện tình trạng viêm, từ đó làm xuất hiện các biểu hiện đặc trưng như: Sưng, nóng, đỏ, đau, dần theo thời gian các khớp sẽ cứng lại thậm chí biến dạng khiến người bệnh mất khả năng vận động. Hiện tại chưa có phương pháp điều trị bệnh khỏi hoàn toàn, các biện pháp hiện tại nhắm cải thiện triệu chứng, duy trì cuộc sống bình thường. Cách thức điều trị hiện nay tập trung chủ yếu theo 2 cách: Điều trị triệu chứng để phục hồi cơ xương khớp và điều hòa miễn dịch để ngăn chặn sự tấn công của hệ thống miễn dịch. Điều hòa miễn dịch đang là phương pháp điều trị được quan tâm trên toàn thế giới, đặc biệt là phương pháp ghép tế bào gốc. Tế bào gốc trung mô (MSC) có khả năng ức chế miễn dịch và chống viêm, bao gồm ức chế sự tăng sinh của tế bào T (một nhóm tế bào miễn dịch của cơ thể) đối với các yếu tố gây dị ứng, ngăn chặn sự phát triển của các tế bào T gây độc tế bào. MSC có thể được thu nhận từ nhiều nguồn khác nhau như tủy xương, mô mỡ, dây rốn, nhau thai, dịch ối, răng sữa,... Bệnh nhân nam 68 tuổi, nhập viện điều trị sau 12 năm được chẩn đoán viêm khớp dạng thấp. Trước điều trị (A), bệnh nhân không thể giữ thẳng tay, nhưng sau 3 năm điều trị (B) đã có thể duỗi ra dễ dàng, các nốt thấp khớp quanh khớp dần mềm và mờ đi. Tế bào gốc trung mô mang lại những hi vọng lớn trong điều trị viêm khớp dạng thấp. Một nghiên cứu năm 2019 được thực hiện bởi Wang và cộng sự cho thấy liệu pháp tế bào gốc trung mô là một lựa chọn điều trị an toàn. 64 bệnh nhân viêm khớp dạng thấp ở độ tuổi 18-64 được truyền MSC dây rốn qua đường tĩnh mạch, sau đó theo dõi điều trị tới 3 năm. Trong vòng 8 tháng sau khi điều trị, tất cả các bệnh nhân đã cải thiện chế độ ăn ngủ và thể lực sau liệu pháp tế bào dựa trên các báo cáo của bệnh nhân. Sau 1 năm và 3 năm điều trị, các chỉ số huyết thanh đều cải thiện (chức năng gan, thận và xét nghiệm immunoglobulin không có bất thường; ESR, CRP, RF sau 1 năm và 3 năm điều trị và anti-CCP sau 3 năm điều trị đều thấp hơn so với trước điều trị). Chỉ số sức khỏe (HAQ) và chỉ số chức năng khớp (DAS28) giảm sau 1 năm và 3 năm điều trị so với trước điều trị. Những kết quả này đã cho thấy liệu pháp tế bào gốc trung mô dây rốn có tiềm năng là một lựa chọn điều trị an toàn, hiệu quả và khả thi cho bệnh nhân viêm khớp dạng thấp. --------- TÀI LIỆU THAM KHẢO Wang L., et al. (2019). Efficacy and safety of umbilical cord mesenchymal stem cell therapy for rheumatoid arthritis patients: a prospective phase I/II study. Drug design, development and therapy, 4331-4340.
23/01/2026