Tiềm năng điều trị chấn thương tủy sống bằng tế bào gốc thần kinh biến đổi gen
Trong những năm gần đây, nhiều nghiên cứu về việc tái tạo tủy sống thông qua ghép tế bào gốc thần kinh đã đạt những tiến bộ nhất định, tuy nhiên mức độ phục hồi chức năng vẫn còn khiêm tốn. Nguyên nhân thường do vi môi trường xung quanh vị trí tổn thương có sự chuyển hóa bất lợi cho việc tái tạo tế bào thần kinh, ví dụ như sự hình thành các sẹo thần kinh đệm (có cấu trúc giống như hàng rào), hoặc thiếu các yếu tố dinh dưỡng để biệt hóa tế bào thần kinh.
Theo một nghiên cứu được thực hiện bởi các nhà khoa học tại Đại học Hồng Công (Hồng Công, Trung Quốc), họ đã đạt được sự cải thiện hiệu quả rõ rệt khi điều trị chấn thương tủy sống bằng tế bào gốc thần kinh đã biến đổi gen. Nhiều báo cáo trước đây đã cho thấy gen SOX9 có biểu hiện ở mức độ cao tại vị trí tổn thương, dẫn đến sự hình thành sẹo thần kinh đệm, cản trở sự tái tạo của tế bào thần kinh. Vì vậy nhóm nghiên cứu đã cải biến di truyền các tế bào gốc thần kinh để sự biểu hiện gen SOX9 giảm khoảng 50% so với thông thường trước khi cấy ghép. Những tế bào này đã có sự biệt hóa và trưởng thành mạnh mẽ thành tế bào thần kinh sau khi vào cơ thể, thúc đẩy tái tạo mạch thần kinh trong tủy sống trong thời gian ngắn hơn. Đồng thời, chúng cũng làm giảm đáng kể sự tích tụ sẹo thần kinh đệm, tạo điều kiện cho sự phát triển trục thần kinh xa (nhóm nghiên cứu đã ghi nhận số lượng lớn các trục thần kinh kéo dài hơn 35 mm sau 3 tháng ghép, trong khi với nhóm đối chứng dùng tế bào gốc không biến đổi gen ghi nhận số lượng ít hơn với các phần mở rộng ngắn hơn 25 mm).
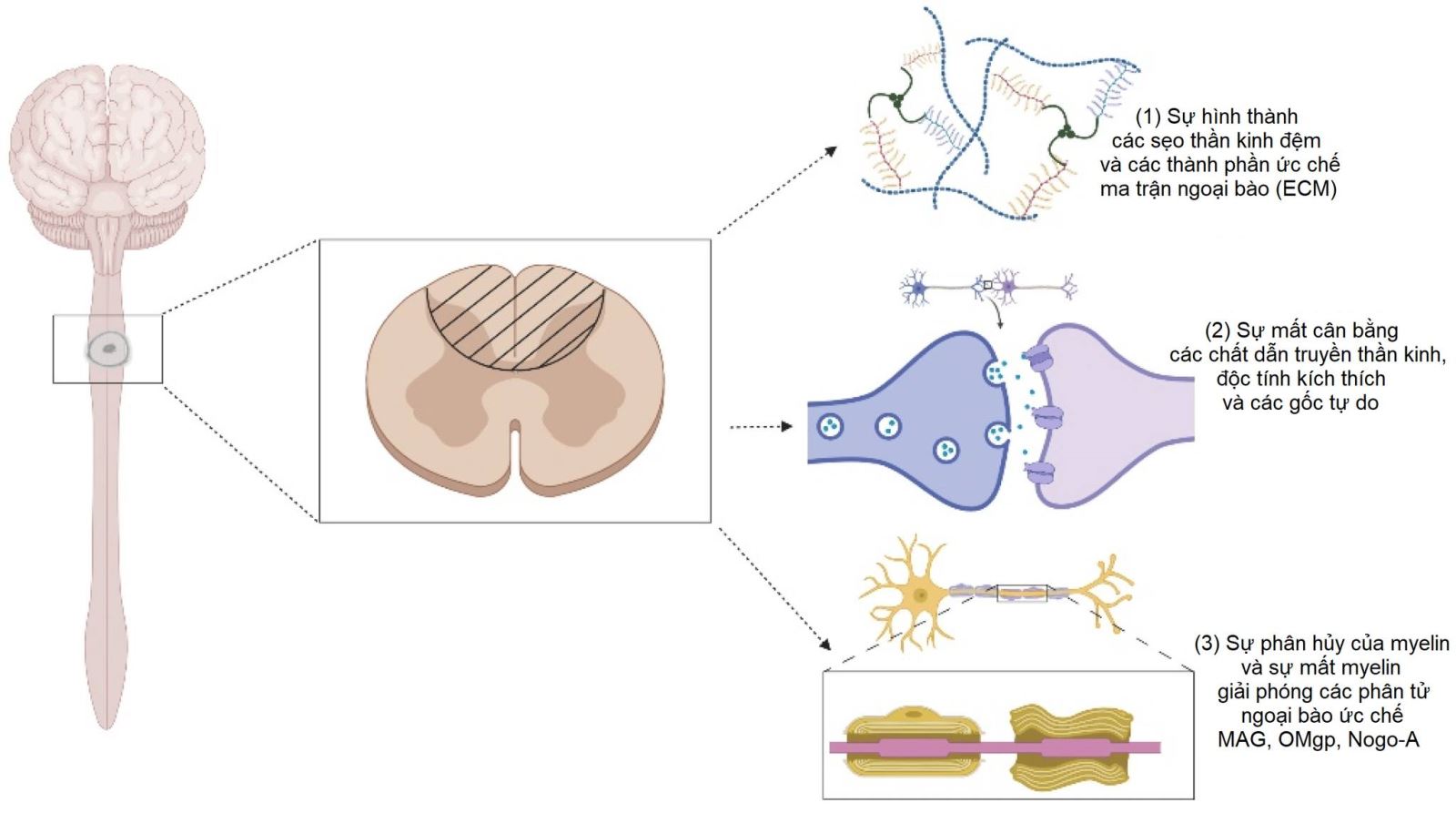
Nguồn: Stepankova, K., Jendelova, P., & Machova Urdzikova, L. (2021). Planet of the AAVs: the spinal cord injury episode. Biomedicines, 9(6), 613. DOI: 10.3390/biomedicines9060613
Các nhà khoa học đã sử dụng mô hình chuột chấn thương tủy sống nghiêm trọng để đánh giá tác dụng điều trị của tế bào gốc thần kinh người đã biến đổi gen. Mục tiêu là đánh giá quá trình hồi phục vận động sau cấy ghép, bao gồm đi bộ theo lưới (đánh giá sự phối hợp của các chi) và đi bộ liên tiếp (ghi nhận kiểu bước, dáng đi và khả năng vận động ở đầu ngón chân). Kết quả là chuột được ghép tế bào gốc biến đổi gen thực hiện đi theo lưới tốt hơn (ít bước đi sai hướng hơn) sau 10 tuần điều trị, cũng như thể hiện dáng đi tốt hơn và chuyển động ngón chân rõ ràng hơn khi đi bộ liên tiếp, so với những con chuột ghép tế bào gốc không biến đổi gen.
Những kết quả này mở ra hướng điều trị mới bằng cách sử dụng chiến lược biến đổi gen để thay đổi phản ứng của mô ghép đối với vi môi trường trong cơ thể sau chấn thương, cải thiện khả năng dung nạp tế bào để tái tạo tổn thương. Những tế bào gốc thần kinh biến đổi gen này có nguồn gốc từ tế bào gốc đa tiềm năng cảm ứng (iPSC) tạo ra từ tế bào của chính bệnh nhân (tế bào da, bạch cầu,…) nên giảm thiểu được nguy cơ bị đào thải miễn dịch. Điều này đã mở ra một hướng điều trị mới đầy tiềm năng để phục hồi tủy sống bị tổn thương.
---------
TÀI LIỆU THAM KHẢO
Liu J. A., et al. (2023). Transplanting human neural stem cells with≈ 50% reduction of SOX9 gene dosage promotes tissue repair and functional recovery from severe spinal cord injury. Advanced Science, 10(20), 2205804. DOI: 10.1002/advs.202205804.