TẾ BÀO GỐC TẠO MÁU
Tiềm năng phòng tránh và điều trị vật ghép chống chủ cấp tính sau ghép tế bào gốc tạo máu bằng cách tác động đến hệ vi khuẩn đường ruột
Ghép tế bào gốc tạo máu đồng loài (allogeneic hematopoietic stem cell transplantation – allo-HCT) được thực hiện bằng cách truyền tế bào gốc tạo máu của người hiến cho người nhận mắc các bệnh như ung thư máu, suy tủy xương, một số rối loạn máu di truyền,… Tác dụng phụ thường gặp nhất và cũng nguy hiểm nhất là bệnh mảnh ghép chống chủ cấp tính (Acute graft-versus-host disease – aGVHD), đó là tình trạng xảy ra khi các tế bào miễn dịch của người hiến tấn công các mô của người nhận (tình trạng cấp tính thường xảy ra trong vòng 3 tháng đầu sau ghép). Các nghiên cứu gần đây chứng minh vai trò quan trọng của hệ vi sinh vật trong aGVHD, trong đó chứng rối loạn vi khuẩn đường ruột góp phần vào quá trình bệnh sinh của nó. Tình trạng loạn khuẩn này có thể dẫn đến sự xuất hiện của các vi khuẩn cộng sinh gây bệnh, với nhiều loài thuộc chi cầu khuẩn Enterococcus, đặc biệt là E. faecalis và E. faecium, liên quan đến kháng nhiều loại thuốc ở bệnh nhân allo-HCT. Cấu trúc mô ruột ở chuột bình thường và chuột bị nhiễm E. faecalis được và không được điều trị với endolysin. Mới đây, một nhóm nghiên cứu tại Nhật Bản đã tiến hành phân tích chuyên sâu về hệ vi sinh đường ruột của bệnh nhân allo-HCT để từ đó xây dượng liệu pháp hiệu quả điều trị chứng loạn khuẩn đường ruột liên quan đến aGVHD (kết quả nghiên cứu mới được đăng gần đây trên tạp chí danh giá Nature ngày 10 tháng 7 năm 2024). Nhóm nghiên cứu đã kiểm tra hệ vi sinh đường ruột của bệnh nhân allo-HCT và phát hiện sự chiếm ưu thế của các loài Enterococcus, đặc biệt là E. faecalis. Điều này đặc biệt liên quan đến bệnh bạch cầu cấp tính, vì các chủng E. faecalis tuy rằng nhạy cảm với một số loại kháng sinh, nhưng lại sở hữu các gen liên quan đến cytolysin (một loại độc tố mạnh để tiêu hủy tế bào). Nghiên cứu sâu hơn, các nhà khoa học đã phát hiện một loại enzyme là endolysin, có tính kháng khuẩn mạnh mẽ đối với E. faecalis (enzyme này có nguồn gốc từ thực khuẩn thể (phage), là loại virus nhân lên và lây nhiễm trong các loài vi khuẩn và vi khuẩn cổ). Trong các thử nghiệm in vitro và in vivo, endolysin được chứng minh có hoạt tính phổ hẹp chống lại E. faecalis mà không ảnh hưởng đến các loài vi khuẩn đường ruột khác. Trên mô hình chuột, những con chuột bị aGVHD được điều trị bằng endolysin đã giảm đáng kể lượng vi khuẩn E. faecalis trong phân và ức chế sự phát triển của aGVHD. Đồng thời, trong một thử nghiệm khác, những con chuột có hệ vi khuẩn đường ruột giống với người được điều trị bằng endolysin đã giảm lượng vi khuẩn Enterococcus và cải thiện tỷ lệ sống sót. Phát hiện về enzyme endolysin hứa hẹn những ứng dụng trong tương lai trong việc ngăn ngừa hoặc điều trị aGVHD, mang lại hy vọng cho những can thiệp phù hợp trong ghép tế bào gốc tạo máu. TÀI LIỆU THAM KHẢO Fujimoto K., et al. An enterococcal phage-derived enzyme suppresses graft-versus-host disease. Nature, 2024; DOI: https://doi.org/10.1038/s41586-024-07667-8
24/01/2026

Thuốc điều trị ung thư cyclophosphamide giúp bệnh nhân ghép tế bào gốc tạo máu tránh được hiện tượng mảnh ghép chống vật chủ (GvHD)
Cấy ghép tế bào gốc tạo máu là phương pháp được áp dụng trong điều trị và hỗ trợ điều trị nhiều bệnh lý ung thư, nhằm khôi phục hệ thống tạo máu cho bệnh nhân. Độ tương thích của người hiến được xác định bằng tập hợp các dấu hiệu protein trên tế bào máu gọi là kháng nguyên bạch cầu người (Human Leukocyte Antigen – HLA), với 8 locus HLA–A, HLA–B, HLA–C, HLA–DR. Độ phù hợp hoàn toàn được xác định khi đạt điểm 8/8 (ngay cả trong những trường hợp anh chị em ruột, xác suất phù hợp hoàn toàn là 25%), còn độ phù hợp một phần được xác định khi đạt điểm 4/8 đến 7/8 (tỷ lệ gặp 50% ở anh chị em ruột). Khi ghép với độ phù hợp HLA thấp, các tế bào được ghép sẽ kích thích phản ứng miễn dịch trầm trọng ở bệnh nhân, gây nên tác dụng phụ nguy hiểm nhất (có thể gây chết người) của cấy ghép: mảnh ghép chống chủ (graft-versus-host disease – GvHD). Theo Viện Y tế Quốc gia Hoa Kỳ, GvHD thường xảy ra ở 60% đến 80% ca ghép mà người hiến tặng và người nhận không có quan hệ họ hàng. Theo một nghiên cứu được báo cáo tại Hội nghị 2024 của Hiệp hội Ung thư Lâm sàng Hoa Kỳ (ASCO), việc sử dụng một loại thuốc điều trị ung thư là cyclophosphamide vài ngày sau khi ghép tế bào gốc có thể giúp các trường hợp cấy ghép phù hợp một phần giảm thiểu hiện tượng GvHD. Khi theo dõi trên 70 bệnh nhân ung thư máu tiến triển được ghép phù hợp một phần có sử dụng cyclophosphamide, tỷ lệ bệnh nhân sống thêm toàn bộ (overall survival – OS) sau 1 năm là 79%, tương đương với những người được nhận sản phẩm cấy ghép từ người hiến phù hợp hoàn toàn. Sau một năm, 51% số bệnh nhân không còn phát hiện GvHD và không tái phát bệnh. Nhóm nghiên cứu mô tả dữ liệu này “rất ấn tượng”, đặc biệt là vì đã ghi nhận những bệnh nhân có nguy cơ cao và tuổi trung bình là 65. Những kết quả này đã mang lại cơ hội cho những bệnh nhân ung thư máu tìm được người hiến phù hợp hơn (đặc biệt là những người hiến trẻ, khỏe mạnh) và tỷ lệ ghép thành công cao hơn, khi mà sự phù hợp HLA không còn yêu cầu ở mức hoàn toàn. Ở mức độ phù hợp HLA ở mức 5/8 trở lên, trên 99% dân số sẽ tìm được người hiến tặng. Các nhà nghiên cứu cho biết cyclophosphamide ngày càng được sử dụng nhiều hơn trong thập kỷ qua để tăng cơ hội ghép tế bào gốc thành công từ người hiến tặng phù hợp HLA một phần. Hiện tại thử nghiệm lâm sàng giai đoạn II với hơn 300 bệnh nhân ở 30 cơ sở y tế tại Hoa Kỳ đang được thực hiện (mã số thử nghiệm NCT04904588, có thể tra cứu trên https://clinicaltrials.gov/). Những mục tiêu tiếp theo mà thử nghiệm hướng đến bao gồm tăng cường độ điều trị trước khi cấy ghép, áp dụng phác đồ cho các bệnh nhân nhi, tối ưu hóa việc sự dụng cyclophosphamide và kết hợp các phương pháp điều trị khác để giảm thiểu độc tính và nhiều vấn đề liên quan khác. TÀI LIỆU THAM KHẢO - Charlotte Schubert, “The Imperfect Match: Offering Transplants to More Blood Cancer Patients” (https://news.med.miami.edu/offering-transplants-to-more.../) - Al Malki M. M., et al. (2024). Post-transplant cyclophosphamide-based graft-versus-host disease prophylaxis following mismatched unrelated donor peripheral blood stem cell (PBSC) transplantation. Journal of Clinical Oncology 42 (16 suppl). Meeting Abstract: 2024 ASCO Annual Meeting I (https://ascopubs.org/doi/10.1200/JCO.2024.42.16_suppl.6503)
23/01/2026
Viagra giúp huy động tế bào gốc tạo máu nhanh chóng và hiệu quả
Cấy ghép tế bào gốc tạo máu là phương pháp được áp dụng trong điều trị và hỗ trợ điều trị nhiều bệnh lý ung thư, nhằm khôi phục hệ thống tạo máu cho bệnh nhân. Những tế bào gốc tạo máu thường chỉ cư trú trong tủy xương, trước đây thường được thu nhận bằng cách khoan vào thành trên xương chậu (mào chậu) để hút dịch tủy xương. Hiện nay, phương pháp chủ yếu là sử dụng các thuốc để huy động tế bào gốc tạo máu từ tủy xương đi vào hệ thống mạch máu, sau đó thu thập chúng từ máu ngoại vi. Phác đồ huy động tiêu chuẩn là tiêm yếu tố kích thích bạch cầu hạt (Granulocyte colony-stimulating factor, G-CSF) hằng ngày cho người hiến trong 4-6 ngày trước khi thu thập tế bào gốc. Mặc dù ít đau đớn hơn chọc hút tủy xương, tuy nhiên việc huy động tế bào gốc thường gây đau xương và một số tác dụng phụ khác, và không phải thành công trong mọi trường hợp. Theo một báo cáo mới công bố gần đây, nhóm nghiên cứu tại Viện Sinh học Tế bào gốc, Đại học Calofornia (Hoa Kỳ) đã chứng minh một chế độ thay thế giúp huy động tế bào gốc chỉ trong 2 giờ với hiệu suất cao. Chế độ này bao gồm một liều Viagra uống duy nhất và tiêm Plerixafor sau đó 2 giờ. Đây là 2 loại thuốc được Cục Quản lý Thực phẩm và Dược phẩm (FDA) phê duyệt, với chi phí thấp hơn nhiều G-CSF. Viagra, là một loại thuốc an toàn và được nghiên cứu kỹ lưỡng nhằm thúc đẩy việc giãn mạch, làm tăng lưu lượng máu đến các mô, được biết đến nhiều nhất như một loại thuốc điều trị rối loạn cương dương. Thuốc còn lại là Plerixafor, là chất ức chế Cxcr4 (một thụ thể trên bề mặt tế bào gốc tạo máu giúp chúng bám vào hốc trong tủy xương), được sử dụng để huy động tế bào gốc nhưng kém hiệu quả khi được sử dụng độc lập. Phương thức này huy động được tế bào gốc nhanh hơn rất nhiều và ít tốn kém hơn so với phác đồ chuẩn và đa số các phác đồ đang được nghiên cứu. Nó càng có ý nghĩa với những người cần được huy động nhưng không thể sử dụng G-CSF, ví dụ bệnh nhân mắc bệnh hồng cầu hình liềm sẽ bị loại thuốc này làm trầm trọng thêm các triệu chứng bệnh, nhưng nếu dùng chế độ huy động mới có thể thu được các tế bào gốc tạo máu, chỉnh sửa di truyền và truyền trở lại cho bệnh nhân. Nhóm nghiên cứu cho biết: khi mạch máu được giãn bằng Viagra, các tế bào được Plerixafor huy động sẽ có khả năng đi vào dòng máu tốt hơn. Đây là những loại thuốc sẵn có và đã được FDA phê duyệt nên có khả năng nhanh chóng trở thành phác đồ được sử dụng hơn so với việc nghiên cứu các loại thuốc mới để huy động tế bào gốc. Nghiên cứu này được tài trợ bởi Hiệp hội Ung thư Hoa Kỳ (American Association for Cancer Research, AACR), đã được thử nghiệm thành công trên chuột và sẽ sớm được đánh giá tính an toàn và hiệu quả trên người. TÀI LIỆU THAM KHẢO Smith-Berdan S., Bercasio A., Rajendiran S., and Forsberg E. C. (2019). Viagra enables efficient, single-day hematopoietic stem cell mobilization. Stem Cell Reports, 13(5), 787-792. DOI: https://doi.org/10.1016/j.stemcr.2019.09.004
23/01/2026
Tình trạng kinh tế xã hội của người hiến tế bào ảnh hưởng đến kết quả cấy ghép tế bào gốc tạo máu (HSC) trong điều trị ung thư.
Theo một nghiên cứu mới công bố trên PNAS (Proceedings of the National Academy of Sciences) ngày 15/07/2024, tình trạng kinh tế xã hội của người hiến tế bào ảnh hưởng đến kết quả sức khỏe của bệnh nhân ung thư máu được ghép tế bào gốc tạo máu, bất kể tình trạng kinh tế xã hội của bệnh nhân ung thư. Nghiên cứu hồi cứu được thực hiện trên 2.005 bệnh nhân ung thư máu được điều trị bằng ghép tế bào gốc tạo máu ở 125 bệnh viện tại Hoa Kỳ, thời gian theo dõi là 120 tháng. Với việc phân tầng tương đối đồng đều các đối tượng nghiên cứu thành 4 nhóm, nghiên cứu đã chỉ ra những bệnh nhân được nhận tế bào từ người hiến có kinh tế xã hội ở nhóm khó khăn nhất đã giảm 9,7% tỷ lệ sống toàn trạng và tăng 6,6% tỷ lệ tử vong liên quan đến cấy ghép trong ba năm so với nhóm nhận tế bào từ người hiến có kinh tế xã hội ở nhóm tốt nhất. Kết quả này phù hợp với những nghiên cứu trước đây liên quan đến sự bất lợi về kinh tế xã hội với chức năng tế bào miễn dịch và quá trình tạo máu bị thay đổi, chúng thực sự tồn tại dai dẳng ngay cả khi tế bào được chuyển vào môi trường vật chủ mới (người được hiến tặng). Sự khác biệt về tỷ lệ sống sót toàn trạng (A), tỷ lệ tử vong liên quan đến điều trị (B), tỷ lệ sống thêm không bệnh (C) và tỷ lệ tái phát (D) được phân tầng theo tình trạng kinh tế xã hội của người hiến tặng (tình trạng kinh tế xã hội giảm dần từ Nhóm 1 đến Nhóm 4). Nhóm nghiên cứu mong muốn tiến hành những nghiên cứu sâu hơn để điều chỉnh các yếu tố sinh lý nhằm đưa ra những biện pháp giảm thiểu các kết quả bất lợi cho sức khỏe do tình trạng kinh tế xã hội gây ra. Đồng thời, phát hiện này cho thấy một trong những ảnh hưởng sâu sắc đến sức khỏe của sự bất bình đẳng xã hội và nêu bật nhu cầu cấp thiết về chăm sóc sức khỏe cộng đồng. TÀI LIỆU THAM KHẢO Turcotte L. M., et al. (2024). The health risk of social disadvantage is transplantable into a new host. Proceedings of the National Academy of Sciences, 121(30), e2404108121. DOI: https://doi.org/10.1073/pnas.240410812
23/01/2026
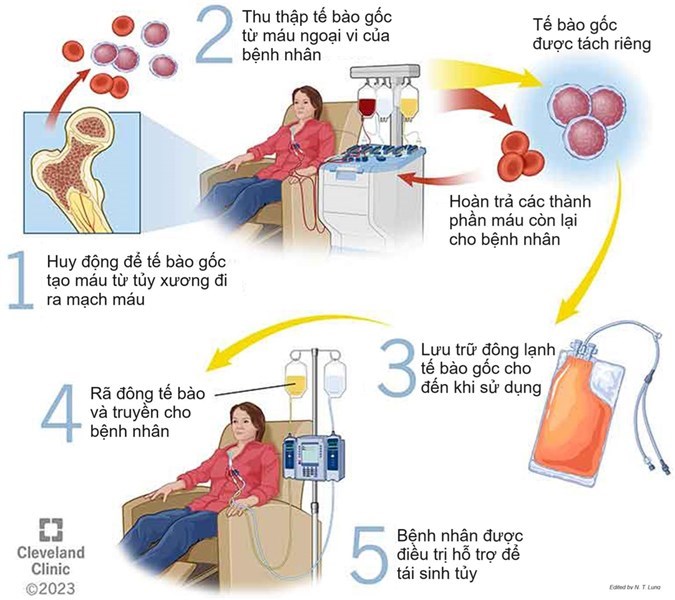
Tế bào gốc tạo máu và ứng dụng trong lâm sàng - ghép tế bào gốc tạo máu
Tế bào gốc tạo máu (Hematopoietic Stem Cells – HSCs) là những tế bào nguyên thủy, chưa trưởng thành, có thể tự đổi mới, đồng thời có thể biệt hóa thành tất cả các loại tế bào máu bao gồm: bạch cầu, hồng cầu, và tiểu cầu.
19/01/2026