Liệu pháp tế bào gốc chỉnh sửa gen cho bệnh lý huyết sắc tố
1. Bệnh lý huyết sắc tố và chiến lược điều trị bằng tế bào gốc tạo máu
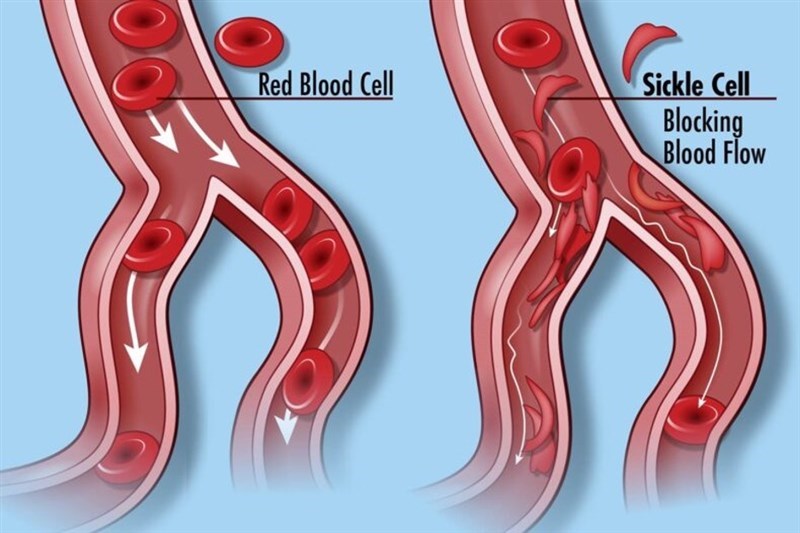
Bệnh lý huyết sắc tố, bao gồm beta-thalassemia (Bthal) và bệnh hồng cầu hình liềm (sickle cell disease – SCD) là một trong những rối loạn máu di truyền phổ biến nhất, với những đột biến gen ảnh hưởng đến quá trình tổng hợp hemoglobin gây thiếu máu nặng và các biến chứng đa cơ quan. Phương pháp điều trị tiên tiến được quan tâm hiện tại là ứng dụng liệu pháp gen để chỉnh sửa tế bào gốc/tiền thân tạo máu (hematopoietic stem/progenitor cell – HSPC) và ghép trở lại bệnh nhân, tái tạo lại toàn bộ quá trình tạo máu. Với cách thức này, một số sản phẩm thương mại đã được Cục quản lý Thực phẩm và Dược phẩm Hoa Kỳ cấp phép như:
- Casgevy (Exagamglogene autotemcel), sản phẩm của Vertex Pharmaceuticals (Hoa Kỳ), gồm HPSC tự thân đã được giảm biểu hiện của gen BCL11A bằng CRISPR/cas9, được FDA cấp phép tháng 12/2023 để điều trị bệnh beta-thalassemia và hồng cầu hình liềm.
- Lfygenia (Lovotibeglogene autotemcel), sản phẩm của bluebird bio (Hoa Kỳ), gồm các HPSC tự thân được biến đổi với vector lentivirus để sản xuất HbAT87Q (một chất tương tự chức năng của hemoglobin bình thường), được FDA cấp phép tháng 12/2023 để điều trị bệnh hồng cầu hình liềm.
- Zynteglo (Betibeglogene autotemcel), sản phẩm của bluebird bio (Hoa Kỳ), gồm các HPSC tự thân được biến đổi với vector lentivirus để đưa bản sao chức năng của gen β-globin vào tế bào, được FDA cấp phép tháng 08/2022 để điều trị bệnh beta-thalassemia.
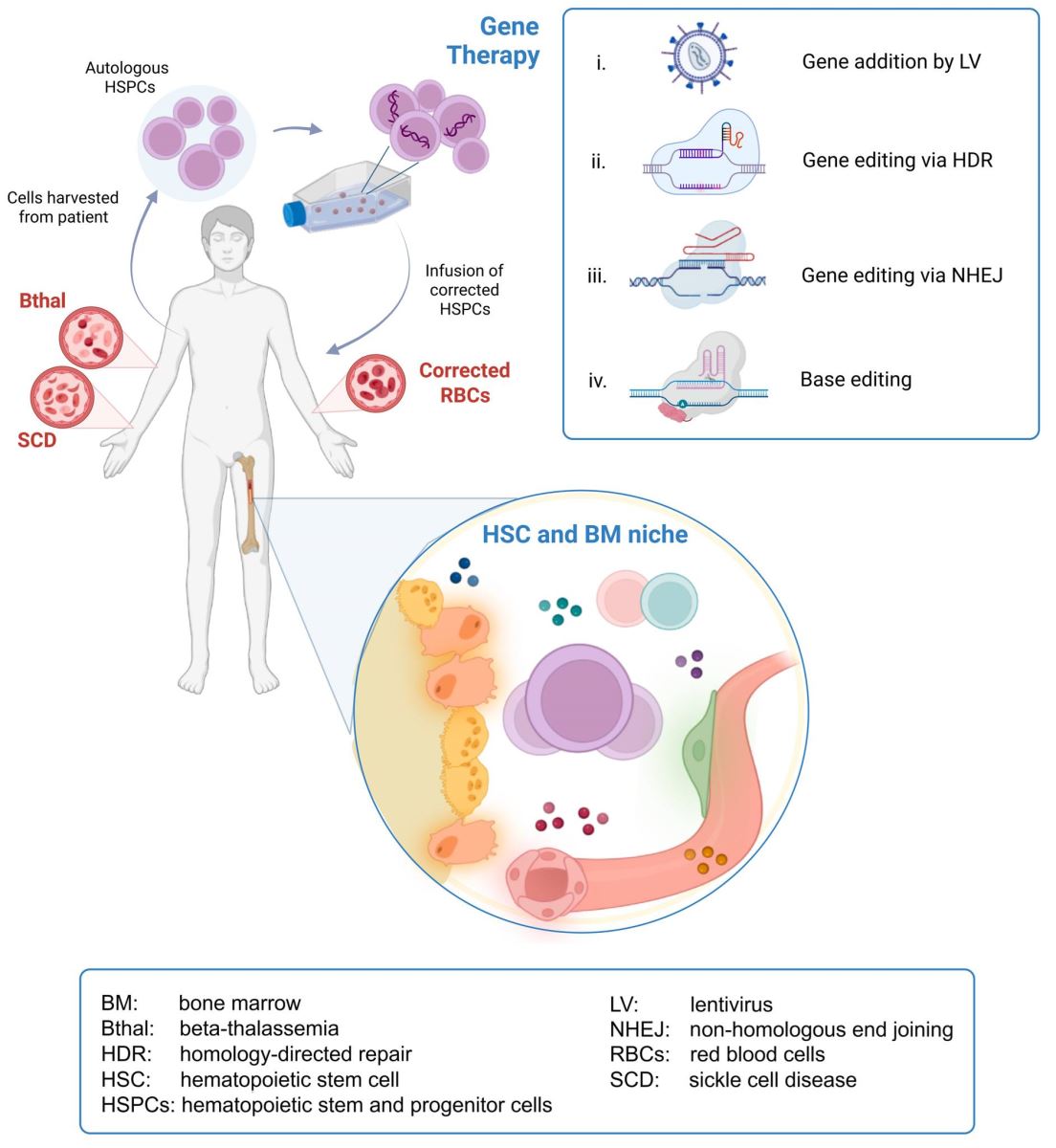
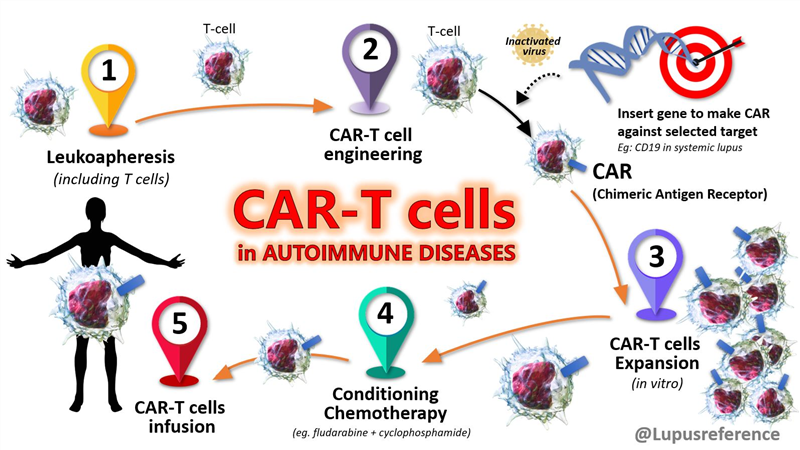
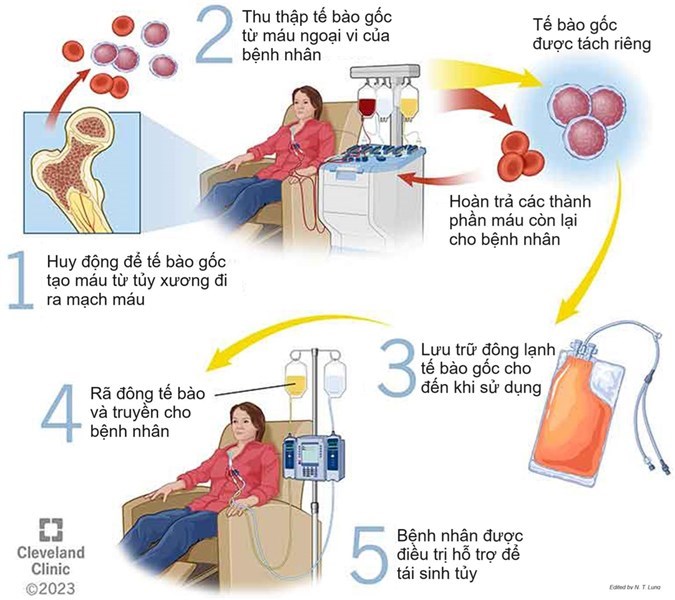
2. Quy trình sử dụng liệu pháp gen để chỉnh sửa tế bào gốc tạo máu
Quy trình sử dụng liệu pháp gen để chỉnh sửa HSPC ở bệnh nhân mắc bệnh β-thalassemia và bệnh hồng cầu hình liềm:
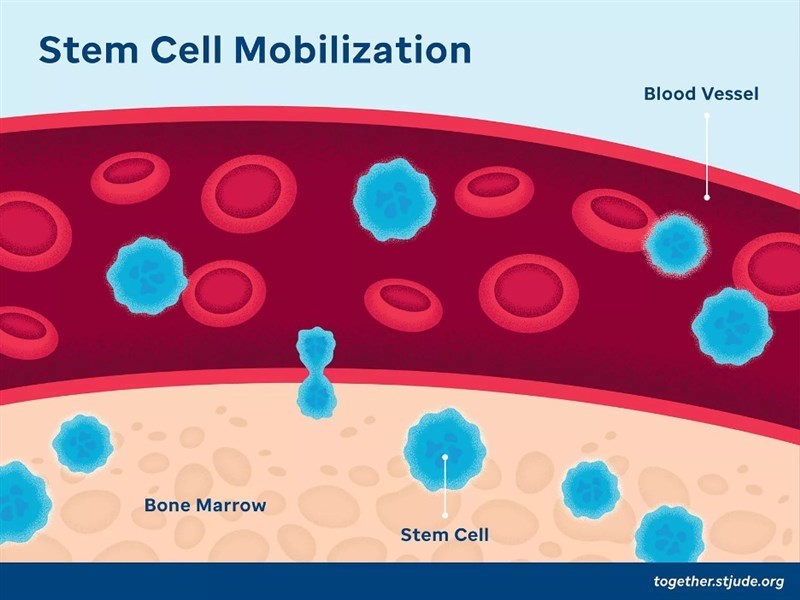
- HSPC tự thân được lấy từ bệnh nhân, những tế bào này chứa các khiếm khuyết di truyền gây ra tình trạng sản xuất hồng cầu (red blood cell – RBC) bất thường. HSPC nằm trong tủy xương, được huy động vào máu ngoại vi bằng yếu tố kích thích quần lạc bạch cầu hạt (Granulocyte colony-stimulating factor – G-CSF) và plerixafor, riêng với bệnh nhân mắc bệnh hồng cầu hình liềm chỉ sử dụng plerixafor do nguy cơ cao gặp các biến chứng đe dọa tính mạng liên quan đến G-CSF. Sau đó, HSPC được thu thập từ máu ngoại vi của bệnh nhân.
- HSPC được xử lý ex vivo với các chiến lược trị liệu gen khác nhau để sửa chữa các đột biến gen. Bốn chiến lược chỉnh sửa gen chính gồm: (i) sử dụng vector lentivirus (LV) tạo ra một bản sao gen chức năng; (ii) sửa chữa tương đồng (homology-directed repair – HDR) sử dụng DNA bình thường làm khuôn để chỉnh sửa gen chính xác; (iii) nối đầu không tương đồng (Non-homologous end joining – NHEJ), làm đứt gãy mạch đôi của DNA đích và sử dụng cơ chế sửa chữa DNA để tái tạo lại; (iv) chỉnh sửa base, cho phép sửa chữa từng nucleotide chỉ ở vị trí gốc base mà không làm đứt gãy chuỗi DNA kép. Thách thức của giai đoạn này là thao tác chuyển gen có thể làm giảm tiềm năng tái tạo của HPSC, do đó cần tối ưu quá trình chỉnh sửa gen và điều kiện nuôi cấy HPSC ngoài cơ thể.
- HSPC đã sửa đổi được truyền lại vào bệnh nhân, chúng tái tạo tủy xương và tạo ra các tế bào hồng cầu đã được sửa chữa, cải thiện hoặc giải quyết các triệu chứng bệnh.
TÀI LIỆU THAM KHẢO
1. Aprile A., Lidonnici M.R., and Ferrari, G. (2025). Gene therapy for hemoglobinopathies: Clinical trial results and biology of hematopoietic stem cell and the bone marrow niche. Cell Reports Medicine. DOI: https://doi.org/10.1016/j.xcrm.2025.102419
2. https://www.fda.gov/vaccines-blood-biologics/cellular-gene-therapy-products/approved-cellular-and-gene-therapy-products