Hiểu rõ hơn về “chữa khỏi HIV do ghép tế bào gốc”
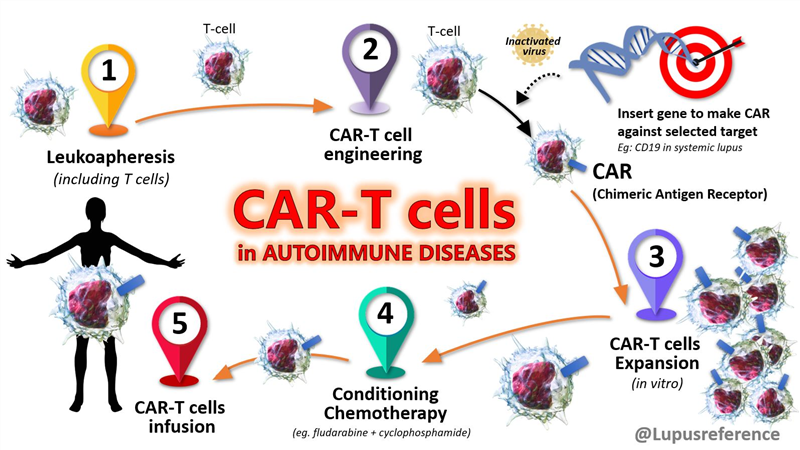
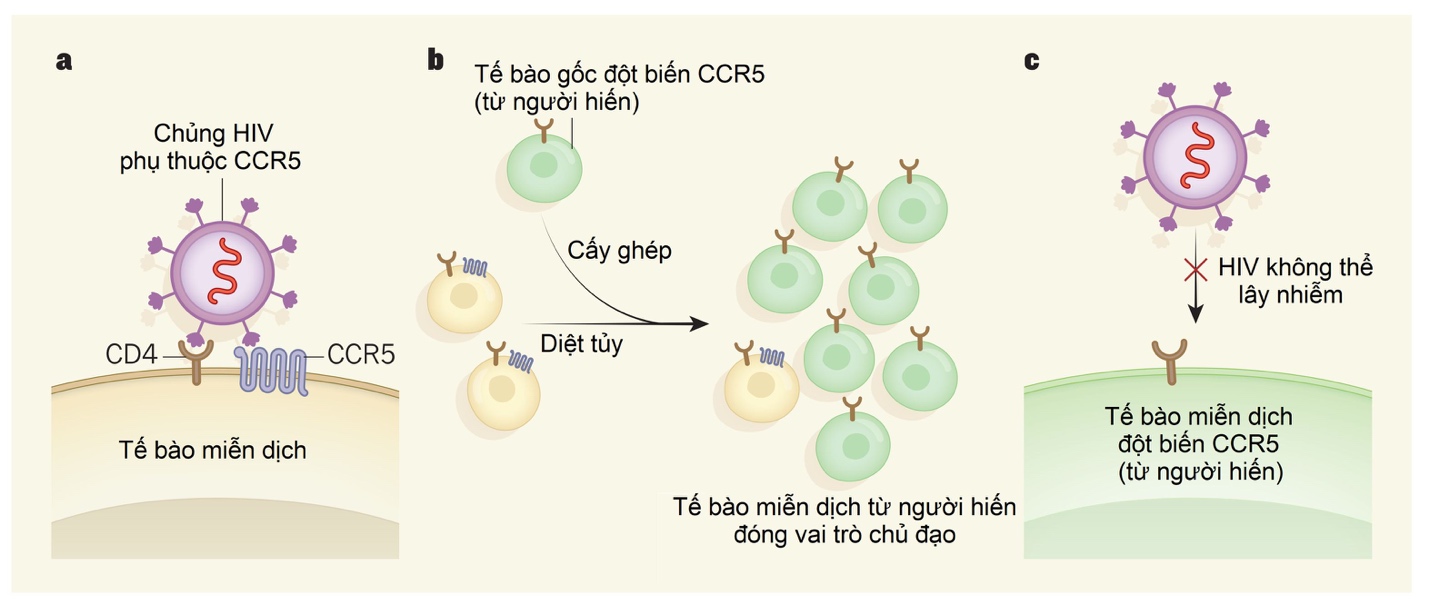
Tháng 2 năm 2023, một bài báo khoa học trên tạp chí Nature Medicine đã cho thấy những “bằng chứng mạnh mẽ” về một người đàn ông được ghép tế bào gốc đã được chữa khỏi HIV. Bệnh nhân là một người đàn ông hơn 50 tuổi, đã bị nhiễm HIV, cách đây 10 năm được ghép tế bào gốc để điều trị bệnh bạch cầu, khiến anh ta có một hệ thống miễn dịch mới. Do người hiến tặng có đột biến gen hiếm gặp, các tế bào của cơ thể người bệnh đã kháng lại virus HIV. Hiện tại, bệnh nhân đã ngừng dùng thuốc điều trị HIV suốt 4 năm qua, không có dấu hiệu nào cho thấy virus vẫn còn trong cơ thể.
Người đàn ông này được gọi là “bệnh nhân Dusseldorf”, là một trong số ít những trường hợp như vậy được báo cáo trong y văn. Trường hợp đầu tiên được mô tả trên Tạp chí Y khoa New England (the New England Journal of Medicine) năm 1999, gọi là “bệnh nhân Berlin”. Sau đó, một nhóm y khoa khác đã báo cáo trường hợp thứ hai ở một người được gọi là “bệnh nhân London”. Cả hai bệnh nhân này sau đó đã công khai: “bệnh nhân Berlin” là một người Mỹ có tên Timothy Ray Brown, và “bệnh nhân London” là Adam Castillejo, một người đàn ông mang hai quốc tịch Anh-Venezuela. Sau này, tiếp tục có thêm những trường hợp được báo cáo là đạt hiệu quả thuyên giảm bệnh lý HIV sau khi ghép tế bào gốc, họ đều cần ghép tế bào gốc để điều trị bệnh lý ung thư máu. Các chuyên gia y học đã đặt ra giả thuyết về việc ghép tế bào gốc ngoài điều trị ung thư cũng đã giúp họ chống lại HIV. Nguyên nhân là các bác sỹ đã tìm cho họ những người hiến mang đặc điểm hiếm gặp: mang đột biến đồng hợp tử ở gen CCR5 – một đột biến loại bỏ các thụ thể mà hầu hết các chủng HIV sử dụng những thụ thể đó để lây nhiễm.
Nguồn: Henrich, T. J. (2019). Second example reported of a stem-cell transplant in the clinic leading to HIV remission. DOI: 10.1038/d41586-019-00989-y.
Bên cạnh đó, các nhà khoa học vẫn chưa sáng tỏ về cơ chế chính xác mà các ca cấy ghép tế bào gốc có thể kháng lại virus HIV. Ví dụ, cấy ghép tế bào gốc liên quan đến hóa trị liều cao và những liệu pháp đó có thể đóng vai trò quan trọng nào đó tỏng việc đẩy lùi HIV. Ngoài ra, một trong những bệnh nhân được báo cáo đã phát triển bệnh ghép chống chủ (GvHD) sau cấy ghép, có nghĩa là hệ thống miễn dịch mới của họ coi cơ thể là “lạ” và tấn công, cũng có thể là một cơ chế ngăn chặn HIV.
Vì vậy, các chuyên gia tỏ ra khá thận trọng và không khẳng định đây là phương pháp chữa khỏi HIV, vì HIV có khả năng biến đổi theo nhiều cách để duy trì sự tồn tại trong cơ thể người bệnh. Đồng thời, ghép tế bào gốc tạo máu đồng loài (từ người hiến khác) là một thủ thuật rủi ro có thể gây nên những biến chứng nguy hiểm đến tính mạng và chỉ nên thực hiện khi bệnh nhân bị ung thư máu đe dọa tính mạng, không nên ghép chỉ để điều trị HIV mà không có bệnh lý ung thư. Nhưng họ hi vọng rằng những phát hiện này sẽ hỗ trợ cho các nghiên cứu trong tương lai để phát triển các chiến lược ít rủi ro hơn và có thể áp dụng rộng rãi hơn để chữa khỏi HIV. Một trong những cách thức được nhiều nhóm nghiên cứu theo đuổi là chỉnh sửa gen CCR5 nhằm loại bỏ những thụ thể là đích mà HIV hướng tới để lây lan.
TÀI LIỆU THAM KHẢO
1. Jensen B. E. O., et al. (2023). In-depth virological and immunological characterization of HIV-1 cure after CCR5Δ32/Δ32 allogeneic hematopoietic stem cell transplantation. Nature medicine, 29(3), 583-587.
2. Henrich T. J., et al. (2014). Antiretroviral-free HIV-1 remission and viral rebound after allogeneic stem cell transplantation: report of 2 cases. Annals of internal medicine, 161(5), 319-327.
3. Deeks S. G., et al. (2021). Research priorities for an HIV cure: international AIDS society global scientific strategy 2021. Nature medicine, 27(12), 2085-2098.