Trường hợp tiếp theo đẩy lùi HIV sau ghép tế bào gốc: tế bào NK có thể đóng vai trò then chốt
1. Các trường hợp trước đây từng được chữa khỏi HIV
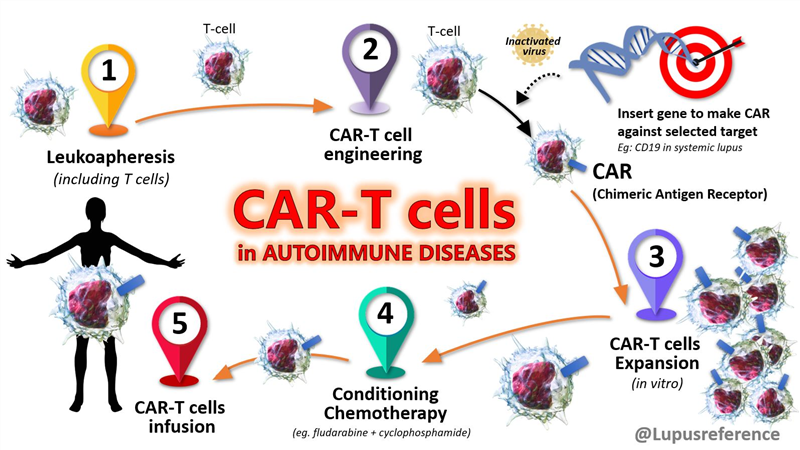
Trường hợp đầu tiên là một người Mỹ sống tại Berlin (“bệnh nhân Berlin” thứ nhất) có tên Timothy Ray Brown, được phát hiện HIV năm 1995 và sau đó kèm chẩn đoán bệnh bạch cầu dòng tủy cấp tính (AML) năm 2006. Ông được ghép tế bào gốc năm 2007 để điều trị AML, trong đó các bác sỹ nảy ra ý tưởng sử dụng tế bào gốc từ người hiến có tế bào miễn dịch tự nhiên với HIV (người hiến có đột biến gen hiếm gặp CCR5-delta 32 khiến loại virus này khó lây nhiễm). Ông đã được đẩy lùi tình trạng HIV trong suốt 13 năm (cho đến khi qua đời năm 2020 vì tái phát bệnh bạch cầu).
Sau trường hợp của “bệnh nhân Berlin” thứ nhất, đã có thêm 6 trường hợp được chữa khỏi HIV bằng ghép tế bào gốc, trong đó có những trường hợp người hiến không miễn dịch tự nhiên với HIV (không mang đột biến delta-32) như “bệnh nhân Geneva” công bố năm 2023, hoặc những trường hợp được ghép với các tế bào kháng HIV một phần (tế bào từ hai người hiến tặng, một người có và một người không mang đột biến delta-32), ví dụ “bệnh nhân New York”. Trong một số trường hợp, người hiến và người nhận đều mang đột biến delta-32 dạng dị hợp tử (chỉ có một bản sao đột biến nhận từ bố hoặc mẹ, bản sao còn lại thì không đột biến), họ vẫn có thể bị nhiễm HIV nhưng tải lượng virus sau khi ngừng điều trị sẽ thấp hơn, tình trạng bệnh không nguy hiểm bằng người không mang đột biến. Đáng chú ý là, đột biến CCR5-delta 32 có ở khoảng 16% người Bắc Âu (kiểu gen dị hợp), với 1-2% có kiểu gen đồng hợp (thiếu thụ thể CCR5, nên khó bị HIV tấn công).
Ngoài các trường hợp ghép tế bào gốc, một bệnh nhân có tên Johan Marais đã được tiêm hai kháng thể trung hòa rộng (broadly neutralising antibody), giúp HIV của anh ta không tái phát trong 4 năm qua mà không cần dùng thuốc. Bên cạnh đó, hai bệnh nhân nữ cũng được ghi nhận có lẽ là những trường hợp tự khỏi bệnh.

2. Diến biến được ghi nhận ở “bệnh nhân Berlin thứ hai”
“Bệnh nhân Berlin thứ hai” (được xác định là có mang đột biến CCR5-delta 32) được chẩn đoán nhiễm HIV năm 2010, lúc đó tải lượng virus khoảng 13.000. Trong 4 năm tiếp theo, tải lượng virus của anh ta giảm xuống còn khoảng 1.600 mà không cần phải dùng thuốc kháng virus. Tuy nhiên, lượng tế bào T biểu hiện CD4 (là đích tấn công của HIV) giảm mạnh, vì vậy bệnh nhân bắt đầu điều trị thuốc kháng virus từ đầu năm 2015. Khoảng nửa năm sau, bệnh nhân được phát hiện mắc bệnh bạch cầu và có chỉ định ghép tế bào gốc. Các bác sỹ đã cố gắng tìm người hiến đồng hợp tử delta-32 nhưng không được, nên họ quyết định sử dụng tế bào từ người hiến dị hợp tử. Bệnh nhân tiếp tục dùng thuốc kháng virus đến tháng 9 năm 2018 thì dừng lại, do không tìm thấy DNA HIV trong tế bào. Đến nay đã qua 7 năm không dùng thuốc, không phát hiện các tế bào mang DNA virus, và các phản ứng kháng thể với virus cũng đang yếu dần đi.
3. Giả thuyết hợp lý nhất cho trường hợp “bệnh nhân Berlin thứ hai”
Hệ thống miễn dịch của chúng ta có thể chia thành ba nhánh chính. Hệ miễn dịch tế bào, với các tế bào T CD4 và CD8, có khả năng phát hiện các tế bào bị nhiễm virus và tiêu diệt chúng. Hệ miễn dịch dịch thể, với các tế bào B là tác nhân chính, tạo ra lượng lớn kháng thể để ngăn chặn virus và tác nhân gây bệnh xâm nhập vào tế bào, hoặc cảnh báo tế bào T tiêu diệt chúng. Cả hệ miễn dịch tế bào và dịch thể đều có khả năng “ghi nhớ” để lần tấn công tiếp theo của cùng tác nhân gây bệnh có thể nhanh chóng bị đẩy lùi (chính là cơ chế hoạt động của vaccine). Hệ miễn dịch bẩm sinh, nhánh thứ ba của hệ miễn dịch, hoạt động nhanh hơn nhưng kém đặc hiệu hơn, không ghi nhớ tác nhân gây bệnh cụ thể mà phản ứng chung với các tác nhân, điều động các tế bào bạch cầu đến vùng tổn thương để kích hoạc phản ứng viêm điển hình; hệ miễn dịch bẩm sinh chủ yếu gồm ba loại tế bào là bạch cầu trung tính, tế bào đơn nhân và tế bào NK.
Tại EACS 2025, một số cơ chế của việc chữa khỏi HIV ở người nhận tế bào gốc đã được đề xuất. Giả thuyết đầu tiên, cả bệnh nhân và người hiến đều có gen mã hóa kháng nguyên bạch cầu người (human leukocyte antigen – HLA) đặc biệt, làm chậm quá trình nhân lên và lây lan của HIV, và các tế bào sát thủ tự nhiên (Natural killer – NK) đặc biệt nhạy cảm. Giả thuyết thứ hai là tế bào NK thuộc phân nhóm đặc biệt hữu ích trong việc tạo ra phản ứng miễn dịch tế bào mạnh mẽ với HIV. Tuy nhiên, cả hai giả thuyết này đều bị bác bỏ đối với trường hợp “bệnh nhân Berlin thứ hai”. Thay vào đó, một phần lời giải là việc tế bào NK của anh ta có cấu hình di truyền bất thường đã thúc đẩy sự phát triển của một bộ kháng thể có hiệu quả đặc biệt trong việc tìm kiếm và tiêu diệt tế bào nhiễm HIV còn sót lại trong cơ thể sau khi cấy ghép tế bào gốc. Sự biểu hiện của một yếu tố đặc biệt (có tên là NKG2A) trên tế bào NK đóng vai trò điều khiển quá trình độc tính tế bào phụ thuộc kháng thể (antibody-dependent cellular cytotoxicity – ADCC), kích hoạt phản ứng miễn dịch vô hiệu hóa protein gp120 có trên bề mặt vỏ của HIV.
Như vậy trong trường hợp này, đã có hai yếu tố kết hợp giúp tình trạng bệnh được đẩy lùi. Thứ nhất, tình trạng dị hợp tử đột biến CCR5-delta 32 giúp điều hòa giảm tải lượng virus trên bệnh nhân, có thể là yếu tố chính (nếu lượng virus cao có thể sẽ lấn át khả năng miễn dịch bẩm sinh). Thứ hai, các tế bào NK trong hệ miễn dịch bẩm sinh có biểu hiện NKG2A đã kích hoạt phản ứng ADCC giúp loại bỏ các tế bào nhiễm HIV còn sót lại sau khi ghép tế bào gốc (lúc này cơ thể chứa chủ yếu là tế bào lành từ người hiến, chỉ còn lượng nhỏ các tế bào nhiễm HIV còn sót lại ở bệnh nhân).
TÀI LIỆU THAM KHẢO
- https://www.aidsmap.com/news/oct-2025/second-berlin-patient-has-unusual-immune-response-seems-have-removed-his-hiv
- Tóm tắt báo cáo tại EACS 2025: https://eacs2025.abstractserver.com/program/
- Báo cáo về “bệnh nhân Berlin thứ hai” tại EACS 2024 https://www.poz.com/article/next-berlin-patient-another-man-cured-hiv-stem-cell-transplant
Xem thêm
- Hiểu rõ hơn về “chữa khỏi HIV do ghép tế bào gốc”: các chuyên gia khẳng định ghép tế bào gốc không phải phương pháp chữa trị HIV và cơ chế đẩy lùi bệnh chưa được xác định https://ysinhtebao.com/benh-ly-khac/hieu-ro-hon-ve-chua-khoi-hiv-do-ghep-te-bao-goc
- Tế bào gốc có thể nắm giữ chìa khóa để chữa khỏi HIV https://ysinhtebao.com/benh-ly-khac/te-bao-goc-co-the-nam-giu-chia-khoa-de-chua-khoi-hiv