Liệu pháp CAR với các tế bào thuộc hệ miễn dịch bẩm sinh (P4)
1. Liệu pháp CAR cho các loại tế bào miễn dịch bẩm sinh
Các tế bào miễn dịch bẩm sinh tham gia vào hệ thống phòng thủ đầu tiên chống lại mầm bệnh và các biến đổi ác tính, với khả năng phản ứng nhanh chóng và phổ rộng với các kháng nguyên. Vì vậy, những tế bào này được thử nghiệm kết hợp cùng thụ thể kháng nguyên khảm (Chimeric Antigen Receptor – CAR) để tăng cường khả năng nhắm đích tế bào bất thường, kết hợp với độc tính tế bào vốn có. Ngoài ra, chúng độc lập với phức hợp tổ chức mô chính (Major Histocompatibility Complex – MHC) nên có thể sản xuất hàng loạt để sử dụng đồng loại, với tác dụng phụ ít hơn và khả năng thâm nhập khối u tốt hơn CAR-T.
Xem thêm: Phần 1. Các tế bào miễn dịch bẩm sinh và lợi thế trong điều trị ung thư u đặc https://ysinhtebao.com/lieu-phap-tb-mien-dich/car-innate-immune-cells-p1-introduction
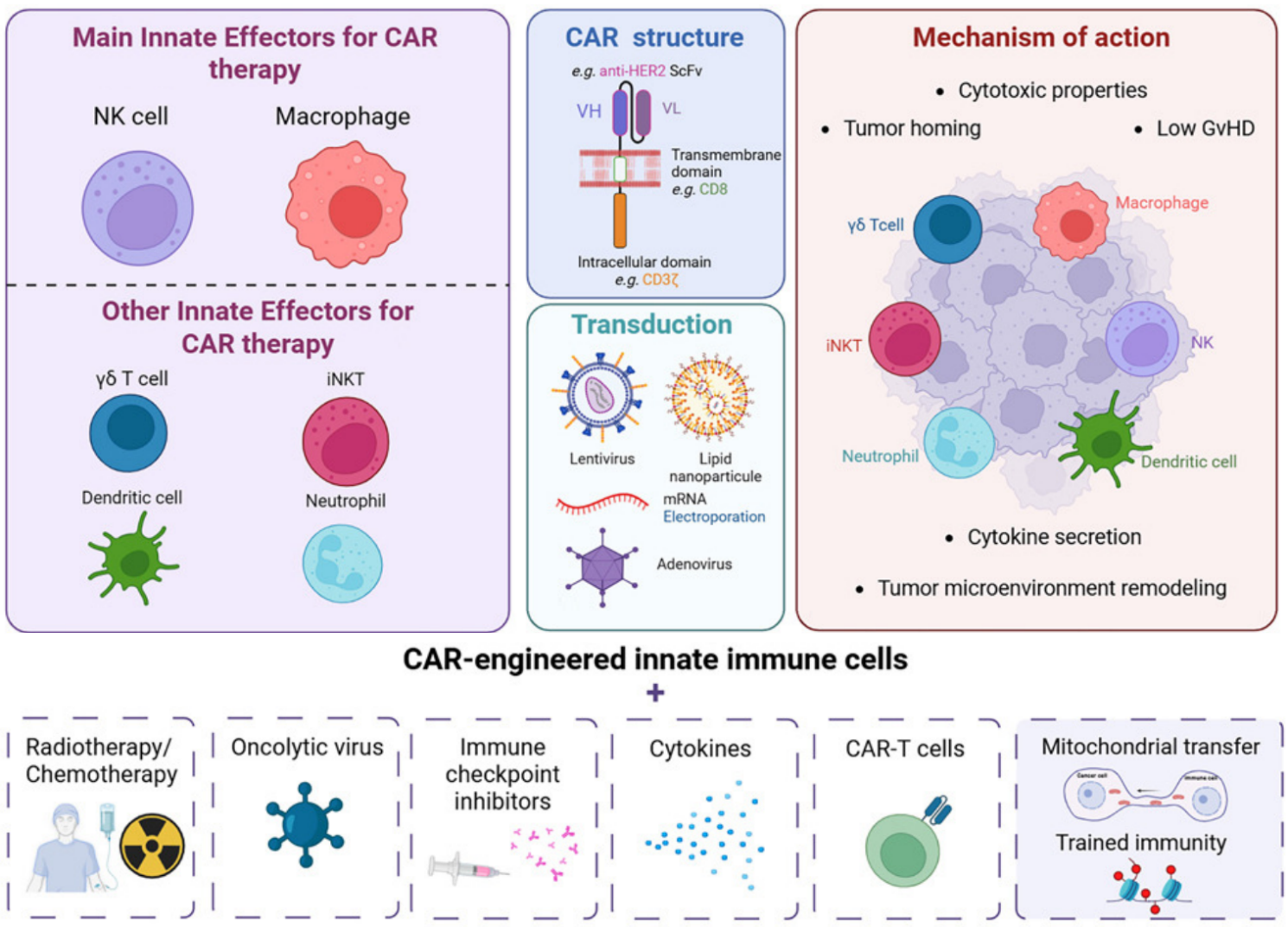
Nguồn: Jassaud M., et al. (2026). Innate immune cells in chimeric antigen receptor therapy. Molecular Therapy, 34 (1), 97-116. https://doi.org/10.1016/j.ymthe.2025.10.003
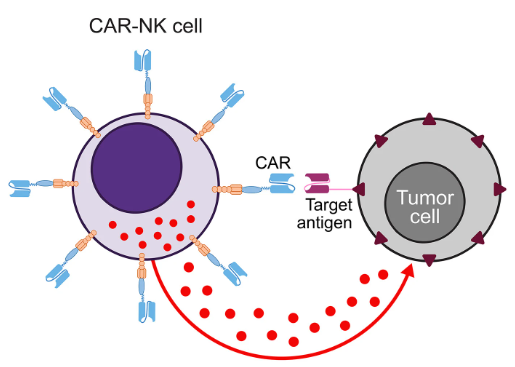
1.1. Tế bào giết tự nhiên (Natural killer cell – NK cell)
Xem bài chi tiết: Phần 2. Liệu pháp CAR-NK – hiện trạng, thách thức và triển vọng tương lai https://ysinhtebao.com/lieu-phap-tb-mien-dich/car-innate-immune-cells-p2-car-nk
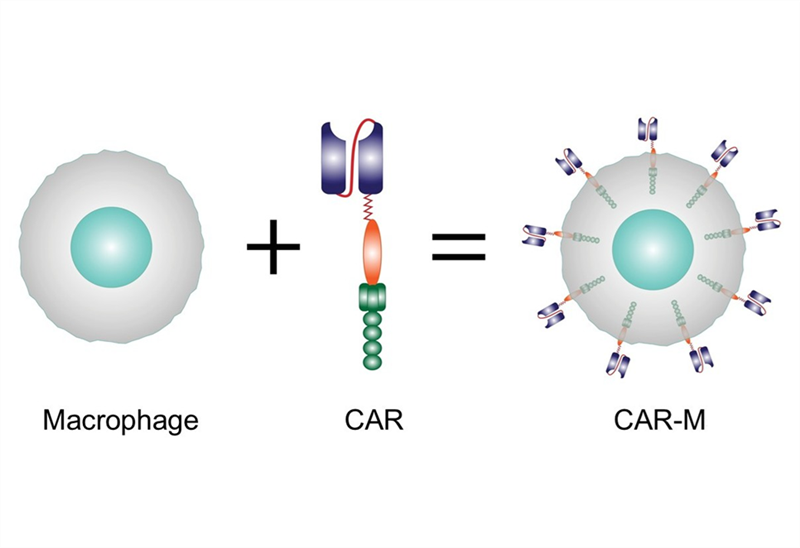
1.2. Đại thực bào
Xem bài chi tiết: Phần 3. Liệu pháp CAR-M – giải pháp đến từ các đại thực bào https://ysinhtebao.com/lieu-phap-tbmd/car-innate-immune-cells-p3-car-macrophases
1.3. Tế bào T giết tự nhiên bất biến (invariant Natural Killer T cell – iNKT cell)
Tế bào iNKT là phân nhóm độc đáo của lympho T, có chung đặc điểm với cả tế bào T và NK. Chúng nhận diện kháng nguyên được trình bày bởi CD1d (không giống tế bào T nhận diện dựa vào MHC), từ đó sản xuất cytokine điều hòa miễn dịch, tăng cường sự trưởng thành của tế bào đuôi gai, biệt hóa tế bào alpha-beta T (αβ T). Ngoài ra, chúng có thể gây độc tế bào trực tiếp thông qua perforin và granzyme giống như NK, đồng thời điều chỉnh vi môi trường khối u.
Các tế bào CAR-iNKT thể hiện hoạt tính gây độc tế bào tương đương CAR-T (đặc biệt trong điều trị u nguyên bào thần kinh và ung thư hắc tố), đồng thời không gây ra bệnh ghép chống chủ (Graft-versus-host disease – GvHD). Tuy nhiên, liệu pháp này gặp những khó khăn khi tỷ lệ iNKT trong máu thấp (0,01%–1% tế bào T), khả năng tồn tại ngắn trong cơ thể. Ngoài ra, các tế bào khối u đều thiếu hoặc giảm biểu hiện CD1d làm giảm khả năng nhận diện bởi iNKT. Những chiến lược khắc phục bao gồm sử dụng nguồn tế bào gốc/tiền thân tạo máu để tạo nguồn sản xuất, kết hợp các phân tử tăng cường (như interleukin-15, IL-15) trên tế bào CAR-iNKT để tăng cường khả năng tồn tại và khả năng kiểm soát. Hiện nay đã có một số thử nghiệm lâm sàng sử dụng CAR-iNKT trong điều trị ung thư dạng u đặc có CD70+, u nguyên bào thần kinh, ung thư tế bào thận, bệnh bạch cầu, u lympho tế bào B.
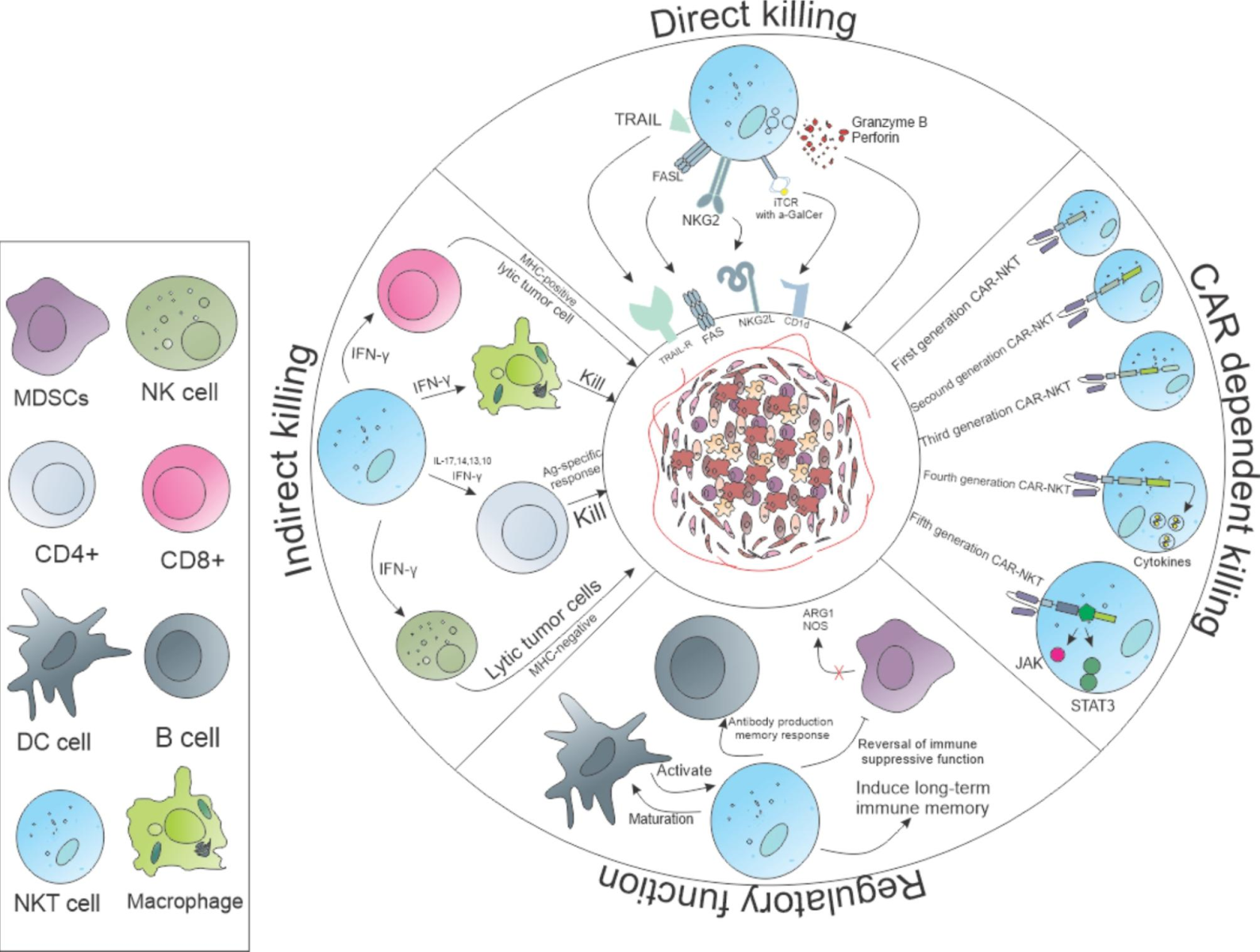
Tế bào CAR-NKT có thể điều chỉnh hệ thống miễn dịch và tiêu diệt tế bào ác tính đặc hiệu với CAR hoặc không phụ thuộc CAR. Ngoài ra, tế bào CAR-NKT có thể kích hoạt các tế bào miễn dịch khác như tế bào T CD4, T CD8, NK, đại thực bào.
Nguồn: Hadiloo K., Tahmasebi S., and Esmaeilzadeh A. (2023). CAR-NKT cell therapy: a new promising paradigm of cancer immunotherapy. Cancer Cell International, 23(1), 86. https://doi.org/10.1186/s12935-023-02923-9
1.4. Tế bào gamma-delta T (γδ T)
Tế bào γδ T là một nhóm nhỏ của lympho T, đóng vai trò cầu nối giữa miễn dịch bẩm sinh và miễn dịch thích ứng. Khác với các tế bào T thông thường (αβ T) có thụ thể tế bào T gồm các chuỗi α và β, tế bào γδ T biểu hiện các chuỗi γ và δ. Ngoài ra, γδ T nhận biết các kháng nguyên do stress gây ra và không phải peptide theo cách độc lập MHC, nên có thể nhận diện phổ rộng tế bào ung thư, đồng thời có thể phát hiện tế bào khối u trốn tránh phản ứng miễn dịch theo hướng giảm biểu hiện MHC. Chúng phản ứng với các tế bào ác tính thông qua độc tính tế bào trung gian bởi perforin và granzyme, hoặc tiết cytokine gây viêm. Hơn nữa, γδ T có thể trình diện kháng nguyên, kích thích thêm phản ứng của tế bào T thông thường
CAR-T dựa trên γδ T có nhiều lợi thế như nhận diện phổ rộng tế bào ung thư, hoạt động độc lập MHC nên giảm nguy cơ bệnh ghép chống chủ (GvHD), có thể sản xuất hàng loạt và sử dụng đồng loại, thâm nhập khối u hiệu quả. Tuy nhiên, liệu pháp này cũng gặp những trở ngại như tỷ lệ γδ T gây khó khăn cho sản xuất, thời gian tồn tại và khả năng chống lại sự ức chế miễn dịch của vi môi trường khối u. Hiện tại đã có một số thử nghiệm lâm sàng sử dụng CAR-T với tế bào γδ T trong điều trị các bệnh ác tính tế bào B hoặc có nguồn gốc tế bào T, ung thư di căn màng não, ung thư phổi không tế bào nhỏ, ung thư đại trực tràng, u nguyên bào thần kinh đệm, ung thư vú, ung thư thận,… Ngoài ra, chúng cũng được nghiên cứu điều trị các bệnh lý ngoài ung thư như các bệnh tự miễn, bệnh xơ hóa, nhiễm trùng,…
1.5. Tế bào đuôi gai (dendritic cell – DC)
DC là những tế bào trình diện kháng nguyên chuyên nghiệp, khởi phát và điều chỉnh các phản ứng miễn dịch thích ứng, thúc đẩy sự trưởng thành và phân cực của nhiều yếu tố trong vi môi trường khối u. DC đã được sử dụng như vaccine ung thư, nhưng chưa ứng dụng nhiều trong điều trị do dễ bị ức chế trong vi môi trường khối u, khó kiểm soát sự tập hợp, trưởng thành và tồn tại trong khối u.
Liệu pháp CAR-DC nhằm kết hợp khả năng nhắm mục tiêu đặc hiệu của CAR và chức năng kích hoạt mạnh mẽ tế bào T của DC, sản phẩm CAR-DC không gây độc tế bào trực tiếp mà điều hòa phản ứng miễn dịch kháng u bền vững. Đây là hướng đi đầy hứa hẹn, nhưng cũng gặp nhiều trở ngại đáng kể: DC chiếm tỷ lệ nhỏ trong máu và tăng sinh hạn chế, vi môi trường khối u gây ức chế miễn dịch làm suy yếu chức năng DC. Hiện tại, việc phát triển các sản phẩm CAR-DC có sẵn từ nguồn tế bào đơn nhân hoặc tế bào gốc đa tiềm năng cảm ứng (induced Pluripotent Stem Cell – iPSC) đang được nghiên cứu ở giai đoạn đầu. Một số thử nghiệm lâm sàng sử dụng CAR-DC đang được thực hiện trong điều trị u lympho tế bào B, một số dạng u lympho khác và ung thư u đặc.
1.6. Bạch cầu trung tính
Bạch cầu trung tính (Neutrophil) đóng vai trò quan trọng trong phản ứng miễn dịch đối với nhiều bệnh nhiễm trùng và ung thư, chúng có khả năng kháng u bẩm sinh với các cơ chế như thực bào, sản xuất các loại oxy hoạt tính, và hình thành bẫy ngoại bào. Khi xâm nhập vi môi trường khối u, chúng thích ứng và thể hiện tính không đồng nhất, với những tế bào N2 thúc đẩy tình trạng bệnh và tế bào N1 chống lại tế bào ung thư.
Bạch cầu trung tính kết hợp với CAR (CAR-N) là một chiến lược tăng cường các đặc tính kháng u, kết hợp chuyển kiểu hình N2 sang N1, gây viêm nhiều hơn. CAR-N đã cho thấy những kết quả hứa hẹn trong các thử nghiệm tiền lâm sàng, tuy nhiên cũng gặp những khó khăn do tuổi thọ tế bào ngắn và khó tăng sinh ngoài cơ thể.
2. Các chiến lược kết hợp khi sử dụng lâm sàng
Trong điều trị ung thư, việc kết hợp các tế bào miễn dịch bẩm sinh mang cấu trúc CAR với các chiến lược điều trị bổ sung như hóa trị, liệu pháp cytokine, ức chế điểm kiểm soát miễn dịch,… có thể giúp điều chỉnh vi môi trường khối u, tăng cường chức năng tế bào, cải thiện kết quả điều trị tổng thể.
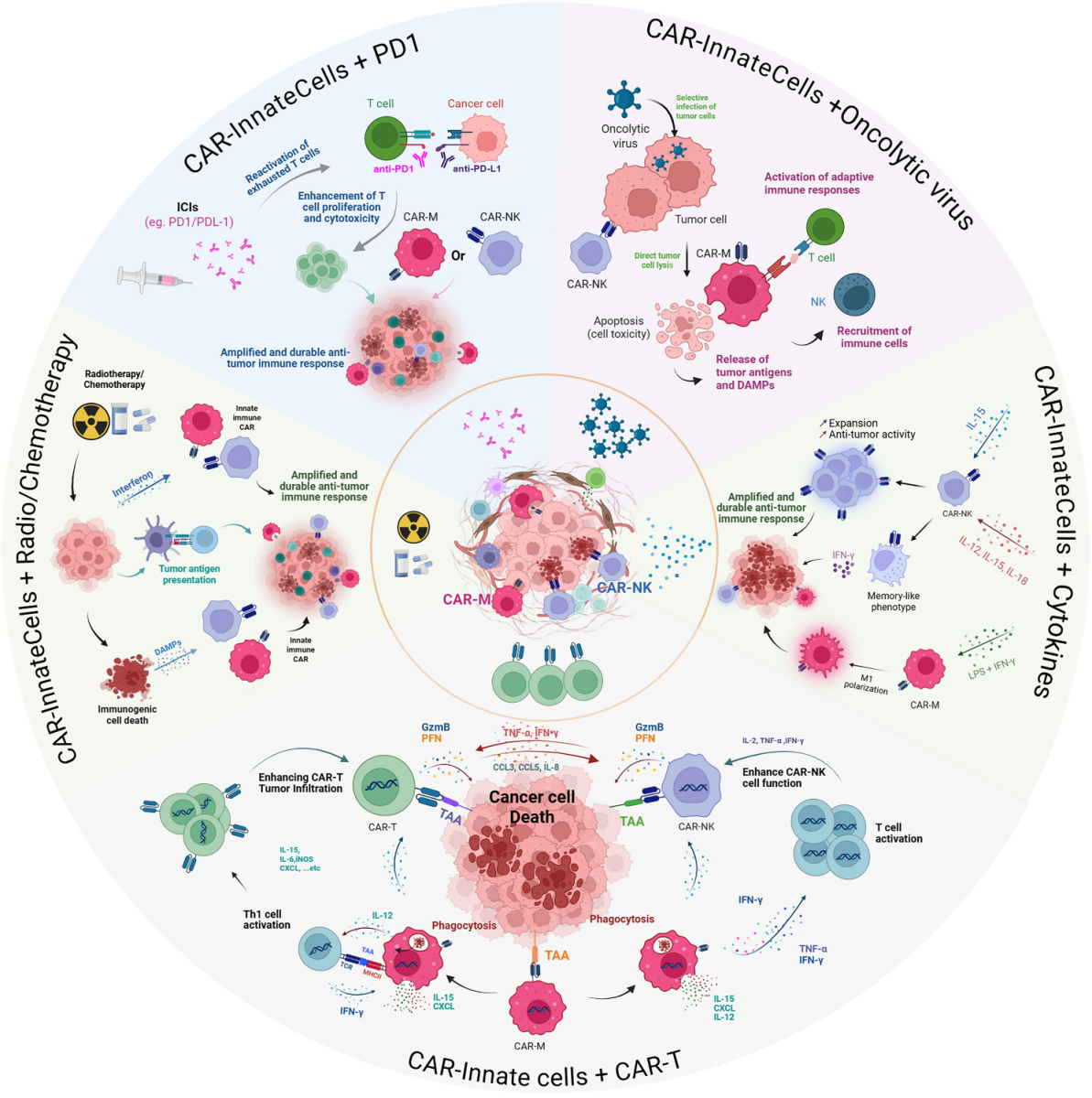
Nguồn: Jassaud M., et al. (2026). Innate immune cells in chimeric antigen receptor therapy. Molecular Therapy, 34 (1), 97-116. https://doi.org/10.1016/j.ymthe.2025.10.003
2.1. Kết hợp với các liệu pháp điều trị ung thư thông thường
Hóa trị thường là phương pháp điều trị đầu tiên cho phần lớn các loại ung thư, nhưng hiệu quả của nó có thể bị hạn chế tùy thuộc vào loại hoặc giai đoạn của khối u. Liệu pháp CAR-NK kết hợp cisplatin đã loại bỏ các tế bào gốc ung thư, vốn có khả năng kháng hóa trị cao. CAR-M cũng có thể tăng cường hiệu quả hóa trị để tiêu diệt các dòng ung thư tuyến tụy.
Xạ trị hoạt động bằng cách gây tổn thương DNA cho tế bào ung thư, không chỉ gây độc tính trực tiếp mà còn kích hoạt các phản ứng miễn dịch. Xạ trị có thể gây chết tế bào sinh miễn dịch và giải phóng các chất mà NK nhận biết, hoặc tăng cường trình diện khối u bằng cách kích hoạt DC.
2.2. Kết hợp với liệu pháp dựa trên cytokine
Các cytokine có thể tăng cường hoạt động của các tế bào miễn dịch bẩm sinh. IL-15 cải thiện sự tăng sinh và hoạt tính của CAR-NK, hay hỗn hợp IL-2, IL-15 và IL-18 kích thích NK tạo ra kiểu hình giống tế bào nhớ. Tiền xử lý bằng lipopolysaccharide và interferon-gamma (IFN-γ) giúp CAR-M đi vào trạng thái tiền viêm và tăng khả năng gây độc tế bào.
2.3. Kết hợp với các chất ức chế điểm kiểm soát miễn dịch
Các chất ức chế điểm kiểm soát miễn dịch giúp ngăn chặn sự liên kết giữa protein bề mặt tế bào ung thư và tế bào T để trốn tránh miễn dịch, nhờ đó kích hoạt được tế bào T tiêu diệt ung thư (xem thêm: Liệu pháp miễn dịch trong điều trị ung thư https://ysinhtebao.com/ung-thu/lieu-phap-mien-dich-trong-dieu-tri-ung-thu). CAR-NK có thể gây kháng miễn dịch, tăng cường biểu hiện PD-L1 trên tế bào ung thư, giúp hỗ trợ chất ức chế PD-L1 như pembrolizumab. CAR-M hướng đích CD47 có thể biểu hiện kiểu hình M1 kháng u, tăng cường đại thực bào và trình diện chéo kháng nguyên, thúc đẩy sự thâm nhập của tế bào T, củng cố phản ứng miễn dịch chống ung thư.
2.4. Kết hợp với liệu pháp virus tiêu diệt khối u (oncolytic virus – OV)
Sự kết hợp này tạo nên tác dụng kép, vừa gây độc tế bào theo hoạt tính của các tế bào mang cấu trúc CAR, vừa điều hòa miễn dịch của OV. Các virus này có thể tăng cường khả năng sinh miễn dịch của vi môi trường khối u, thúc đẩy sự di chuyển, kích hoạt và tồn tại của CAR-NK, CAR-M. OV làm tăng biểu hiện MHC và các phân tử đồng kích thích trên tế bào ác tính, làm chúng tăng khả năng bị nhận diện bởi các tế bào miễn dịch. Các OV thường được thiết kế biểu hiện cytokine, chemokine hoặc các phân tử đồng kích thích cho các tế bào mang cấu trúc CAR, như IL-15 đối với CAR-NK. OV cũng có thể mang gen biểu hiện kháng nguyên liên quan đến khối u, đóng vai trò như vaccine ung thư.
2.5. Kết hợp các loại tế bào miễn dịch mang cấu trúc CAR với nhau
Sự kết hợp này tận dụng những thế mạnh của các loại tế bào miễn dịch khác nhau, cải thiện hiệu quả điều trị và giảm rủi ro. CAR-NK kết hợp cùng CAR-T giúp phản ứng kháng u mạnh mẽ hơn, giảm sự giải phóng cytokine và tránh tình trạng hoạt hóa quá mức của CAR-T. CAR-M có thể bổ sung cho CAR-T bằng cách khuếch đại phản ứng miễn dịch, điều hòa vi môi trường khối u để CAR-T dễ xâm nhập, ngược lại CAR-T cũng khiến CAR-M ưu tiên phân cực sang kiểu hình M1 kháng u, tăng các phối tử đồng kích thích trên tế bào CAR-M. Hiện tại đã có những thử nghiệm kết hợp đa chiều, bao gồm cả CAR-NK, CAR-T và CAR-M, tăng cường khả năng thâm nhập khối u, tối đa hóa hoạt động chống ung thư nhanh chóng và duy trì bền vững.
TÀI LIỆU THAM KHẢO
1. Jassaud M., et al. (2026). Innate immune cells in chimeric antigen receptor therapy. Molecular Therapy, 34 (1), 97-116. https://doi.org/10.1016/j.ymthe.2025.10.003
2. Hadiloo K., Tahmasebi S., and Esmaeilzadeh A. (2023). CAR-NKT cell therapy: a new promising paradigm of cancer immunotherapy. Cancer Cell International, 23(1), 86. https://doi.org/10.1186/s12935-023-02923-9
3. Fang X., et al. (2025). CAR-γδ T cells: a new paradigm of programmable innate immune sentinels and their systemic applications in cancer and beyond. Frontiers in Immunology, 16, 1735763. https://doi.org/10.3389/fimmu.2025.1735763
4. Duan R., et al. (2024). Chimeric antigen receptor dendritic cells targeted delivery of a single tumoricidal factor for cancer immunotherapy. Cancer Immunology, Immunotherapy, 73(10), 203. https://doi.org/10.1007/s00262-024-03788-1
XEM THÊM
- Liệu pháp CAR với các tế bào thuộc hệ miễn dịch bẩm sinh: Phần 1 - Các tế bào miễn dịch bẩm sinh và lợi thế trong điều trị ung thư u đặc https://ysinhtebao.com/lieu-phap-tb-mien-dich/car-innate-immune-cells-p1-introduction
- Liệu pháp CAR với các tế bào thuộc hệ miễn dịch bẩm sinh: Phần 2. Liệu pháp CAR-NK – hiện trạng, thách thức và triển vọng tương lai https://ysinhtebao.com/lieu-phap-tb-mien-dich/car-innate-immune-cells-p2-car-nk
- Liệu pháp CAR với các tế bào thuộc hệ miễn dịch bẩm sinh: Phần 3. Liệu pháp CAR-M – giải pháp đến từ các đại thực bào https://ysinhtebao.com/lieu-phap-tbmd/car-innate-immune-cells-p3-car-macrophases
- Liệu pháp miễn dịch trong điều trị ung thư https://ysinhtebao.com/ung-thu/lieu-phap-mien-dich-trong-dieu-tri-ung-thu
- Liệu pháp CAR-T, TCR-T https://ysinhtebao.com/lieu-phap-cart-tcrt