Liệu pháp kháng thể có tiềm năng thay thế hóa – xạ trị trong phác đồ điều kiện hóa trước ghép tế bào gốc
Trước HSCT, bệnh nhân được nhận phác đồ điều kiện hóa (conditioning regimen) nhằm tiêu diệt tế bào miễn dịch nhằm mục đích tiêu diệt các tế bào ung thư (nếu có), ức chế hệ miễn dịch của người bệnh để đảm bảo mọc mảnh ghép và phòng hiện tượng thải ghép. Phác đồ điều kiện hóa thường là xạ trị hoặc hóa trị liều cao, hoặc kết hợp cả hai, có thể gây nên những tác dụng phụ nghiêm trọng cho người bệnh, kể cả nguy cơ mắc bệnh ung thư khác.
Một ví dụ được hưởng lợi ích lâm sàng từ HSCT là những trường hợp thiếu máu Fanconi, một bệnh di truyền hiếm gặp, làm tủy xương không thể sản xuất đủ các tế bào máu, dẫn đến thiếu máu và suy giảm miễn dịch, tăng nguy cơ mắc nhiều bệnh khác trong đó có ung thư. Thiếu máu Fanconi thường được chẩn đoán ở trẻ em 2–15 tuổi, phương pháp điều trị có hiệu quả nhất hiện tại là ghép tế bào gốc để ngăn ngừa và điều trị suy tủy xương, tuy nhiên bệnh nhân rất dễ bị tác dụng phụ từ hóa – xạ trị trong quá trình chuẩn bị trước ghép, hầu hết các bệnh nhân mắc ung thư thứ phát trước khi bước sang tuổi 40, đồng thời dễ bị biến chứng của bệnh ghép chống chủ (Graft versus Host Disease – GvHD) hơn những người khác.
Trong một báo cáo đăng trên tạp chí Nature Medicine ngày 22 tháng 7 năm 2025, các nhà khoa học Hoa Kỳ đã công bố kết quả thử nghiệm lâm sàng giai đoạn Ib sử dụng liệu pháp kháng thể kết hợp với một số thuốc khác để điều kiện hóa trước HSCT cho 3 trẻ em mắc thiếu máu Fanconi. Thay vì xạ trị hoặc hóa trị ngày busulfan có độc tính rất cao, các bệnh nhân được tiêm briquilimab, là một kháng thể kháng CD117 (protein có trên bề mặt tế bào gốc tạo máu), nhằm loại bỏ tế bào gốc tạo máu mà không gây tác dụng phụ độc hại. Sau đó, họ được sử dụng các thuốc ức chế miễn dịch theo phác đồ thông thường, và ghép tế bào gốc từ bố hoặc mẹ. Mục tiêu ban đầu của nhóm nghiên cứu là có khoảng 1% tế bào tủy xương bệnh nhân đến từ người hiến, tức tỷ lệ khảm (chimerism) là 1%; tuy nhiên sau 2 năm, cả 3 bệnh nhân đều có tỷ lệ khảm lên tới gần 100%. Các bệnh nhân này đã hoàn thành 2 năm theo dõi và đang phục hồi tốt, cho thấy hiệu quả của liệu pháp kháng thể có thể thay thế hóa – xạ trị trong quá trình chuẩn bị trước ghép.
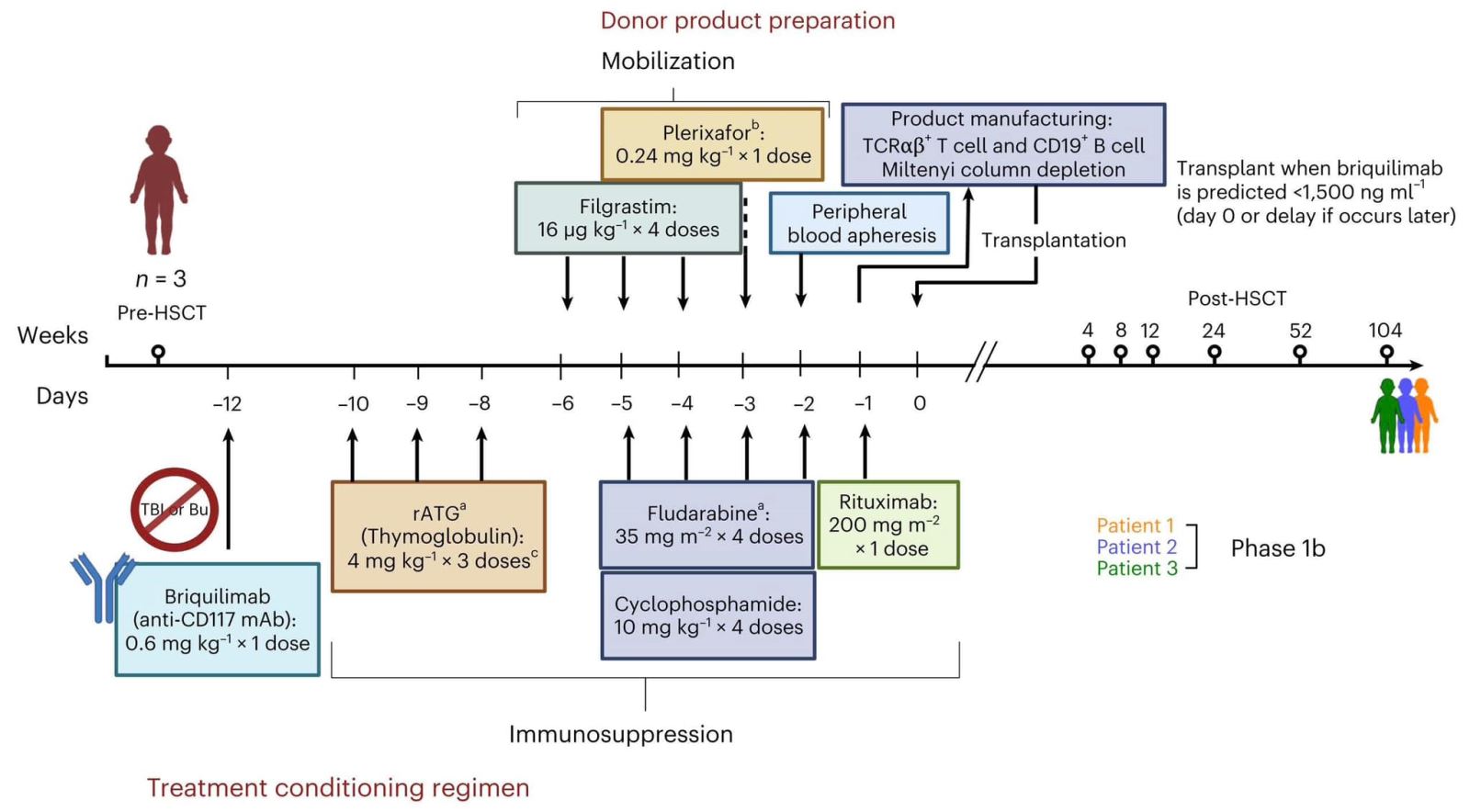
Đồng thời, thử nghiệm này cũng giải quyết một thách thức về tìm người hiến trong ghép tế bào gốc. Trước đây, khoảng 35-40% bệnh nhân không thể ghép vì không tìm được người hiến phù hợp. Trong thử nghiệm này, các nhà khoa học đã loại bỏ tế bào alpha/beta T (chiếm phần lớn tế bào lympho T trong cơ thể, đóng vai trò quan trọng trong việc nhận biết và đáp ứng với kháng nguyên), làm giảm nguy cơ mắc bệnh ghép chống chủ, giúp bệnh nhân có thể nhận tế bào gốc từ người hiến chỉ phù hợp một nửa về dấu ấn miễn dịch, ví dụ cha hoặc mẹ của họ. Điều này giúp mở rộng đáng kể về số lượng người có thể hiến, giúp tăng cơ hội ghép cho bệnh nhân.
Nhóm nghiên cứu đang tiến hành thử nghiệm giai đoạn II với cùng phác đồ như trên với số lượng trẻ em thiếu máu Fanconi lớn hơn, đồng thời lên kế hoạch thử nghiệm với các bệnh lý khác. Họ cũng đang tìm kiếm các phương pháp tiếp cận mới hơn để có thể tiếp tục cải thiện phác đồ điều trị ghép tế bào gốc tạo máu.
TÀI LIỆU THAM KHẢO
Agarwal R., et al. (2025). Irradiation- and busulfan-free stem cell transplantation in Fanconi anemia using an anti-CD117 antibody: a phase 1b trial. Nature Medicine (2025). https://doi.org/10.1038/s41591-025-03817-1.