LIỆU PHÁP TẾ BÀO GỐC
Liệu pháp tế bào gốc là hướng tiếp cận tiên tiến trong y học tái tạo, dựa trên khả năng tự làm mới và biệt hóa của tế bào gốc thành nhiều loại tế bào chuyên biệt trong cơ thể. Nhờ đặc tính này, tế bào gốc có tiềm năng hỗ trợ phục hồi mô và cơ quan bị tổn thương.
Chỉnh sửa vùng khởi động của gen HBG1 và HBG2 trên tế bào gốc tạo máu để điều trị bệnh thiếu máu hồng cầu hình liềm
Thử nghiệm lâm sàng RUBY (https://clinicaltrials.gov/study/NCT04853576) cho thấy phương pháp điều trị đầy hứa hẹn bằng cách chỉnh sửa gen trên tế bào gốc tạo máu đối với bệnh hồng cầu hình liềm, một rối loạn di truyền có rất ít lựa chọn chữa khỏi.
06/04/2026

Tế bào gốc trung mô cho thấy triển vọng trong việc đảo ngược tình trạng lão hóa ở người cao tuổi
Mới đây, một thử nghiệm lâm sàng đã chứng minh rằng một liều duy nhất tế bào gốc trung mô (MSC) có thể cải thiện sức khỏe thể chất và các dấu hiệu lão hóa ở người lớn tuổi.
19/03/2026
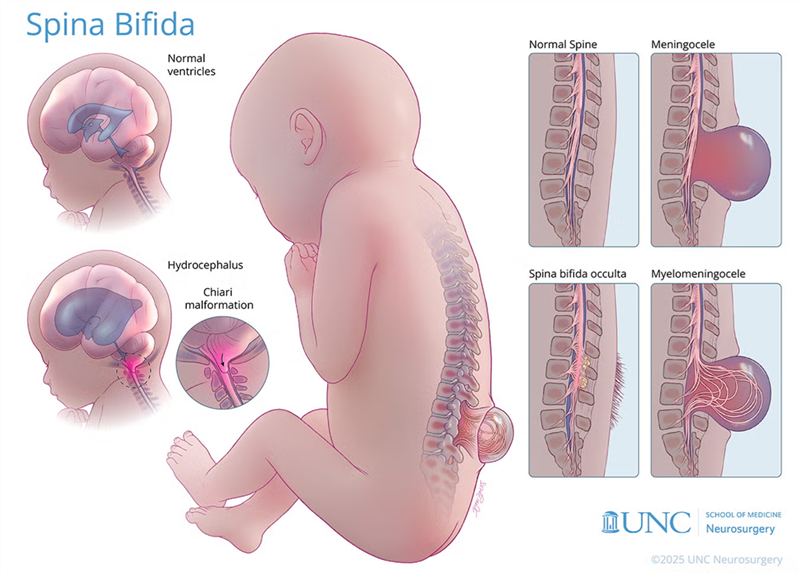
Liệu pháp tế bào gốc trung mô (MSC) an toàn và khả thi trong hỗ trợ điều trị tật nứt đốt sống ở thai nhi
Một thử nghiệm lâm sàng giai đoạn I cho thấy việc kết hợp liệu pháp tế bào gốc trung mô với phẫu thuật bào thai là phương pháp an toàn và đầy hứa hẹn để điều trị thoát vị màng tủy, một dạng nghiêm trọng của tật nứt đốt sống.
02/03/2026
Phát hiện tế bào gốc thần kinh bên ngoài não và tủy sống: khám phá mở ra con đường mới cho y học tái tạo
Trước đây, chúng ta được biết rằng tế bào gốc thần kinh (neural stem cell – NSC) ở động vật có vú chỉ tồn tại trong hệ thần kinh trung ương (não, tủy sống). Trong một nghiên cứu mới đăng trên tạp chí Nature Cell Biology, các nhà khoa học đã chứng minh rằng NSC ngoại vi (peripheral NSC – pNSC) đã tồn tại và có thể phân lập được từ chi của phôi chuột, phổi, đuôi và hạch rễ lưng của chuột trưởng thành. Những tế bào này có các đặc điểm hình thái, khả năng tự đổi mới và biệt hóa, đặc điểm phiên mã và di truyền ngoại gen tương tự như NSC của não. Hơn nữa, nhiều pNSC di chuyển ra khỏi ống thần kinh có thể biệt hóa thành các tế bào thần kinh trưởng thành và biệt hóa giới hạn thành tế bào thần kinh đệm trong quá trình phát triển phôi cũng như sau sinh. Ngoài ra, pNSC có thể tăng sinh trong thời gian dài, trong khi NSC ở não có khả năng tự đổi mới khá hạn chế. (a) Sơ đồ phân lập và biệt hóa tế bào gốc thần kinh ngoại vi (pNSC); (b) pNSC từ phổi, đuôi và NSC từ não biệt hóa thành tế bào thần kinh (Tuj1), tế bào hình sao (GFAP) và tế bào ít nhánh (MBP), thanh tỷ lệ: 50 um. Việc phát hiện ra tế bào gốc thần kinh ở ngoài phạm vi não và tủy sống không chỉ cung cấp những hiểu biết mới về sự phát triển của hệ thần kinh động vật có vú, mà có ý nghĩa rất quan trọng trong y học tái tạo. Chúng có khả năng được nuôi cấy, tăng sinh số lượng lớn trong phòng thí nghiệm để có thể cung cấp nguồn tế bào gốc thần kinh dễ tiếp cận để sử dụng trong trị liệu, trong khi việc phân lập từ các cơ quan ngoại vi là cách tiếp cận khả thi và được ủng hộ hơn so với việc phân lập từ não. Khả năng khai thác pNSC có thể có ý nghĩa sâu rộng đối với việc điều trị các bệnh thoái hóa thần kinh và các chiến lược sửa chữa tế bào thần kinh, như Alzheimer, Parkinson, chấn thương tủy sống,… Các nghiên cứu trong tương lai sẽ hướng đến việc xác định sự tồn tại của tế bào gốc thần kinh ngoại biên ở người và khám phá toàn bộ tiềm năng điều trị của chúng. TÀI LIỆU THAM KHẢO Han D., et al. (2025). Multipotent neural stem cells originating from neuroepithelium exist outside the mouse central nervous system. Nature Cell Biology (2025). DOI: https://doi.org/10.1038/s41556-025-01641-w.
24/01/2026
Triển vọng điều trị chấn thương tủy sống mạn tính bằng phương pháp ghép tế bào gốc thần kinh
Trong những năm gần đây, nhiều rối loạn và chấn thương trên hệ thần kinh đã được điều trị bằng cách cấy ghép tế bào gốc thần kinh. Những tế bào này có khả năng tích hợp vào hệ thần kinh, tái tạo mô bị tổn thương hoặc các vùng có bệnh.
24/01/2026
Ghép tế bào gốc tạo máu đồng loại: người hiến trẻ tuổi mặc dù không cùng huyết thống nên được ưu tiên hơn người hiến cùng huyết thống nhưng lớn tuổi
Các nhà nghiên cứu đã chứng minh rằng tuổi người hiến đóng vai trò quan trọng trong sự thành công của ghép tế bào gốc tạo máu đồng loại.
24/01/2026
Liệu pháp tế bào gốc chỉnh sửa gen cho bệnh lý huyết sắc tố
Chỉnh sửa tế bào gốc tạo máu sau đó ghép cho bệnh nhân được xác nhận là phương pháp điều trị hiệu quả cho bệnh lý huyết sắc tố.
24/01/2026
Kết quả cấy ghép tế bào gốc tạo máu ở 813 bệnh nhi thiếu máu Fanconi
Thiếu máu Fanconi là một bệnh di truyền hiếm gặp, không đồng nhất về mặt di truyền và lâm sàng, đặc trưng bởi các bất thường bẩm sinh và mắc phải, suy tủy xương và tăng nguy cơ mắc các bệnh ác tính. Thiếu máu Fanconi được công nhận là nguyên nhân phổ biến nhất gây ra suy tủy xương (bone marrow failure – BMF) di truyền hoặc thiếu máu bất sản (aplastic anemia – AA), có liên quan chặt chẽ với sự xuất hiện các bất thường tiền ác tính và có thể chuyển thành hội chứng loạn sản tủy (myelodysplastic syndrome – MDS) và bệnh bạch cầu dòng tủy cấp tính (acute myeloid leukemia – AML). Ghép tế bào gốc tạo máu (hematopoietic stem cell transplantation – HSCT) đồng loại được xác định là lựa chọn điều trị duy nhất cho bệnh nhân thiếu máu Fanconi liên quan đến BMF/AA và AML/MDS. Trong một báo cáo đăng trên tạp chí Blood (tạp chí thuộc Hiệp hội Huyết học Hoa Kỳ – American Society of Hematology – ASH), một nhóm nghiên cứu đã tiến hành phân tích hồi cứu đa trung tâm, trên 813 trẻ em mắc thiếu máu Fanconi ở 137 trung tâm, được ghép tế bào gốc tạo máu lần đầu trong giai đoạn năm 2010 – 2018, với 778 chỉ định suy tủy xương/thiếu máu bất sản (BMF/AA) và 35 chỉ định bệnh bạch cầu dòng tủy cấp tính/hội chứng loạn sản tủy (AML/MDS). Một số kết quả chính: - Thời gian mọc mảnh ghép (engraftment) trung bình với bạch cầu trung tính là 15 ngày, tỷ lệ tích lũy phục hồi bạch cầu trung tính ngày thứ 100 là 95%; thời gian mọc mảnh ghép trung bình với tiểu cầu là 20 ngày, tỷ lệ tích lũy phục hồi tiểu cầu ngày thứ 100 là 88%. - Tỷ lệ ghép thất bại (graft failure) nguyên phát là 2% (n = 17), thứ phát là 3% (n = 21). - Tỷ lệ sống tổng thể (overall survival – OS) sau 1 năm là 87%, sau 5 năm là 83%. OS thấp hơn đáng kể ở nhóm bệnh nhân ≥10 tuổi và nhóm ghép do AML/MDS so với các nhóm đối lập. OS tương đương giữa nhóm có người hiến phù hợp cùng hoặc không cùng huyết thống, đồng thời cao hơn nhóm có người hiến không phù hợp cùng hoặc không cùng huyết thống. - Tỷ lệ sống không biến cố (Event-free survival – EFS) sau 1 năm là 82%, sau 5 năm là 78%, cũng bị ảnh hưởng bởi các yếu tố tương tự như OS. - Tỷ lệ sống không GvHD và không tái phát (GVHD-free, relapse-free survival – GRFS) sau 1 năm là 73%, sau 5 năm là 70%, cũng bị ảnh hưởng bởi các yếu tố tương tự như OS và EFS. - Tổng cộng 123 ca tử vong trong quá trình theo dõi, với 93 trường hợp (76%) tử vong liên quan đến ghép: bệnh mảnh ghép chống chủ (Graft-versus-host disease – GvHD) n = 40 (33%), nhiễm trùng n = 34 (28%), suy cơ quan n = 7 (6%), tái phát n = 14 (11%),… - Bệnh mảnh ghép chống chủ (GvHD): tỷ lệ tích lũy GvHD cấp tính vào ngày thứ 100 sau ghép ở độ 2 – 4 là 23%, độ 3 – 4 là 12%, tỷ lệ tích lũy GvHD mạn tính sau 1 năm là 8%, sau 5 năm là 12%. - 16 bệnh nhân (2%) phát triển bệnh ác tính thứ phát (bệnh bạch cầu, hội chứng loạn sản tủy, bệnh u lympho,…) là điểm thường thấy ở bệnh nhân thiếu máu Fanconi. - Ảnh hưởng của liệu pháp huyết thanh: trong 441 bệnh nhân có người hiến phù hợp cùng huyết thống, các bệnh nhân sử dụng alemtuzumab có OS, EFS, GRFS cao hơn và tỷ lệ mắc GvHD thấp hơn, các bệnh nhân không sử dụng liệu pháp huyết thanh có OS, EFS, GRFS kém hơn và tỷ lệ mắc GvHD cao hơn (nhóm còn lại sử dụng Antithymocyte Globulin – ATG). Những dữ liệu này củng cổ thêm vai trò của ghép tế bào gốc tạo máu trong điều trị thiếu máu Fanconi, điển hình là các bệnh nhân suy tủy xương/thiếu máu bất sản (BMF/AA) và bệnh bạch cầu dòng tủy cấp tính/hội chứng loạn sản tủy (AML/MDS). Bệnh nhân nên được ghép sớm (<10 tuổi) nếu tìm được người hiến phù hợp, với người hiến phù hợp có hoặc không có quan hệ huyết thống, sử dụng alemtuzumab,… là một số yếu tố giúp tăng tỷ lệ thành công, giảm nguy cơ GvHD của ca ghép. Bệnh nhân thiếu máu Fanconi dường như có nguy cơ ung thư không thay đổi sau ghép tế bào gốc, dữ liệu này cần theo dõi lâu hơn để có đánh giá đầy đủ. TÀI LIỆU THAM KHẢO Lum S. H., et al. (2024). Outcomes of hematopoietic stem cell transplantation in 813 pediatric patients with Fanconi anemia. Blood, 144(12), 1329-1342. DOI: https://doi.org/10.1182/blood.2023022751
24/01/2026
Thảo luận về Orca-T, một liệu pháp tế bào mới có thể thay ghế ghép tế bào gốc tạo máu đồng loại (alloHSCT)
Ghép tế bào gốc tạo máu (Hematopoietic Stem Cell Transplantation – HSCT) là quá trình đưa các tế bào gốc tạo máu (HSC) (thường lấy từ tủy xương, máu ngoại vi hoặc máu cuống rốn) để nhân lên trong cơ thể bệnh nhân và sản xuất các tế bào máu bình thường. HSCT thường được thực hiện cho những bệnh nhân mắc một số bệnh về máu hoặc tủy xương, như đa u tủy xương, bệnh bạch cầu dòng tủy/dòng lympho cấp tính/mạn tính, một số loại u lympho,… HSCT có thể là tự thân (autologous HSCT – autoHSCT) trong đó sử dụng tế bào gốc của chính bệnh nhân, hoặc đồng loại (allogeneic HSCT – alloHSCT) với việc sử dụng tế bào gốc của người hiến, đôi khi một số tài liệu còn chia thêm nhóm “đồng gen” (syngeneic HSCT) là trường hợp sử dụng tế bào gốc của anh chị em song sinh cùng trứng. Trong thực hành alloHSCT, biến chứng nghiêm trọng được quan tâm nhất là bệnh mảnh ghép chống chủ (graft versus host disease – GvHD), xảy ra khi các tế bào lympho T có khả năng miễn dịch từ mô ghép của người hiến nhận diện các mô của người nhận là tác nhân lạ, và bắt đầu phản ứng miễn dịch chống lại chúng, dẫn đến tổn thương mô ở nhiều cơ quan khác nhau. GvHD có thể chia thành nhiều loại với những đặc điểm và chiến lược theo dõi, điều trị khác nhau: GvHD cấp tính cổ điển (xuất hiện trong vòng 100 ngày sau khi ghép với các triệu chứng lâm sàng điển hình của bệnh GVHD cấp tính); GVHD cấp tính dai dẳng, tái phát hoặc khởi phát muộn (biểu hiện các triệu chứng lâm sàng của GVHD cấp tính cổ điển nhưng sau 100 ngày kể từ ngày ghép); GvHD mạn tính cổ điển (xuất hiện sau 100 ngày ghép với các đặc điểm lâm sàng cổ điển của bệnh GVHD mạn tính), hội chứng chồng chéo (có thể xảy ra bất cứ lúc nào sau khi ghép với các đặc điểm của cả GVHD cấp tính và mạn tính). Trong nỗ lực hạn chế GvHD khi ghép đồng loại, Orca Bio đã phát triển liệu pháp Orca-T, được tạo ra từ các tế bào T điều hòa, tế bào gốc CD34+ và tế bào T thông thường thu nhận từ máu ngoại vi của người hiến phù hợp. Liệu pháp này đang được đánh giá trong thử nghiệm lâm sàng giai đoạn 3 Precision-T (NCT05316701) để đánh giá tính an toàn, hiệu quả và khả năng dung nạp so với alloHSCT thông thường ở những bệnh nhân mắc bệnh bạch cầu tủy cấp tính (AML), bệnh bạch cầu lympho cấp tính (ALL), hội chứng loạn sản tủy nguy cơ cao (MDS) và bệnh bạch cầu cấp tính kiểu hình hỗn hợp (MPAL). Trong một cuộc thảo luận trên OncLive, các khách mời là những nhà khoa học uy tín đã đưa ra những quan điểm về liệu pháp Orca-T, với những tính năng chính như: sự suy giảm tế bào T của người hiến giúp giảm thiểu nguy cơ mắc GVHD trong khi vẫn duy trì hiệu quả điều trị, phương pháp tiếp cận được cải biến để tăng cường khả năng mọc mảnh ghép và giảm các biến chứng do miễn dịch. Sử dụng Orca-T, bệnh nhân chỉ cần dùng một loại thuốc ức chế miễn dịch duy nhất là Tacrolimus thay vì dùng hỗn hợp nhiều thuốc như alloHSCT, giúp giảm độc tính liên quan đến các phác đồ ức chế miễn dịch rộng, đồng thời kiểm soát các phản ứng miễn dịch tốt hơn. Xem chi tiết bài thảo luận tại https://www.onclive.com/view/orca-t-a-new-allogeneic-cell-therapy---defining-orca-t-and-potential-advantages-compared-with-conventional-allohsct
24/01/2026
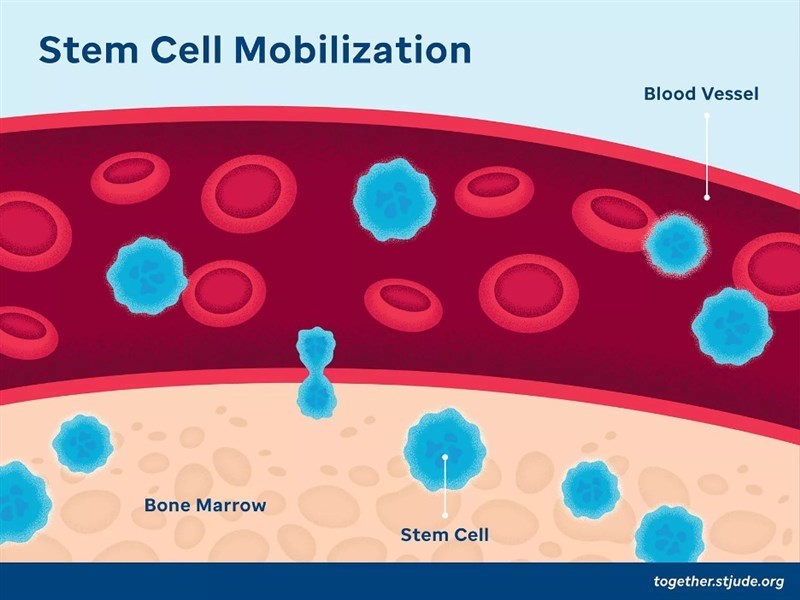
Cách thức mới để hoạt hóa tế bào gốc tạo máu tủy xương – cơ hội huy động tế bào gốc một cách hiệu quả và an toàn phục vụ cho cấy ghép
Tế bào gốc tạo máu (Hematopoietic stem cell – HSC) là những tế bào chưa trưởng thành, có vai trò tái tạo các tế bào máu trong cơ thể. Chúng thường tồn tại ở trạng thái nghỉ, phân chia chậm, nhưng khi có tín hiệu kích hoạt sẽ chuyển sang trạng thái hoạt động, nhân lên nhanh chóng và biệt hóa thành các tế bào chức năng. Ghép HSC giúp bổ sung tế bào máu và tế bào miễn dịch cho người bệnh, là yếu tố quan trọng trong điều trị nhiều bệnh lý huyết học như bệnh bạch cầu dòng tủy/dòng lympho cấp tính/mạn tính, u lympho Hodgkin/không Hodgkin, đa u tủy xương, tan máu bẩm sinh, thiếu máu hồng cầu hình liềm,… Trong một nghiên cứu mới công bố cuối tháng 02/2025 trên tạp chí Nature Immunology trên mô hình chuột, các nhà khoa học đã phát hiện ra một loại protein điều hòa phiên mã DNA có tên là FLI-1 có vai trò quan trọng trong quá trình tái tạo HSC ở tủy xương và huy động để di chuyển vào máu. Khi vắng mặt yếu tố này, HSC ở trạng thái tĩnh và ít tương tác với các tế bào tủy xung quanh, đặc biệt là các tế bào nội mô tạo nên mạch máu. Ngược lại, hoạt động của FLI-1 khôi phục sự tương tác và tăng khả năng thích ứng của HSC với hốc tế bào nội mô, thúc đẩy chúng vào trạng thái hoạt hóa, cải thiện đáng kể khả năng tăng sinh và phục hồi nguồn HSC ở vật chủ mới (là người nhận đối với trường hợp ghép HSC). Thậm chí, các đột biến gây ra hoạt động quá mức của FLI-1 là tác nhân gây ra một số bệnh bạch cầu. Việc sản xuất tạm thời FLI-1 trong các tế bào gốc tủy xương đang ở trạng thái nghỉ sẽ kích hoạt những tế bào này nhanh chóng tăng số lượng, giúp tăng cơ hội cấy ghép thành công. Các nhà nghiên cứu đã phát triển phương pháp sử dụng mRNA (tương tự như vaccine RNA) để kích thích HSC bằng FLI-1 chỉ trong vài ngày, nên không xảy ra tình trạng tăng sinh mất kiểm soát, không gây ung thư. Họ cũng chứng minh được rằng HSC từ máu cuống rốn có tiềm năng tái tạo lớn hơn HSC từ máu ngoại vi có liên quan đến mức độ hoạt động của FLI-1. Đồng thời, mối quan hệ giữa HSC và môi trường xung quanh trong tủy xương (đặc biệt là hốc mạch máu) cũng được làm rõ: hoạt động của tế bào gốc không do chúng tự quyết định, cũng không được xác định hoàn toàn bởi các tín hiệu hốc mạch của tế bào nội mô, mà phụ thuộc vào tín hiệu và khả năng thích ứng giữa hai yếu tố này. Nhóm nghiên cứu có kế hoạch tiếp tục phát triển những thử nghiệm tiền lâm sàng trong đó sử dụng mRNA đã được chỉnh sửa để đưa FLI-1 tạm thời vào HSC, với mục tiêu cuối cùng là thử nghiệm lâm sàng trên bệnh nhân. Phương pháp tiếp cận này có thể mở đường cho việc điều trị nhiều bệnh lý huyết học cần ghép HSC với hiệu quả ổn định, lâu dài và an toàn. TÀI LIỆU THAM KHẢO Itkin T., et al. (2025). Transcriptional activation of regenerative hematopoiesis via microenvironmental sensing. Nature Immunology, 1-13. DOI: https://doi.org/10.1038/s41590-025-02087-w
24/01/2026
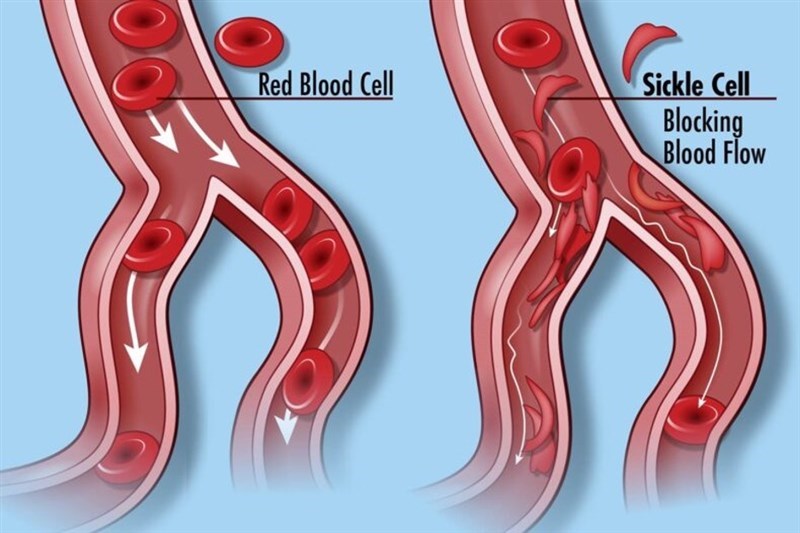
Hiệu quả điều trị bệnh hồng cầu hình liềm bằng phương pháp ghép tủy xương từ người hiến “phù hợp một nửa” (haploidentical)
Bệnh hồng cầu hình liềm (hay thiếu máu hồng cầu hình liềm – Sickle cell anemia) là một dạng thiếu máu di truyền do đột biến gen sản xuất hemoglobin – hợp chất không thể thiếu trong cấu trúc hồng cầu, dẫn đến không có đủ các tế bào hồng cầu khỏe mạnh để vận chuyển oxy trong cơ thể. Khác với người bình thường có các tế bào hồng cầu hình đĩa và linh hoạt, trong cơ thể người bệnh hồng cầu hình liềm, các tế bào hồng cầu trở nên cứng, dính và có hình dạng giống như lưỡi liềm hoặc mặt trăng khuyết, chúng không vận chuyển được oxy, đồng thời dễ bị mắc kẹt trong mạch máu làm chậm hoặc ngăn chặn các hồng cầu khác mang oxy đến các bộ phận của cơ thể. Liệu pháp tế bào và chỉnh sửa gen được kỳ vọng có thể điều trị bệnh một cách hiệu quả, trong đó một số sản phẩm đã được cấp phép chính thức, ví dụ Lyfgenia (lovotibeglogene autotemcel) và Casgevy (exagamglogene autotemcel) được FDA Hoa Kỳ phê duyệt cuối năm 2023. Theo một thử nghiệm được hoàn thành tại Anh mới đây, một quy trình cấy ghép tủy xương đã được chứng minh là an toàn và có thể chữa khỏi bệnh cho bệnh nhân mắc hồng cầu hình liềm, với chi phí thấp hơn so với các sản phẩm liệu pháp chỉnh sửa gen. Kết quả thử nghiệm mới được đăng tải trên tạp chí NEJM Evidence cuối tháng 02/2025. Đây là một thử nghiệm lâm sàng đa trung tâm giai đoạn II (mã số NCT03263559), nhãn mở, thử nghiệm phương pháp ghép tủy xương đơn bội cường độ giảm. Ghép tủy xương cung cấp cho bệnh nhân các tế bào gốc tạo máu được lấy từ người hiến khỏe mạnh, những tế bào này sẽ tạo ra những tế bào máu bình thường không mang đột biến gây ra hồng cầu hình liềm. Tủy xương được lấy từ người hiến tặng "phù hợp một nửa” (haploidentical) về các dấu hiệu miễn dịch với bệnh nhân để hạn chế sự đào thải miễn dịch, ví dụ như cha mẹ, con cái, anh chị em ruột, cháu trai/cháu gái, chú dì hoặc anh chị em họ của bệnh nhân. Điều này có nghĩa là các yếu tố miễn dịch có mặt và hoạt động trên các tế bào tủy của người hiến phải phù hợp với ít nhất một nửa các yếu tố đó trên các tế bào của người nhận. Trong số 54 người tham gia nghiên cứu (độ tuổi từ 15,5 đến 43,2), có 42 người được ghép tủy xương, trước khi ghép được hóa trị liều thấp và xạ trị toàn thân, sau ghép được dùng cyclophosphamide và một số loại thuốc khác (mycophenolate mofetil, sirolimus, fludarabine,…) để tránh mảnh ghép chống chủ (GvHD). Kết quả cho thấy sau 2 năm điều trị, 95% bệnh nhân vẫn còn sống sót, với 88% bệnh nhân sống sót không có biến cố bất lợi (chỉ có 2 người bị suy ghép nguyên phát, 1 người bị suy ghép thứ phát). Tỷ lệ mắc GvHD cấp tính độ 3-4 vào ngày 100 chỉ là 4,8%, trong khi tỷ lệ GvHD mạn tính sau 2 năm là 22,4%. Có 2 trong số 4 trường hợp tử vong được xác định do biến chứng nhiễm trùng sớm. Những kết quả trên chứng minh phương pháp này có tỷ lệ thành công rất cao, tương đương hoặc tốt hơn những sản phẩm liệu pháp gen đã được phê duyệt. Các nhà nghiên cứu cũng thực hiện so sánh phương pháp này và liệu pháp gen. Phương pháp ghép tủy xương có thể áp dụng với hầu hết các bệnh nhân hồng cầu hình liềm, trong khi liệu pháp gen đòi hỏi bệnh nhân cần trải qua hóa trị liều cao, có nguy cơ tổn thương một số cơ quan đích hoặc nguy cơ mắc bệnh bạch cầu, nên nhiều người không đủ điều kiện thực hiện. Một ca ghép tủy chỉ yêu cầu bệnh nhân nằm viện khoảng 8 ngày, còn đối với liệu pháp gen là 6-8. Số lần truyền máu trung bình sau khi ghép tủy xương là 6, thấp hơn nhiều con số 50 lần khi điều trị bằng liệu pháp gen. Tổng chi phí cho một ca ghép tủy xương thấp hơn 4-6 lần so với một ca điều trị bằng liệu pháp gen. Đây là một tín hiệu rất tích cực trong điều trị bệnh hồng cầu hình liềm, với tỷ lệ thành công cao, an toàn, chi phí thấp. Đồng thời, bệnh nhân được tăng cơ hội điều trị do không cần tìm người hiến hoàn toàn phù hợp miễn dịch mà chỉ cần cấy ghép phù hợp một nửa. TÀI LIỆU THAM KHẢO Kassim A. A., et al. (2025). Haploidentical bone marrow transplantation for sickle cell disease. NEJM evidence, 4(3). DOI: https://doi.org/10.1056/EVIDoa2400192.
24/01/2026
Giải mã hoạt động của tế bào gốc tạo máu sau khi cấy ghép đồng loài
Ghép tế bào gốc tạo máu (hematopoietic stem cell transplantation – HSCT) đồng loài được thực hiện bằng cách truyền tế bào gốc tạo máu của người hiến cho người nhận mắc các bệnh như ung thư máu, suy tủy xương, một số rối loạn máu di truyền,… Quy trình này thay thế các tế bào máu bị tổn thương của bệnh nhân bằng các tế bào gốc khỏe mạnh từ người hiến tặng, nhờ đó tái tạo toàn bộ hệ thống máu và miễn dịch của bệnh nhân. Mặc dù đã được thực hiện trong hơn 50 năm qua, nhưng vẫn còn nhiều câu hỏi về cách thức hoạt động của tế bào gốc sau cấy ghép vẫn chưa có lời giải đáp. Lần đầu tiên, các nhà khoa học đã theo dõi những gì xảy ra với tế bào gốc sau khi cấy ghép trong nhiều năm. Điều này có thể mở đường cho các chiến lược mới trong lựa chọn người hiến, tăng tỷ lệ thành công cũng như độ an toàn. Nghiên cứu được công bố trên tạp chí uy tín Nature ngày 30 tháng 10 năm 2024. Trong nghiên cứu này, 10 cặp anh chị em là người hiến – người nhận ghép tế bào gốc tạo máu (thời gian ghép từ 9 đến 31 năm trước) được lấy máu để giải trình tự toàn hệ gen, nhằm phân tích các biến thể xảy ra trong suốt cuộc đời ở tế bào gốc của người hiến và người nhận, từ đó theo dõi xem có bao nhiêu tế bào gốc sống sót và phân chia tái tạo các tế bào mới trong cơ thể bệnh nhân. Đây là điều từ trước tới nay chưa thực hiện được. Nhóm nghiên cứu phát hiện ra rằng những ca ghép với người hiến trẻ tuổi hơn (18 – 47 tuổi) có khoảng 5.000 – 30.000 tế bào gốc sống sót lâu dài, cao hơn khoảng 10 lần so với những ca ghép có người hiến ở độ tuổi cao (50 – 66 tuổi). Bệnh nhân nhận tế bào từ những người trẻ tuổi hơn thường có kết quả tốt hơn, với khả năng miễn dịch được cải thiện và giảm nguy cơ tái phát. Quá trình cấy ghép cũng làm hệ thống tạo máu của người nhận già đi khoảng 10 – 15 năm (được đánh giá qua sự đa dạng tế bào gốc thấp hơn), nguyên nhân do sự phân chia khoảng 25 lần từ những tế bào gốc sống sót để tái tạo được toàn bộ hệ thống tạo máu. Điều đáng ngạc nhiên là tế bào gốc trải qua quá trình phân chia đó một cách nhanh chóng, nhưng chúng có ít đột biến gen mới phát sinh so với ban đầu. Một số yếu tố di truyền cũng được xác định là giúp tế bào gốc phát triển tốt hơn những tế bào khác, về mặt lý thuyết thì những gen này có thể được nghiên cứu sử dụng để cải thiện khả năng thành công của quy trình cấy ghép. Kết quả của nghiên cứu này mang lại những hi vọng về việc xây dựng các chiến lược ghép tế bào gốc tạo máu đồng loài an toàn và hiệu quả hơn. TÀI LIỆU THAM KHẢO Spencer Chapman M., et al. (2024). Clonal dynamics after allogeneic haematopoietic cell transplantation. Nature, 1-9. DOI: https://doi.org/10.1038/s41586-024-08128-y
24/01/2026