Phương pháp cải tiến giúp nâng cao hiệu quả của liệu pháp tế bào CAR-T trong điều trị ung thư u đặc
1. Liệu pháp tế bào CAR-T: thành tựu lớn trong điều trị các bệnh lý huyết học ác tính
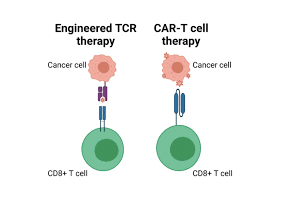
Các tế bào T có khả năng nhận diện các tác nhân vi khuẩn, virus, tế bào ung thư,… nhờ các thụ thể có trên bề mặt của chúng. Để phát hiện dễ dàng và đặc hiệu hơn đối với các tế bào ung thư, các nhà khoa học đã thiết kế thụ thể kháng nguyên khảm (Chimeric Antigen Receptor, CAR) có khả năng liên kết với kháng nguyên nhất định trên tế bào ung thư. Những tế bào T mang cấu trúc CAR (tế bào CAR-T) khi được truyền vào cơ thể bệnh nhân sẽ đi tìm và tiêu diệt tế bào ác tính, đồng thời có khả năng nhân lên trong cơ thể để duy trì hoạt động lâu dài.
Liệu pháp CAR-T đã khẳng định được hiệu quả trong điều trị các bệnh lý huyết học ác tính. Hiện đã có 7 sản phẩm được cấp phép tại Hoa Kỳ và châu Âu, gồm 5 sản phẩm được thiết kế CAR đặc hiệu CD19 trong điều trị bệnh bạch cầu và u lympho (KYMRIAH – Tisagenlecleucel, YESCARTA – Axicabtagene ciloleucel, TECARTUS – Brexucabtagene autoleucel, BREYANZI – Lisocabtagene maraleucel, AUCATZYL – Obecabtagene autoleucel) và 2 sản phẩm hướng đích kháng nguyên trưởng thành tế bào B (BCMA) trong điều trị đa u tủy xương (ABECMA – Idecabtagene vicleucel, CARVYKTI – Ciltacabtagene autoleucel). Tại nhiều quốc gia khác như Nhật Bản, Trung Quốc, Ấn Độ,… một số sản phẩm khác cũng đã được phê duyệt trong điều trị các bệnh lý huyết học ác tính. Bên cạnh đó, hàng trăm thử nghiệm lâm sàng ở khắp nơi trên thế giới hứa hẹn sẽ có thêm những liệu pháp CAR-T khác được cấp phép ở nhiều quốc gia trong thời gian tới.
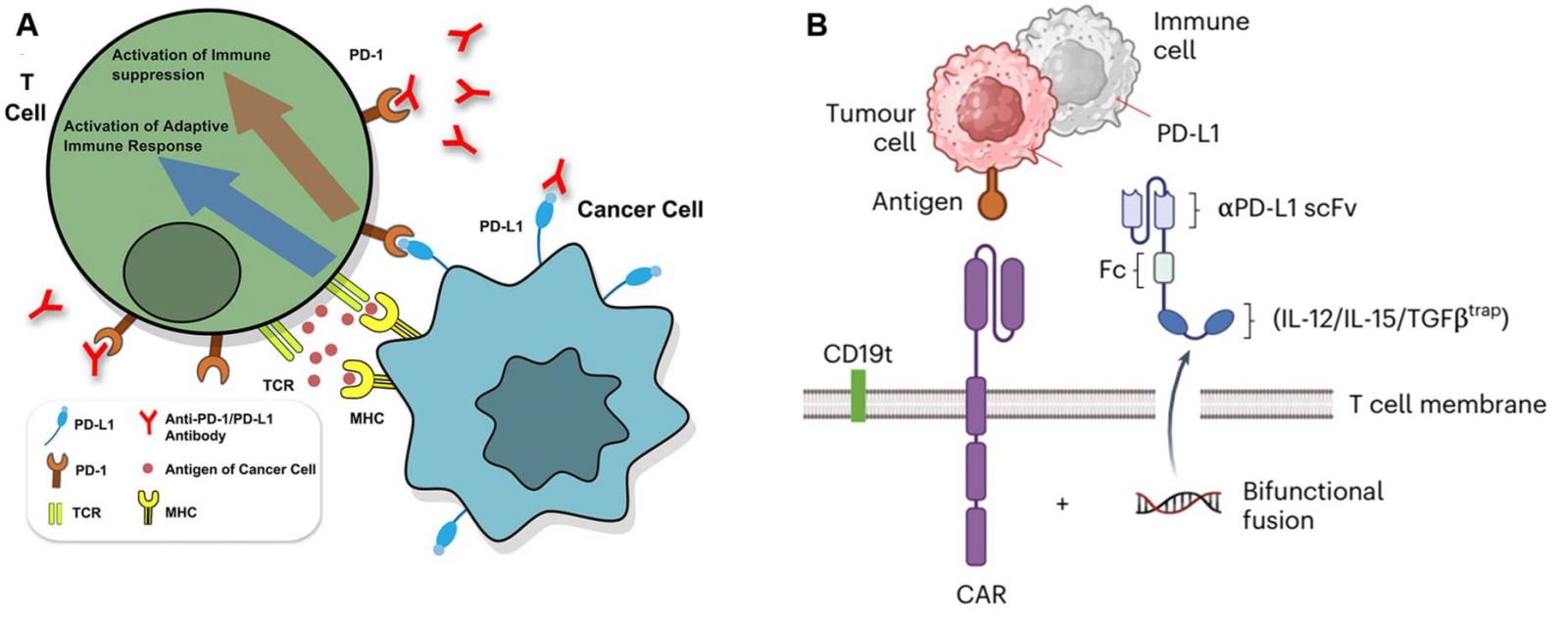
(B) Chiến lược biến đổi tế bào CAR-T để có khả năng tiết ra protein dung hợp IL-12 và chất ức chế PD-L1, protein này vừa có khả năng chặn PD-L1 khiến tế bào ung thư không trốn tránh được tế bào miễn dịch, vừa có khả năng kích thích phản ứng miễn dịch tại chỗ giống như hoạt tính của IL-12.
2. Liệu pháp tế bào CAR-T cải tiến nâng cao hiệu quả điều trị ung thư u đặc
Trái với những tiến bộ của CAR-T trong điều trị các bệnh lý huyết học ác tính, việc nghiên cứu và thử nghiệm liệu pháp này trên các dạng u đặc gặp rất nhiều hạn chế, trong khi nhóm này chiếm trên 90% các trường hợp ung thư. Nguyên nhân có thể do tính không đồng nhất của kháng nguyên, vi môi trường khối u ức chế miễn dịch nên ức chế hoặc bất hoạt CAR-T, rào cản vật lý và mô đệm ngăn chặn tế bào CAR-T xâm nhập,… Tuy vậy, trong những năm gần đây, các nhà nghiên cứu ung thư đã phát triển nhiều phương pháp để khắc phục tình trạng này.
Trong một nghiên cứu mới công bố, các nhà khoa học Hoa Kỳ đã đưa ra một chiến lược mới để tăng cường hiệu quả của CAR-T trong điều trị u rắn. Họ đã biến đổi tế bào CAR-T để tiết ra protein dung hợp, kết hợp giữa interleukin 12 (IL-12) và chất ức chế protein PD-L1, nhờ đó những tế bào này tấn công miễn dịch mạnh mẽ, vượt qua môi trường khối u để phát huy hiệu quả. IL-12 là một cytokine có khả năng hoạt hóa miễn dịch, trong khi chất ức chế PD-L1 làm bất hoạt PD-L1 (là một điểm kiểm soát miễn dịch giúp tế bào ung thư tránh được sự tấn công của tế bào miễn dịch), khiến tế bào ung thư dễ dàng bị phát hiện và tiêu diệt. Việc dung hợp 2 protein này với nhau giúp tế bào CAR-T nhận diện tế bào ác tính tốt hơn, được hoạt hóa bởi IL-12 ngay tại vị trí khối u khi có mặt PD-L1, đồng thời hạn chế độc tính toàn thân của IL-12 đối với bệnh nhân.
Những tế bào CAR-T này đã thể hiện hoạt động hiệu quả khi nuôi cấy với tế bào ung thư ở người trong phòng thí nghiệm. Khi thử nghiệm trên mô hình chuột ung thư tuyến tiền liệt và ung thư buồng trứng, chúng đã có thể thâm nhâp sâu vào khối u, tác động làm giảm đáng kể kích thước khối u mà không phát hiện độc tính ở cơ quan khác, tình trạng viêm toàn thân giảm đáng kể, cho thấy hiệu quả và tính an toàn của phương pháp này.
Từ những kết quả trên, nhóm nghiên cứu đang đặt mục tiêu thử nghiệm lâm sàng trong vòng 1-2 năm tới, ban đầu tập trung vào ung thư tuyến tiền liệt và ung thư buồng trứng, đồng thời có thể mở rộng sang ung thư tuyến tụy, đại trực tràng và u não. Nhóm nghiên cứu cũng cho rằng chiến lược trên có thể hữu ích không chỉ với CAR-T, mà còn áp dụng được với các liệu pháp tế bào miễn dịch khác, như TIL và TCR-T.
TÀI LIỆU THAM KHẢO
Murad J. P., et al. (2025). Solid tumor CAR T cells engineered with fusion proteins targeting PDL1 for localized IL-12 delivery. Nature Biomedical Engineering. DOI: https://doi.org/10.1038/s41551-025-01509-2
XEM THÊM
- Liệu pháp miễn dịch trong điều trị ung thư https://ysinhtebao.com/ung-thu-va-huyet-hoc/lieu-phap-mien-dich-trong-dieu-tri-ung-thu
- Cải biến di truyền giúp tăng cường hiệu quả liệu pháp tế bào miễn dịch trong điều trị ung thư: TCR-T và CAR-T https://ysinhtebao.com/lieu-phap-cart-tcrt/cai-bien-di-truyen-giup-tang-cuong-hieu-qua-lieu-phap-te-bao-mien-dich-trong-dieu-tri-ung-thu-tcr-t-va-car-t
- Liệu pháp CAR-T – bước đột phá của liệu pháp tế bào trong điều trị ung thư https://ysinhtebao.com/lieu-phap-te-bao-mien-dich/lieu-phap-car-t-buoc-dot-pha-cua-lieu-phap-te-bao-trong-dieu-tri-ung-thu
- CAR-E: Giải pháp tăng cường hiệu quả và tạo trí nhớ miễn dịch cho liệu pháp CAR-T, giúp ngăn ngừa khả năng tái phát ung thư sau điều trị bằng phương pháp này https://ysinhtebao.com/lieu-phap-tb-mien-dich-khac/car-e-giai-phap-tang-cuong-hieu-qua-va-tao-tri-nho-mien-dich-cho-lieu-phap-car-t-giup-ngan-ngua-kha-nang-tai-phat-ung-thu
- Liệu pháp tế bào cho các bệnh ung thư dạng u đặc đã đạt nhiều thành tựu đột phá trong năm 2024 https://ysinhtebao.com/ung-thu-va-huyet-hoc/lieu-phap-te-bao-cho-cac-benh-ung-thu-dang-u-dac-da-dat-nhieu-thanh-tuu-dot-pha-trong-nam-2024